Ni mucho ni poco
por Rafael Bravo Toledo.
Centro de Salud Sector III, Getafe. Madrid publicado en la revista AMF en Enero 2011
Muchos años, pocos medicamentos
John Sloan,médico de familia canadiense, considera (Sloan JP. A Bitter Pill: How the Medical System is Failing the Elderly. Vancouver, Canada: Greystone 2009) que el estándar de la práctica médica moderna se basa en la prevención de enfermedades y la respuesta tipo rescate ante problemas agudos. Según él, ambos enfoques son correctos para la mayor parte de la población, pero chocan con las necesidades y circunstancias especiales de los ancianos, especialmente de los ancianos frágiles.Un ejemplo gráfico es la prevención de enfermedades cardiovasculares con medicamentos que no tiene tanto sentido cuando tienes cerca de noventa años como lo hace cuando tienes cuarenta.
Por otro lado aplicar estrategias de “rescate” en la que hay curar todo y a toda costa conlleva intervenciones que, sobre todo en ancianos, pueden causar más problemas de los que remedian. Cuando estas estrategias se unen al desgaste emocional, físico y económico, de aquellos que cuidan a los ancianos, el paradigma del “rescate y prevención” puede conducir a la hospitalización excesiva, procedimientos diagnósticos innecesarios o costosos y a la toma excesiva de medicamentos. Cuando un anciano ingresa en el servicio de urgencias de un hospital comienza el problema. Las guías de práctica clínica y los protocolos de los hospitales suelen requerir una serie de procedimientos diagnósticos, que a menudo revelan patologías y problemas diversos. Los medicamentos que se prescriben en respuesta a los resultados de estas pruebas tienen efectos secundarios no deseados, por ejemplo inestabilidad en la marcha y consiguientes caídas, aumento de la confusión o dificultades cognitivas, etc.
Como remedio, y seguimos citando a Sloan, un buen procedimiento cuando se empieza a tratar a un paciente nuevo es lo que él llama farmacotectomía (drugectomy en el original ingles) que, en resumen, es un cuidadoso proceso por etapas para conseguir que el paciente suspenda algunos de los medicamentos que se han ido acumulado en su hoja de tratamiento. Cada día son más los profesionales sanitarios que consideran la polimedicación y el uso inapropiado de los fármacos cómo un problema muy importante en la asistencia a pacientes de edad avanzada, ya que estos que son más propensos a experimentar efectos adversos y tiene menos probabilidades de obtener un beneficio terapéutico similar al de las poblaciones más jóvenes.
Una forma de resolver este problema es aplicar un algoritmo de toma de decisiones cuyo objetivo es suspender los medicamentos que no sean estrictamente necesarios y dejar solo los que tengan demostrada eficacia y seguridad en este tipo de pacientes. En un artículo publicado en la revista Archives of Internal Medicine, autores israelíes aplican (a una cohorte de setenta pacientes ancianos que vivían en sus casas o a cargo de familiares), un algoritmo que había sido previamente validado en un ensayo clínico no aleatorizado de ancianos institucionalizados en residencias. Siguiendo ese algoritmo y, tras administrar un cuestionario en una consulta inicial, se recomendó suspender unos trescientos medicamentos en 64 pacientes, más de la mitad del total de medicamentos consumidos. Se retiraron definitivamente 256 después de consultar y recabar el consentimiento de pacientes, familiares o tutores y los médicos de familia de los ancianos. Seis fármacos retirados se reintrodujeron debido a lo que se llamo fallo de la intervención es decir recurrencia de síntomas o signos clínicos o empeoramiento de los resultados de pruebas de laboratorio, por ejemplo, los síntomas de insuficiencia cardíaca, dispepsia, parkinsonismo o después de la interrupción de la furosemida, H2 bloqueadores, o levodopa, respectivamente. Teniendo en cuenta esta tasa de un 2% de fracaso y los casos en los que no se obtuvo el consentimiento, la interrupción tuvo éxito en un 81% de los casos recomendados. La suspensión del tratamiento no se asoció con efectos adversos significativos, y en el estudio previo ya comentado se vio una curiosa mejoría en la morbimortalidad.
Como es de rigor se necesitan más estudios tipo ensayos clínicos aleatorizados y en diferentes contextos que prueben que es factible disminuir el número de medicamentos en pacientes de edad avanzada sin consecuencias importantes. Disponer de instrumentos tipo algoritmo como el que se describe en este estudio (o similares) podría ser una herramienta adecuada para ese fin.
Otra aproximación a este problema se describe en un artículo de revisión publicado en la revista JAMA donde, tomando como punto de partida el caso de una persona mayor polimedicada, se revisa y resume la evidencia sobre mejora en el uso de medicamentos y la suspensión de determinados fármacos, en este tipo de pacientes. Ese enfoque aporta recomendaciones sobre métodos sistemáticos para evaluar y mejorar los regímenes terapéuticos de los pacientes.



 Lo mas “divertido” es el módulo de prescripciones. Aquí con las sucesivas modificaciones se han esmerado: si no lo tenías ya, empieza el dolor de cabeza.
Lo mas “divertido” es el módulo de prescripciones. Aquí con las sucesivas modificaciones se han esmerado: si no lo tenías ya, empieza el dolor de cabeza.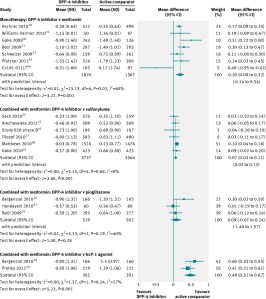
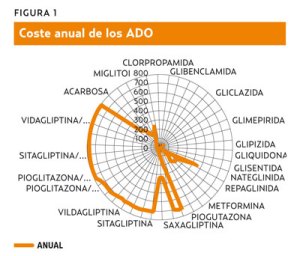
 El
El