Categoría: Medicos
OpenAI descubre que la asistencia sanitaria tiene problemas y se ofrece como solución.
Tras la publicación de un documento de OpenAI sobre inteligencia artificial (IA) y asistencia sanitaria. John Ferguson, cirujano americano radicado en Hawaii, hace una lúcida y mordaz crítica del documento en particular y del empeño de las compañías punteras de IA para introducirse en el campo de la asistencia sanitaria. Gracias a Julio Bonis, que nos avisó sobre esta entrada, y al generoso permiso del Dr Ferguson traducimos su entrada original de LinkedIn.
Traduccion de OpenAI Discovers Healthcare Has Problems, Offers to Be the Solution por John Ferguson, MD, FACS President-Elect, ABFCS | Surgeon Solving AI Hallucination in High-Stakes Domains | EdAI CEO | Co-Chair Written Exam Committees |
OpenAI descubre que los servicios de atención sanitaria tienen problemas y se ofrece como solución. o: Cómo citar tu propia precisión del 31% como un «diagnóstico preciso»
OpenAI acaba de publicar un documento de 18 páginas titulado «La IA como aliada de la asistencia sanitaria». Lo he leído para que no tengas que hacerlo. Mi tensión arterial está bien. La he comprobado yo mismo, sin ChatGPT, porque tengo 10 000 millones de neuronas sensoriales y un tensiómetro.
Te lo resumo: los estadounidenses están preocupados por la asistencia sanitaria. La asistencia sanitaria es cara. Los hospitales rurales están cerrando. La gente envía mensajes a ChatGPT sobre seguros de salud. Por lo tanto, la IA debería encargarse del diagnóstico.
Si ese salto lógico te ha dejado atónito, es que estás prestando atención.
El juego de los números
OpenAI quiere que sepas que 40 millones de personas utilizan ChatGPT cada día para preguntas sobre salud. Uno de cada cuatro usuarios pregunta sobre salud cada semana. Casi 600 000 mensajes provienen de reguniones geográficas consideradas «desiertos hospitalarios».
¿Sabes qué tiene también mucho tráfico? WebMD. Las secciones de comentarios de los blogs de madres. Ese tipo de YouTube que cree que se puede curar la diabetes con canela.
El volumen de trafico no equivale a calidad.
Pero aquí es donde se pone interesante. Escondido en la página 10, OpenAI cita OpenEvidence, una plataforma construida usando sus modelos, como apoyo para «diagnósticos precisos verificados a partir de guías de práctica clínica».
OpenEvidence. El sistema de 210 millones de dólares con 400 000 médicos usuarios. 100 % de acierto en los exámenes para una autorización para practicar la medicina (medical licensing exams).
31-41% de acierto en las preguntas que regulan el acceso a las distintas especialidades.
Lo probé yo mismo. Les hice un examen a libro abierto, solo con preguntas en las que tenían acceso directo al material de referencia. Sin asimetría de información. Con todas las ventajas.
Obtuvieron una puntuación inferior al umbral de aprobado.
Próximamente compartiré la metodología y los resultados completos. Pero «preciso» no es la palabra que yo utilizaría para describirlos.
El señuelo y el cambio
El documento realiza un truco de prestidigitación que ya he visto antes:
Paso 1: Establecer un problema real. «Los seguros son confusos. Los hospitales rurales están cerrando. La gente no puede conseguir citas».
Paso 2: Mostrar cómo la IA ayuda con ese problema. «¡ChatGPT ayuda a la gente a entender sus facturas médicas! ¡A entender las condiciones de los seguros! ¡A prepararse para las citas médicas!».
Paso 3: Pasar a un problema completamente diferente. «Y además realiza diagnósticos precisos».
Esto es como decir: «La gente tiene hambre. Los food trucks son populares. Por lo tanto, déjame operarte de apendicitis desde un food truck.
El problema de acceso a la atención sanitaria es real. La IA que ayuda a la gente a descifrar la jerga de los seguros médicos es realmente útil. Pero «explicar la prima y condiciones de tu seguro de salud» y «diagnosticar tu dolor de pecho» no son la misma cosa, tienen el mismo perfil de riesgo ni la misma estructura de responsabilidad.
OpenAI lo sabe. Cuentan con que tú no te des cuenta.
El complejo industrial de las anécdotas
Cada pocas páginas, una historia conmovedora. La madre de Ayrin en Indonesia. La reclamación al seguro de Rich Kaplan. El Dr. Albers en la Montana rural.
¿Sabes qué tienen en común estas historias? La IA tenía razón.
¿Sabes qué falta? Todas las historias en las que no la tenía.
La madre de Ayrin se tomó la tensión arterial y era peligrosamente alta. ChatGPT dijo que era una crisis hipertensiva y la prueba lo confirmó. Estupendo.
Pero, ¿qué pasa con la madre cuya tensión arterial era normal pero ChatGPT dijo que era una crisis de todos modos? ¿O aquella en la que ChatGPT dijo «probablemente fatiga» y era un derrame cerebral?
Esas historias no aparecen en el PDF.
Se trata de un sesgo de supervivencia con presupuesto de marketing.
La petición regulatoria
En la página 14, OpenAI nos dice lo que realmente quiere:
«El enfoque tradicional de la FDA de evaluar los dispositivos médicos enfermedad por enfermedad podría dar lugar a que la FDA solicite datos que demuestren el rendimiento del dispositivo médico con IA para todas las enfermedades, lo cual no es factible ni necesario para un uso seguro y eficaz».
Traducción: No nos obliguen a demostrar que funciona.
He aquí una contrapropuesta: si su sistema afirma ofrecer un «diagnóstico preciso», demostrar la precisión no es pedir demasiado.
Demuestro que puedo operar antes de que me dejen operar. Demuestro que sé medicina antes de que me dejen colegiarme. Tengo un seguro de responsabilidad civil profesional porque mis decisiones tienen consecuencias.
OpenAI quiere que se implemente la IA diagnóstica sin validación enfermedad por enfermedad porque «no es factible».
¿Sabes qué más no es factible? Explicarle a una familia por qué la IA hablaba de forma convincente pero se equivocó con respecto a su hijo.
La sección que falta
Esto es lo que no aparece en las 18 páginas:
Qué ocurre cuando ChatGPT se equivoca. Quién es responsable cuando ChatGPT se equivoca. Con qué frecuencia se equivoca ChatGPT. Alguna mención a un mecanismo para decir «No lo sé». Algún reconocimiento de que «No lo sé» debería ser una opción.
El documento menciona que «la fiabilidad mejora cuando las respuestas se basan en el contexto específico del paciente».
Es una forma curiosa de decir «no es fiable cuando no lo es».
No se habla de la incertidumbre. No se habla de las alucinaciones. No se reconoce que los LLM son arquitectónicamente incapaces de reconocer los límites de su propio conocimiento.
Están vendiendo un sistema que no puede decir «no lo sé» para su uso en un ámbito en el que «no lo sé» es a menudo lo más importante que se puede decir.
La distinción que no hacen
La IA aplicada a la gestión sanitaria optimiza los sistemas, las poblaciones y los flujos de trabajo. Programación. Facturación. Comprensión de las pólizas de los seguros de salud. Asignación de recursos.
La IA médica toma decisiones sobre pacientes individuales. Diagnóstico. Tratamiento. Pronóstico.
No son lo mismo.
La IA aplicada a la gestión sanitaria puede tolerar índices de error. Si un algoritmo de asignación de citas médicas falla el 5 % de las veces, los pacientes se enfadan. Se puede arreglar.
La IA médica no puede. Si un sistema de diagnóstico se equivoca entre el 60 y el 70 % en casos de una subespecialidad, como es el caso de OpenEvidence, la gente sale perjudicada.
El documento de OpenAI confunde constantemente ambos conceptos. Las estadísticas se refieren a la gestión sanitaria (mensajes de seguros, acceso en zonas rurales). Las aspiraciones son médicas (diagnóstico, comprobación de guías, apoyo a la toma de decisiones clínicas).
El cebo es real. El cambio es peligroso.
¿Qué significa realmente «aliado»?
Un aliado conoce su papel. Un aliado apoya sin sustituir. Un aliado admite cuando algo le supera.
Un aliado no afirma ofrecer un «diagnóstico preciso» al 31 %.
Un aliado no presiona para que haya menos supervisión mientras celebra el uso clínico.
Un aliado no oculta los modos de fallo en los textos publicitarios.
Tengo un asistente de IA. Se llama TheDude. Está basado en Claude, con una arquitectura de control de contenido, y su característica principal es saber lo que no sabe.
Cuando TheDude llega al límite de su conocimiento validado, dice: «Tío, eso está fuera de mi ámbito de competencia».
Así es como suena un aliado.
La versión de OpenAI suena así: «Aquí tienes cuatro párrafos convincentes sobre las interacciones entre los cristales de hielo de metano y el viento solar».
Conclusión
OpenAI ha redactado un documento de 18 páginas que:
- Identifica problemas reales (acceso, coste, complejidad).
- Muestra cómo la IA ayuda en versiones de bajo riesgo (aseguradoras, navegación a través del sistema sanitario).
- Extrapolando a aplicaciones clínicas de alto riesgo sin validación.
- Cita un sistema con una precisión del 31 % como «preciso».
- Presiona para que haya menos supervisión regulatoria.
- No incluye ningún debate sobre la responsabilidad o en dónde puede fallar.
- Nunca menciona la posibilidad de decir «no lo sé».
Esto no es un aliado de la sanidad. Es un documento de marketing con bata blanca.
Los verdaderos aliados conocen sus límites. Los verdaderos aliados no te engañan sobre su precisión. Los verdaderos aliados entienden que, en medicina, el exceso de autoconfianza sin pericia mata a la gente.
40 millones de personas al día hacen preguntas sobre salud a ChatGPT.
¿Cuántas de ellas saben lo del 31 %?
El autor es un cirujano que probó OpenEvidence por sí mismo, cuyo asistente de IA se mantiene dentro de sus límites, y que cree que «preciso» debería significar algo más que «tenemos un PDF». Metodología completa próximamente.
El país donde florece el limonero
¿Conoces el país en donde florecen los limoneros,
las doradas naranjas brillan entre el follaje oscuro,
un suave viento sopla del cielo azul
y crecen plácido el mirto y alto el laurel?
Johann Wolfgang von Goethe,
Mignon. Kennst du das Land
El país al que hace referencia el poema que da título al texto es Italia. Fue precisamente allí, en Sicilia —y más concretamente en la región conocida como la Concha de Oro, cerca de Palermo— donde, gracias a James Lind, aumentó notablemente la producción de limones.
Este médico inglés realizó el primer ensayo clínico documentado y demostró la eficacia del zumo de limón en el tratamiento del escorbuto. Tras este descubrimiento, la Armada británica —aunque con un considerable retraso, conviene señalarlo— seleccionó a Sicilia como principal proveedor de zumo de limón para la prevención del escorbuto durante las largas travesías marítimas de las tripulaciones de sus barcos.
La isla se convirtió en uno de los principales productores y exportadores de cítricos, generando grandes ganancias para los propietarios y agricultores. Por desgracia, las dificultades de este cultivo, que requería grandes inversiones y esperas, unidas a un contexto de un estado débil y altos índices de pobreza, hicieron que surgieran grupos locales que empezaron ofreciendo protección y terminaron extorsionando y controlando no solo los cultivos, sino también los mercados y las rutas de exportación . Se originó así la Cosa Nostra.
De esta curiosa forma se enlazó a Goethe, con el primer ensayo clínico, las vitaminas de los zumos de los limones y la mafia.
Sigue en AMF: Un vistazo a las últimas publicaciones. El país en donde florecen los limoneros por Rafael Bravo Toledo
Solucionismo tecnológico inadvertido
Se denomina solucionismo tecnológico a la creencia de que casi todos los grandes problemas de la vida pueden abordarse mediante respuestas basadas en la tecnología. Evgeny Morozov acuñó este concepto en su obra La locura del solucionismo tecnológico (Clave intelectual-Katz, 2015), en la que advierte de los riesgos de considerar la tecnología como respuesta prioritaria a cuestiones esencialmente sociales o políticas.
Esta perspectiva impregna a amplios sectores de la población y, de forma especial, a los responsables de la toma de decisiones políticas, que tienden a suponer —de manera consciente o no— que los problemas se resolverán mediante nuevas herramientas tecnológicas. Esta confianza desplaza a un segundo plano el análisis de las causas sociales, estructurales o complejas de muchos fenómenos, que por su naturaleza no admiten soluciones simples ni exclusivamente técnicas.
Ejemplos paradigmáticos son la carga social de la enfermedad, la pobreza, la desigualdad o la propia muerte, dimensiones humanas y sociales que desbordan cualquier intento de resolución tecnológica, pese a los discursos transhumanistas que prometen superar o aplazar radicalmente los límites biológicos. En la pandemia de COVID‑19, la apuesta por aplicaciones móviles de rastreo de contactos para “solucionar” la transmisión del virus ilustró este enfoque y terminó mostrando importantes limitaciones y un rendimiento muy inferior a lo esperado.
Solucionismo tecnológico inadvertido
Más sugerente aún es la noción de solucionismo tecnológico inadvertido, que aparece al añadir calificativos como inadvertido, descuidado o distraído al concepto original. Este término designa la tendencia a presentar una nueva tecnología —por ejemplo, la inteligencia artificial (IA)— como solución a un problema que en realidad ya está resuelto mediante tecnologías previas, cambios organizativos o mera aplicación del sentido común y de una “mentalidad” innovadora.
En estos casos, la promesa tecnológica no se dirige tanto a un vacío de soluciones como a un déficit de voluntad política, de organización o de implementación de modelos ya conocidos. La novedad tecnológica se utiliza entonces como coartada para no abordar reformas estructurales más complejas o menos vistosas desde el punto de vista mediático.
IA y atención primaria: el modelo Care Connect
El concepto de solucionismo tecnológico inadvertido surgió aquí al leer el reportaje “Your next primary care doctor could be online only with an AI partner”, publicado por la cadena estadounidense WBUR. En dicho texto se relata el caso de una paciente que tras el fallecimiento de su médico de cabecera y debido a la escasez de profesionales de medicina de familia en su área, no logra encontrar sustituto. Ante esta situación, cada vez más frecuente, algunos proveedores sanitarios como el hospital General Brigham en Massachusetts, han implementado un modelo de atención virtual denominado Care Connect, que combina videoconsultas con el apoyo de un chatbot de IA. Este sistema recoge información previa, orienta diagnósticos iniciales, sugiere tratamientos o decide la derivación a consulta médica, ya sea en formato en línea o presencial, en función de las necesidades del paciente.
La propuesta de Parkinson
Un modelo organizativo curiosamente similar fue presentado por Jay Parkinson pediatra en el congreso nacional de la Sociedad Española de Medicina de Familia y Comunitaria (SEMFyC) de 2008. Parkinson proponía reorganizar la atención primaria desplazando el foco desde las visitas breves y esporádicas al consultorio hacia un acceso continuo a un pequeño equipo de médicos de familia dedicados en exclusiva a esta tarea. En su propuesta, la puerta de entrada era principalmente en línea, y la relación se sostenía mediante mensajes, teléfono y videollamadas, reservando las visitas presenciales para aquellos casos en los que resultaba imprescindible un examen físico o la realización de procedimientos. Estas visitas se realizaban de manera preferente en el domicilio del paciente, evitando desplazamientos innecesarios a centros sanitarios, y los mismos profesionales seguían a cada persona a lo largo del tiempo, reforzando la longitudinalidad de la relación.
El modelo se apoyaba en un flujo estructurado de preguntas y respuestas y en un software relativamente sencillo, pero muy personalizado, que permitía resolver la mayoría de los problemas de forma asíncrona: los pacientes enviaban sus síntomas y los médicos respondían tras examinarlos con detenimiento. Cuando eran necesarias pruebas complementarias o estudios de imagen, los pacientes acudían a servicios locales y los resultados se incorporaban al sistema digital, de modo que el diagnóstico, el tratamiento y el seguimiento quedaban coordinados en un único entorno.
Continuidad de ideas y falta de visión
Muchas de las características del actual Care Connect parecen derivar de aquella conferencia,celebrada en el marco de un congreso con un contexto de 2008, marcado por los inicios de la llamada web 2.0 y por el entusiasmo hacia entornos virtuales como Second Life, que concentraban buena parte de la atención tecnológica del momento. Faltaban quince años para que supiéramos lo que eran los chatbots o la misma inteligencia artificial. Sin embargo, la propuesta de Parkinson demostraba que no era necesaria una tecnología especialmente sofisticada para anticipar un cambio profundo en la organización de la asistencia sanitaria, sino una visión distinta de la relación médico‑paciente y del uso de herramientas ya disponibles.
En este contexto, puede sostenerse que una parte de los responsables de la sanidad española padece una forma de solucionismo tecnológico inadvertido: confían en que nuevas capas tecnológicas, como la IA aplicada a la atención primaria, resuelvan problemas cuya raíz es organizativa, formativa y estructural, y para los cuales ya existían propuestas viables desde hace años. Esta confianza desmedida en la novedad tecnológica puede retrasar la adopción de reformas de fondo que refuercen la atención primaria y la medicina de familia como ejes del sistema sanitario.
Siete alternativas a la educación médica basada en la evidencia: una exploración de cómo enseñamos realmente
Traducción de Seven alternatives to evidence based medical education: an exploration of how we actually teach. BMJ 2025; 391 doi: https://doi.org/10.1136/bmj.r2551 por Sabine Drossard, Anja Härtl y Johanna Büchel,
El estándar de referencia en la educación médica, al igual que en la práctica clínica, se basa en la evidencia.1,2 Lo ideal es que los métodos de enseñanza se basen en investigaciones rigurosas y principios pedagógicos probados.3
Sin embargo, la realidad de la vida académica a menudo empuja a los educadores hacia métodos menos estructurados y más impulsados por la personalidad. Algunos estilos de enseñanza, aunque no están respaldados por la literatura, son notablemente persistentes en la formación de los médicos del mañana.
Para comprender la brecha entre lo ideal y lo real, hemos recabado la opinión de nuestros colegas sobre cómo abordan la enseñanza en ausencia de evidencia educativa o de tiempo protegido para la enseñanza.
Basándonos en sus conocimientos y en nuestra propia experiencia en el ámbito académico, ofrecemos una taxonomía de siete métodos de enseñanza, destacando sus defectos, sus méritos y, en ocasiones, sus puntos fuertes:
Basado en la tradición: «Siempre se ha hecho así».
El educador tradicional ha perfeccionado su oficio durante décadas, y ningún marco puede rivalizar con sus años de experiencia. Su método preferido es la clase magistral, en la que suelta un monólogo ininterrumpido, pasando 200 diapositivas llenas de texto denso, diagramas de flujo incomprensibles y alguna que otra pintura renacentista.
Basado en una anécdota: «Una vez, durante mi residencia…».
Preferida por los médicos experimentados, la enseñanza basada en anécdotas consiste en relatos desgarradores sobre fiebres misteriosas, reanimaciones dramáticas y casos raros que llegan al servicio de urgencias. Las digresiones espontáneas durante la clase crean una experiencia de aprendizaje cautivadora, pero aleatoria.
Basado en la autorreferencia: «Hablemos de mi último artículo de investigación».
Investigadores de talla mundial que no han tocado un estetoscopio desde la década de 1990 convierten cada conferencia en un extenso club de lectura sobre su propio trabajo. El conocimiento clínico pasa a ser secundario frente al recuento de citas. Una sola cifra de un artículo de Nature justifica 60 diapositivas, o simplemente leen directamente de su artículo. Sus lecciones abarcan investigaciones tan punteras que nadie, ni siquiera ellos mismos, sabe cómo aplicarlas en la vida real.
Basado en el entretenimiento: «Nunca permitas que las necesidades de los alumnos se interpongan en el camino de la creatividad educativa».
Estos educadores deslumbran con su carisma y su uso excesivo de los medios de comunicación. Sus clases elevan la enseñanza médica al nivel del arte escénico, con atrezo, juegos de rol y, en el caso de los educadores avanzados, danza interpretativa.
Basado en la satisfacción: «Es una buena enseñanza si a los alumnos les gusta».
La enseñanza basada en la satisfacción se centra en maximizar la felicidad de los alumnos. El contenido se adapta para evitar la sobrecarga cognitiva o la percepción de dificultad, y la credulidad es más importante que la competencia. La calidad del curso se mide en porciones de pizza y evaluaciones entusiastas.
Basado en la inmersión: «Lo descubrirás con la práctica».
El profesorado da por sentado que los estudiantes absorberán conocimientos con solo estar expuestos a entornos clínicos. Con el tiempo. Los estudiantes se ven inmersos en entornos clínicos con una orientación mínima, se les anima a observar, absorber y ayudar hasta que, como por arte de magia, surja la competencia..
Basado en la independencia: «Esa es una gran pregunta. ¿Por qué no lo buscas en Google?»
Con el aprendizaje basado en la independencia, se anima a los estudiantes a aprender por sí mismos, a menudo sin habilidades básicas de investigación, lo que convierte la facultad de medicina en un proyecto de bricolaje. La enseñanza entre compañeros es la estrategia por defecto, y el aprendizaje mixto se convierte en un eufemismo para externalizar la educación a carismáticos médicos de TikTok, con hashtags y rutinas de baile incluidos. Las redes sociales y las herramientas de inteligencia artificial proporcionan un acceso rápido a una cantidad abrumadora de información, y también de desinformación.
Conclusión
Aunque la educación médica basada en la evidencia sigue siendo el ideal, en la práctica persisten estas siete alternativas, a menudo por tradición, conveniencia o simple fuerza de la costumbre. Es posible que los estudiantes no salgan competentes, pero se graduarán con grandes historias y un sexto sentido para los distractores de las preguntas de opción múltiple. Al reconocer la existencia de estas alternativas a la educación médica basada en la evidencia, nuestro objetivo es animar a los educadores a reflexionar sobre sus métodos y, tal vez, retirar algunas diapositivas antiguas de PowerPoint en favor de algo más atractivo.
Notas al pie
Agradecimiento: A todos los educadores que nos enseñaron más con sus peculiaridades que con sus planes de estudio. Y a los estudiantes, que lo soportan todo con elegancia y cafeína.
Bibliografía
- Isaacs D, Fitzgerald D. Seven alternatives to evidence-based medicine. BMJ1999;319:1618. doi:10.1136/bmj.319.7225.1618 pmid:10600968
- Petersen S. Time for evidence-based medical education. BMJ1999;318:1223-4. doi:10.1136/bmj.318.7193.1223 pmid:10231229
- Thistlethwaite J. Evidence-guided education. Clin Teach 2013;10:350-2. doi:10.1111/tct.12162 pmid:24219516
Aprovechando este post, recupero otras ocho alternativas publicadas previamente.
La necesaria reforma de la atención primaria: propuestas desde la heterodoxia
Tipo de sesión: DEBATE Área temática: Línea estratégica 1
14 de noviembre de 2025 Auditorio (planta baja) 11:10 am – 12:10 pm
Moderador: Rafael Bravo Toledo
Resumen: En un contexto de sobrecarga crónica, agotamiento profesional e ineficiencias estructurales persistentes,las reformas tradicionales han fracasado en producir un cambio transformador y duradero. La Atención Primaria no necesita ajustes, sino una reinvención. Esta sesión parte de la premisa de que con soluciones, no necesariamente complejas y desde el pensamiento heterodoxo, pueden surgir propuestas valientes capaces de impulsar la reforma radical que el sistema necesita.
La mesa se abrirá con una intervención de Minna Johansson, médica de familia y directora del grupo de Atención Sanitaria Sostenible de Cochrane, que cuestionará algunas de las bases sobre las que se sustenta la prevención en la Atención Primaria. Su propuesta, sencilla en apariencia, pone en jaque ideas muy arraigadas y dará pie al debate.
A continuación, tres profesionales de atención primaria, con el denominador común de percibir la necesidad de cambio, presentarán ideas estructuradas o improvisadas, reales o utópicas, sensatas o provocadoras, pero todas orientadas a imaginar una nueva atención primaria para el siglo XXI. Desde el exceso de burocracia a los modelos alternativos de gestión, pasando por nuevas formas de organización profesional, el objetivo es agitar el debate y abrir espacios de posibilidad para una reforma real.
Ponentes, por orden de intervención:
Minna Johansson. Médica de familia y directora de Cochrane Sustainable Healthcare. Especialista en prevención, sobreutilización y sostenibilidad del sistema sanitario. Videoconferencia
Mar Sacristán. Especialista en Medicina Familiar y Comunitaria. Centro de Salud Paseo Imperial. Madrid
Araceli Rivera. Especialista en enfermería familiar y comunitaria. CS Abrantes. Dirección Asistencial Centro. Madrid. Tutora EIR Familia y Comunitaria. Profesora asociada Ciencias de la Salud UAM.
Jaume Sellarès. Especialista en Medicina Familiar y Comunitaria. CSIR Sardenya. Centre Universitari de la UIC. Barcelona
#14SEMFyC
Retos y oportunidades para la práctica generalista en la era de la tecnología y la IA
Está a punto de publicarse un más que interesante artículo titulado Challenges and opportunities for generalist practice in the era of technology and Al de F. BorrellCarriö y Josep Vidal Alaball en Revista Clínica Española.
He tenido la fortuna de poder leerlo y entre Perplexity y yo, hemos hecho un resumen.
Resumen
El artículo aborda cómo la medicina que ejercen los generalistas puede experimentar una transformación (los autores lo dan como hecho) gracias a tres pilares fundamentales:
- Formación continuada enfocada en la adquisición de hábitos clínicos sólidos y adaptativos,
- Integración de tecnología avanzada al alcance de todos los profesionales (desde dispositivos diagnósticos portátiles hasta sistemas de telemedicina)
- Aparición de la inteligencia artificial (IA) como soporte en la reflexión y toma de decisiones clínicas personalizadas.
Supongo que ese último apartado se podía haber incluido en el segundo; al fin y al cabo, la IA es tecnología avanzada, o al menos así lo queremos seguir considerándola.
Pero veamos estos tres pilares con detalle:
1. Formación continuada para modificar hábitos clínicos
Se recalca que, una vez que el acceso al conocimiento está democratizado, el diferencial profesional radica en los hábitos de reflexión y los hábitos clínico-comunicacionales. El desarrollo de hábitos inteligentes —capaces de adaptarse a entornos complejos y siempre basados en las necesidades y valores individuales de los pacientes— (debe) representar el eje de la formación. La formación continuada no debe limitarse a la adquisición de información, sino transformar la práctica clínica mediante ejercicios de reflexión sobre valores, seguridad clínica y comunicación.
Se proponen estrategias formativas tanto institucionales (laboratorios de habilidades clínicas, simulaciones, escenarios de resolución de problemas, entrenamiento en flexibilidad cognitiva y metacognición) como individuales (grabación de consultas, feedback con expertos, consultas compartidas periódicas).
2. Disponibilidad e integración de tecnología avanzada
El profesional generalista del siglo XXI debe disponer (poseer, según los autores) de un set de herramientas tecnológicas fundamentales: estetoscopio digital, ecógrafo de bolsillo, endoscopio digital, electrocardiógrafo portátil, oxímetro avanzado, dermatoscopio espirómetro digital, acceso a telemedicina (síncrona y asíncrona), así como pruebas de laboratorio rápidas para uso en consulta. Estas herramientas deben incorporar tecnología de IA para facilitar diagnósticos, monitorización y toma de decisiones.
A nivel institucional, la IA debe aprovecharse para optimizar procesos organizativos (como agendas inteligentes adaptadas a la complejidad de los pacientes, análisis de adherencia terapéutica, monitorización poblacional). Garantizar la equidad en el acceso y uso de la tecnología, así como la actualización y adquisición de competencias técnicas, requiere políticas institucionales y acuerdos con entidades para facilitar formación y adquisición de herramientas.
3. La IA como ayuda para la reflexión clínica personalizada
La inteligencia artificial puede actuar como consultora clínica, supervisora de la práctica profesional y como instrumento de análisis poblacional. Puede recomendar medidas preventivas personalizadas, evaluar adherencia, detectar enfermedades no diagnosticadas, identificar interacciones farmacológicas y predecir riesgos en pacientes vulnerables.
La aplicación efectiva de la IA requiere validación rigurosa de las herramientas disponibles, con avales de calidad y seguridad clínica. Se recomienda a los profesionales seleccionar sistemas y bots adaptados a sus necesidades y acreditados por expertos, sin depender únicamente de la administración, ¡ojo a la recomendación!
4. Falacias, riesgos y precauciones
El artículo desmonta mitos recurrentes, como la creencia de que la IA reemplazará la necesidad de formación continua en los médicos, o que los médicos serán menos responsables de los resultados clínicos por seguir indicaciones de IA. Al contrario, el médico debe ser un intérprete experto de la información generada por la IA, aportando juicio clínico, experiencia y visión sistémica del paciente en su contexto biopsicosocial. La responsabilidad clínica sigue residiendo plenamente en el profesional.
El texto también señala el riesgo de que los sistemas de IA desarrollados únicamente a nivel local pueden quedar obsoletos o ser menos competitivos que soluciones internacionales, recomendando acuerdos y estándares de calidad para su adopción.
Como conclusiones, se incluyen los siguientes puntos y recomendaciones, no todas soportadas explícitamente en el texto: ¿Mala jugada de Perplexity?
- Promover la formación continuada, activa y contextualizada.
- Facilitar el acceso a tecnología tanto desde el ámbito institucional como favoreciendo y apoyando el individual.
- Priorizar la validación y seguridad de herramientas de IA.
- Fomentar un ejercicio clínico reflexivo, personalizando la medicina basada en evidencia.
- No abandonar los instrumentos clásicos (como la exploración física y la anamnesis exhaustiva) como elementos de “tecnología de punta”.
Sin olvidar que la tecnología, incluida la IA, debe orientarse siempre a potenciar la competencia clínica, la seguridad del paciente y la calidad humana de la atención.
Escribas digitales
Extracto y traducción de Unintended consequences of using ambient scribes in general practice. BMJ 2025; 390 doi: https://doi.org/10.1136/bmj-2025-085754 (Publicado el 27 de agosto 2025)
Los ambient scribes* han despertado rápidamente el interés internacional entre los profesionales sanitarios, los investigadores y los proveedores comerciales, y se estima que más de 100 empresas ofrecen servicios de transcriptores ambientales en entornos sanitarios de todo el mundo. También conocidos como tecnologías de voz ambiental o transcriptores digitales, los transcriptores ambientales transcriben las consultas en tiempo real y generan resúmenes para su uso en las notas de los pacientes. Algunos pueden solicitar pruebas o redactar cartas de derivación, y es posible que pronto puedan generar consejos o indicaciones personalizadas durante las consultas (fig. 1).⁴
*Ambient scribes: El término inglés relacionado con la IA de «ambient scribes» puede traducirse al español como «escribas ambientales», «transcriptores ambientales» o «escribas digitales», incluso «escribientes digitales, dependiendo del contexto.
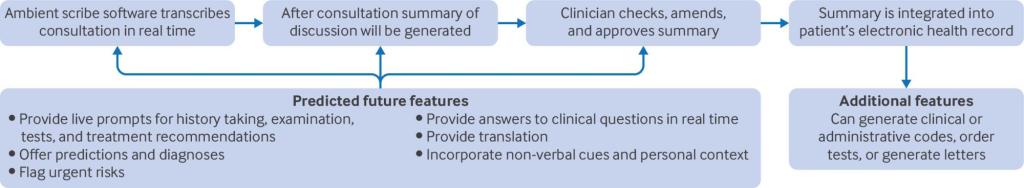
El entusiasmo en torno a los escribas ambientales se ve reforzado por las primeras investigaciones y comentarios que sugieren que ahorran tiempo, permiten a los médicos centrarse en sus pacientes, reducen la carga cognitiva y son aceptables para los pacientes y los médicos. Sin embargo, gran parte de la bibliografía actual se centra en resultados u opiniones a corto plazo.
Los posibles beneficios y riesgos de los escribas ambientales pueden clasificarse en los seis ámbitos de la calidad de la atención (tabla 1). Consideramos estos efectos en el contexto de la precisión, el arte de ejercer o práctica de la medicina, las normativas, responsabilidades y derechos, y el efecto sobre la carga de trabajo.
Un futuro digital seguro
Aún está por ver si los escribas ambientales son la panacea para la sobrecarga de trabajo de los médicos de cabecera, pero parece poco probable, dado que las presiones no se limitan a la toma de notas. No obstante, su rápida adopción no es de extrañar en un contexto en el que el Gobierno del Reino Unido hace hincapié en las tecnologías de inteligencia artificial como posible solución a la crisis de los servicios públicos, junto con el oportunismo comercial. No se trata de si se utilizarán, sino de cómo garantizar que su implementación respalde todos los ámbitos de la asistencia sanitaria de calidad, sin comprometerlos.
| Mensajes clave El uso de escribas ambientales o digitales por parte de los médicos generales está aumentando rápidamente y se considera que tiene el potencial de reducir la carga de trabajo administrativo. Los escribas también tienen el potencial de tener efectos no deseados en la calidad de la atención y la toma de decisiones clínicas. Se carece de pruebas sobre los efectos indirectos y a largo plazo de los escribas ambientales. También es necesario aclarar las responsabilidades y los derechos que conlleva el uso de escribas ambientales. Hasta que se disponga de pruebas, los médicos deben utilizar la tecnología con diligencia y precaución. |
Adenda, fragmento de la editorial: Bravo Toledo R. Atención primaria y transformación digital. Aten Primaria. 2025 Aug 8;57(11):103360. doi: 10.1016/j.aprim.2025.103360.
El pionerismo o adanismo 7, o la costumbre de gestores y políticos de presentar proyectos como novedosos e innovadores, dando por sentado su éxito y como si nadie los hubiera realizado anteriormente, es un fenómeno demasiado presente en cuanto se habla de nuevas tecnologías y TD. Un ejemplo relevante es la reciente implantación de sistemas de escribientes médicos digitales en diversos servicios sanitarios autonómicos 8. Estas aplicaciones, basadas en inteligencia artificial generativa, automatizan la redacción de notas clínicas a partir de la conversación médico-paciente y las versiones más actuales superan ampliamente la simple transcripción 9. Si bien han demostrado utilidad en países como Estados Unidos, donde la documentación clínica rigurosa es imprescindible, su adopción en la atención primaria española siembra una serie de dudas. La ausencia previa de la figura del “medical scribe”, al cual estas aplicaciones sustituyen, la escasa valoración de una documentación clínica detallada en la AP española, sumadas a deficiencias en los actuales historiales electrónicos, sugieren la necesidad de profundas adaptaciones tecnológicas y culturales antes de lograr que estos sistemas tengan un impacto significativo.
La recogida de datos está en el mismo corazón de la asistencia clínica; se facilitan muchas de las actividades relacionadas con la atención al paciente. Estos datos están anonimizados y custodiados, suponemos, por la sanidad pública, pero estas garantías se han visto demasiadas veces quebradas, como para pensar que son inquebrantables. Las nuevas propuestas de IA suponen una amenaza a la confidencialidad, ya que ya no sería necesario acceder a los registros clínicos, ni siquiera contar con la complicidad del médico que transcribe; bastaría con tener acceso, por ejemplo, a las conversaciones grabadas para disponer de una información que se puede utilizar de muy diversas maneras, no relacionadas precisamente con la salud. La ausencia de una planificación adecuada en la transformación digital puede conducir a la aparición de la brecha digital, en tanto en cuanto ocasiona las desigualdades en el acceso, el uso y las habilidades en relación con las TIC entre distintos grupos de personas 10.
Por último, es sorprendente la falta de regulación de todos los proyectos relacionados con las nuevas tecnologías. Al contrario que otras intervenciones sanitarias como medicamentos o dispositivos médicos, a los proyectos de transformación digital no se les pide, en nuestro país, que sean eficaces y eficientes y mucho menos efectivos: podríamos decir que no hay evidencias salvo proyectos piloto trucados y un ensimismamiento general digno del cervantino retablo de las maravillas.
El efecto Rumpelstiltskin: conozca el nombre del alivio que brinda un diagnóstico
Traducción de The Rumpelstiltskin Effect: Meet the Name for the Relief a Diagnosis Brings. Disponible en https://www.psychiatrymargins.com/p/the-rumpelstiltskin-effect-meet-the
Alan Levinovitz (profesor de filosofía y religión en la Universidad James Madison) y yo publicamos un nuevo artículo hoy en BJPsych Bulletin, «El efecto Rumpelstiltskin: repercusiones terapéuticas del diagnóstico clínico«, en el que le damos al poder curativo del diagnóstico un nombre apropiado. El artículo es de acceso abierto y los alentamos a todos a leerlo. La siguiente es una versión abreviada del original.
Los médicos de todas las disciplinas están muy familiarizados con una característica inusual de los diagnósticos descriptivos. Los términos diagnósticos, a pesar de su naturaleza no etiológica, parecen ofrecer una perspectiva explicativa a muchos pacientes, a veces con efectos profundos.
En un artículo del New York Times sobre los diagnósticos de TDAH en adultos mayores, una mujer diagnosticada a los 53 años describió su reacción de la siguiente manera: «Lloré de alegría», dijo. «Sabía que no estaba loca. Sabía que no estaba rota. No era un fracaso. No era perezosa, como me habían dicho durante la mayor parte de mi vida. No era estúpida».
Los médicos de diversas disciplinas y entornos observan esta dinámica en diversos diagnósticos: cefalea tensional, tinnitus, síndrome de fatiga crónica, síndrome de piernas inquietas, trastorno de insomnio, síndrome del intestino irritable, dispepsia funcional, urticaria idiopática crónica y espectro autista, por nombrar algunos.
Sus experiencias ponen de relieve un fenómeno médico sorprendente, descuidado y sin nombre:
El efecto terapéutico de un diagnóstico clínico, independiente de cualquier otra intervención, donde el diagnóstico clínico se refiere a la clasificación de las experiencias de la persona en una categoría clínica por parte de un médico o del propio paciente.
A esto lo llamamos el «efecto Rumpelstiltskin».
En el clásico cuento popular de los hermanos Grimm, «Rumpelstiltskin», una joven promete su primogénito a un hombrecillo a cambio de la habilidad de convertir la paja en oro. Cuando él viene a cobrar, ella le suplica clemencia y él le ofrece una salida. Ella debe adivinar su nombre.

Ahora convertida en reina, la mujer repasa todos los nombres de la lengua alemana, así como todos los apodos coloquiales que se le ocurren. Ninguno funciona. Finalmente, su sirviente descubre el nombre altamente esotérico del hombrecillo, Rumpelstiltskin, y ella queda liberada de su obligación.
Es fundamental que la fuente de la grave angustia de la reina no tenga un nombre familiar. Tampoco puede sustituirlo por una descripción profana como «hombrecillo gracioso». Se requiere un conocimiento esotérico del nombre oficial para controlar lo que la aflige. En cuanto conoce el nombre, el problema se resuelve por sí solo.
Este tipo de cuento popular (tipo 500 de Aarne-Thompson) aparece en numerosas culturas. Los detalles varían, pero el tema es idéntico. Descubrir el nombre esotérico, es controlar y destruir la fuente del sufrimiento. El exorcismo tradicional funciona según un principio similar. Existen términos comunes para las aflicciones atribuidas a los demonios: pereza, mendacidad, gula, etc. Sin embargo, cuando los esfuerzos normales para superar la pereza son insuficientes, se recurre a un exorcista. Descubrir el nombre del demonio es crucial para controlarlo, no solo la pereza, sino Belphegor, el demonio de la pereza, por lo que los tratados demonológicos y los exorcistas dedican tanto tiempo a los nombres, desde la antigua China hasta la Inglaterra moderna. Abundan otros ejemplos, desde las prácticas culturales de mantener en secreto los nombres verdaderos, hasta la literatura contemporánea, como la clásica serie de libros Terramar de Ursula Le Guin, en la que los magos solo pueden controlar lo que nombran correctamente.
Este principio también se aplica en la medicina moderna. Si un diagnóstico clínico puede tener un efecto terapéutico, entonces, al menos en algunos casos, los diagnósticos son intervenciones médicas en sí mismas y deben tratarse e investigarse como tales. Del mismo modo, el autodiagnóstico puede entenderse como un intento de garantizar el efecto terapéutico de una intervención médica a la que los pacientes no tienen acceso oficial.
Aunque el fenómeno no se ha estudiado exhaustivamente con este nombre, las investigaciones ya apuntan a su realidad. Las revisiones sistemáticas de las etiquetas diagnósticas (O’Connor et al, 2018; Sims et al, 2021) muestran que un nuevo nombre para una vieja lucha suele aportar validación, alivio y empoderamiento. Proporciona un lenguaje común para hablar con los médicos, la familia y los compañeros. Puede facilitar la conexión con comunidades de apoyo y movimientos de defensa. El efecto Rumpelstiltskin también parece un primo plausible del efecto placebo, en el que las expectativas por sí solas producen cambios medibles en los síntomas.
Posibles mecanismos
1) Perspectiva clínica y avance hermenéutico
Fundamentalmente, un diagnóstico clínico invita a los pacientes a ver sus experiencias a través de la óptica médica. El marco interpretativo médico reconoce el sufrimiento de formas que el lenguaje cotidiano a menudo no puede, ya que este último tiende a caracterizar los problemas como deficiencias personales. El lenguaje clínico también está más estandarizado que el lenguaje cotidiano, lo que ofrece al menos la apariencia de un marco explicativo coherente para la discapacidad de una persona.
La filósofa Miranda Fricker utiliza el ejemplo de la depresión posparto para ilustrar cómo el acto de nombrar un fenómeno puede servir como un momento transformador de comprensión. En su libro de 2007 Epistemic Injustice, cita a una mujer que describe su primer encuentro con la depresión posparto como un diagnóstico médico:
«En mi grupo, la gente empezó a hablar sobre la depresión posparto. En esos cuarenta y cinco minutos, me di cuenta de que lo que me había estado echando en cara a mí misma, y lo que mi marido me había estado echando en cara, no era una deficiencia personal mía. Era una combinación de factores fisiológicos y un problema social real: el aislamiento. Esa revelación fue uno de esos momentos que te convierten en feminista para siempre». (p. 149)
La falta de un concepto reconocido para la depresión posparto creó una «oscuridad hermenéutica», una brecha en la comprensión colectiva que privó a las personas de la capacidad de comprender plenamente sus experiencias.
Además de una etiqueta médica, un diagnóstico también funciona como una herramienta social para hacer comprensible un sufrimiento que antes no se podía expresar. Sentirse comprendido, por uno mismo y por los demás, es un bien psicológico que podría contribuir al efecto Rumpelstiltskin. El nombre oficial sirve de puente entre las experiencias individuales y los patrones generalizados.
2) Asociaciones aprendidas, el poder de los rituales y el papel del enfermo
En la mayoría de los casos, el diagnóstico es el preludio de la atención médica y el tratamiento. Otro mecanismo que interviene en el efecto Rumpelstiltskin puede ser una asociación adquirida entre la denominación de una enfermedad en un contexto médico, la promesa de alivio y el acceso al «papel del enfermo». Cuando un paciente recibe un diagnóstico, este le ofrece esperanza y tranquilidad. La asociación puede seguir actuando incluso en situaciones en las que se realiza un diagnóstico, pero no se busca tratamiento o no hay ninguno disponible.
Este proceso se ve amplificado por el poder de los rituales culturalmente sancionados. Los términos diagnósticos son construcciones ritualizadas imbuidas de autoridad institucional. Cuando un especialista nombra oficialmente una afección, esta actúa como un estímulo condicionado, que evoca una expectativa de atención y recuperación profundamente arraigada en las sociedades humanas. El alivio anticipatorio sería particularmente eficaz en contextos culturales que posicionan los diagnósticos médicos como autoritarios y transformadores.
3) Alivio de la ambigüedad cognitiva.
Recibir un diagnóstico resuelve la ambigüedad cognitiva que acompaña al sufrimiento inexplicable. Los pacientes con problemas sin diagnosticar suelen luchar contra la confusión y tienen dificultades para comunicar sus experiencias a los demás e incluso a sí mismos. Un diagnóstico descriptivo proporciona una explicación prototípica que alivia estas dificultades. Aunque no ofrece una respuesta etiológica, el diagnóstico descriptivo funciona como un marco que organiza síntomas dispares en un patrón legible y estandarizado: un problema reconocido que comparten personas de todo el mundo con síntomas básicos que han sido descritos en libros de texto y estudiados por expertos. Un diagnóstico alivia la incertidumbre al introducir una etiqueta categórica en torno a la cual se puede construir una narrativa. Un diagnóstico proporciona a los pacientes las herramientas para construir una historia que explique su sufrimiento y lo haga comprensible.
Curiosamente, vemos este mecanismo potencial en los orígenes del cuento de Rumpelstiltskin. La etimología del extraño nombre del hombrecillo se remonta típicamente a un duende doméstico alemán, «pequeño traqueteo», al que se culpaba de ruidos inexplicables y movimientos misteriosos de objetos. Este nombre esotérico es en realidad una explicación de lo que de otro modo sería inexplicable.
Diagnóstico y daño iatrogénico
Los diagnósticos médicos también tienen posibles desventajas. Un diagnóstico también puede provocar miedo, estigma y autolimitación involuntaria. Puede alterar la forma en que las personas se ven a sí mismas y cómo las ven los demás, a veces de manera alienante. En psiquiatría especialmente, las etiquetas pueden conllevar una carga cultural, conducir a la discriminación o fomentar efectos circulares en los que el diagnóstico moldea el comportamiento y la identidad en ciclos que se refuerzan a sí mismos. Algunas personas rechazan por completo el marco diagnóstico y prefieren ver sus experiencias como espirituales, creativas o ajenas al lenguaje del trastorno. Para ellas, el nombre oficial puede resultar intrusivo, incluso perjudicial. Y cuando un diagnóstico se malinterpreta como un defecto fijo, puede socavar la capacidad de acción, convirtiéndose en una profecía autocumplida. El impulso terapéutico inicial también puede desvanecerse si los beneficios prometidos, como un tratamiento eficaz y una comunidad de apoyo, no se materializan.
Implicaciones clínicas y líneas de investigación
Si el efecto Rumpelstiltskin es tan real y común como sospechamos, plantea cuestiones prácticas. Los médicos deben ser conscientes de que parte de la mejoría de un paciente puede deberse al propio nombre, y no solo al tratamiento. Cuando un paciente busca un diagnóstico específico, puede ser útil explorar qué espera obtener de ese diagnóstico y considerar si esas necesidades pueden satisfacerse junto con la etiqueta o independientemente de ella. Pedimos un programa de investigación estructurado para explorar y cuantificar este efecto y comprender su relación con fenómenos relacionados, como el efecto placebo. Este trabajo podría perfeccionar la práctica clínica y ayudar a los pacientes a acceder a los beneficios de la denominación sin caer en sus trampas.
El efecto Rumpelstiltskin nos recuerda que lo simbólico, lo cultural y lo narrativo están entretejidos en el tejido de la medicina. Nombrar puede ser parte de la curación. Es hora de que estudiemos este efecto con la atención que merece.
Lea el artículo completo en BJPsych Bulletin: «El efecto Rumpelstiltskin: repercusiones terapéuticas del diagnóstico clínico». “The Rumpelstiltskin Effect: Therapeutic Repercussions of Clinical Diagnosis.
La paradoja generalista-especialista de la IA médica
Traducción de The Generalist–Specialist Paradox of Medical AI por V. L. Murthy, M.D., Ph.D., publicado en NEJM-AI Editorial: https://nejm.ai/4nm6054.
Resumen: Los rápidos avances en las herramientas médicas de IA han permitido que las herramientas de software funcionen de manera similar o mejor que muchos expertos en tareas tradicionalmente realizadas por especialistas médicos, como la interpretación de electroencefalogramas por parte de neurólogos. Por el contrario, las herramientas de IA médica han mostrado un progreso más lento para lograr la equivalencia práctica con los médicos generalistas fuera de entornos altamente controlados, por ejemplo, cuando se enfrentan a preguntas de examen de junta simuladas y viñetas clínicas. Esta divergencia se reconoce como la paradoja generalista-especialista de la IA médica y tiene causas multifactoriales y, si persiste, tendrá amplias implicaciones para la medicina, la formación y la política.
En este número de NEJM AI, Li y sus colegas describen un avance significativo en la interpretación de los datos del electroencefalograma (EEG) para la identificación de descargas epileptiformes o «picos».1
Los autores describen el desarrollo y la rigurosa validación de SpikeNet2, un modelo de aprendizaje profundo de última generación que no solo puede identificar los picos distintivos de la epilepsia, sino que también puede clasificar trazados EEG completos como positivos o negativos con una precisión equivalente o superior al 68% de los expertos. El estudio tiene muchas fortalezas notables, incluida una gran base de datos de capacitación de dos centros médicos académicos y dos conjuntos de datos independientes utilizados exclusivamente para la evaluación. El estándar de oro fue el consenso de ocho expertos, y el comparador fue un grupo de 24 especialistas, lo que permitió contextualizar el rendimiento de la nueva herramienta de IA en relación con los humanos.
Este estudio amplía el espectro de campos en los que las herramientas de IA han igualado o superado el rendimiento humano para incluir una prueba diagnóstica clave normalmente interpretada por los neurólogos, que se suma a la interpretación de los cardiólogos de los electrocardiogramas 2, 3y ecocardiogramas 4, 5 y a la interpretación de los radiólogos de las radiografías 6, 7, 8y las imágenes de tomografía computarizada.9 Cientos de herramientas de IA ya han recibido la autorización de la Administración de Alimentos y Medicamentos de EE. UU., con un gran número en campos de especialidades médicas. No obstante, aunque se sigue avanzando a un ritmo rápido, muchas de estas herramientas se centran únicamente en determinados aspectos de la interpretación de las pruebas. Es importante destacar que las herramientas más recientes se han centrado en generar interpretaciones integrales de pruebas especializadas.10
Por el contrario, los avances en las herramientas de IA para fines médicos generales están avanzando, pero parece menos probable que alcancen el nivel de expertos de manera inminente.11 Aunque varias herramientas de IA han demostrado un rendimiento excelente, comparable al de los médicos titulados, en los exámenes estandarizados utilizados para evaluar a estos y a médicos en formación, la importancia de esto sigue siendo discutible.12
¿Qué explica esta aparente paradoja de un rendimiento a nivel experto en tareas especializadas, pero solo un rendimiento justo en tareas médicas generales?
En primer lugar, es posible que las tareas de los expertos parezcan inescrutables para los no expertos debido a las empinadas curvas de aprendizaje y a las estructuras de datos inusuales. Las tareas especializadas pueden ser más estructuradas y, por su naturaleza, estar estrictamente definidas. La mayor inversión en tecnología de la información realizada durante décadas para acelerar los flujos de trabajo de los especialistas altamente remunerados puede haber dado lugar a mayores conjuntos de datos estructurados para la formación y la validación. Quizás, lo más importante, mucho de lo que sucede en el encuentro médico general puede no estar capturado en el registro formal. Las expresiones faciales, el tempo y el tenor de las conversaciones, los gestos, la apariencia y otros factores rara vez se registran, aunque esto puede evolucionar con el despliegue cada vez mayor de herramientas de documentación basadas en modelos de lenguaje ambiental. Tener un panel de expertos readjudicando ciegamente una sola visita a la clínica sin duda sería un desafío.
En consecuencia, es posible que estemos entrando en una era de paradoja de la IA médica generalista y especializada, en la que la IA avanza más rápidamente en la realización de tareas para las que los humanos requieren especial En términos más generales, es concebible que, con el tiempo, la mayoría de las tareas cognitivas que suelen realizar los especialistas médicos puedan ser realizadas suficientemente bien por los generalistas, redefiniendo los límites entre las diferentes especialidades médicas y, quizás aún más impactante, volviendo a enfatizar el papel de la atención primaria. Sin duda, es probable que las herramientas de IA generalistas también acaben teniendo un gran impacto en la medicina clínica. Sin embargo, si continúan rezagados con respecto a las herramientas especializadas, las implicaciones para la formación, las inversiones y las políticas pueden ampliarse, motivando la reorganización de las becas de especialidad y la repriorización y la reingeniería de las residencias generalistas.
Referencias
1. Li J, Goldenholz DM, Alkofer M, et al. Expert-level detection of epileptiform discharges on short and long time scales. NEJM AI 2025;2(7). DOI: 10.1056/AIoa2401221.
2. Al-Zaiti SS, Martin-Gill C, Zègre-Hemsey JK, et al. Machine learning for ECG diagnosis and risk stratification of occlusion myocardial infarction. Nat Med 2023;29:1804-1813. DOI: 10.1038/s41591-023-02396-3.
3. Mayourian J, La Cava WG, de Ferranti SD, et al. Expert-level automated diagnosis of the pediatric ECG using a deep neural network. JACC Clin Electrophysiol 2025; 17 de marzo (Epub ahead of print). DOI: 10.1016/j.jacep.2025.02.003.
4. He B, Kwan AC, Cho JH, et al. Blinded, randomized trial of sonographer versus AI cardiac function assessment. Nature 2023;616:520-524. DOI: 10.1038/s41586-023-05947-3.
5. Elias P, Poterucha TJ, Rajaram V, et al. Deep learning electrocardiographic analysis for detection of left-sided valvular heart disease. J Am Coll Cardiol 2022;80:613-626. DOI: 10.1016/j.jacc.2022.05.029.
6. Liu Y, Liu W, Chen H, et al. Artificial intelligence versus radiologist in the accuracy of fracture detection based on computed tomography images: a multi-dimensional, multi-region analysis. Quant Imaging Med Surg 2023;13:6424-6433. DOI: 10.21037/qims-23-428.
7. Wu JT, Wong KCL, Gur Y, et al. Comparison of chest radiograph interpretations by artificial intelligence algorithm vs. radiology residents. JAMA Netw Open 2020; 3:e2022779. DOI: 10.1001/jamanetworkopen.2020.22779.
8. Plesner LL, Müller FC, Nybing JD, et al. Autonomous chest radiograph reporting using AI: estimation of clinical impact. Radiology 2023;307:e222268. DOI: 10.1148/radiol.222268.
9. Rajpurkar P, Acosta JN, Dogra S, et al. a2z-1 for multi-disease detection in abdomen–pelvis CT: external validation and performance analysis across 21 conditions. December 17, 2024 (http://arxiv.org/abs/2412.12629). Preprint.
10. Vukadinovic M, Tang X, Yuan N, et al. EchoPrime: a multi-video view-informed vision-language model for comprehensive echocardiography interpretation. October 13, 2024 (http://arxiv.org/abs/2410.09704). Preprint.
11. Takita H, Kabata D, Walston SL, et al. A systematic review and meta-analysis of diagnostic performance comparison between generative AI and physicians. NPJ Digit Med 2025; 8:1-13. DOI: 10.1038/s41746-025-01543-z.
12. Raji ID, Daneshjou R, Alsentzer E. It’s time to bench the medical exam benchmark. NEJM AI 2025;2(2). DOI: 10.1056/AIe2401235.
La solución de Astérix
Este año en primavera, tuve el placer de participar en las Jornadas: Nuestras profesiones, tiempos espacios para transformar la realidad, organizadas por la asociación «Encuentro y Solidaridad» e invitado por Emma Contreras con la complicidad de Juan2 y Mercedes. Pasamos un dia estupendo en Torremocha del Jarama, bonito e innovador pueblo de la Sierra Norte de Madrid.
Mi charla versaba sobre «La burocracia que todo lo invade» y la enfoque desde el punto de vista de un profesional sanitario que la sufre a diario.
Creo que estuvo bien, al menos yo así lo pase y fue muy grato compartir, charla , comida y parte de la jornada- incluida representación teatral sobre la trata de mujeres- con los componentes de esta asociación, entre los que había algunos colegas.
La primera historia de la presentación se apoya en una película de de Astérix (que no tebeo) donde se narra como Julio César quiere acabar, una vez más, con la irreductible aldea gala que se le resiste desde hace tiempo. En esta ocasión obliga a los galos a elegir a dos representantes que deberán superar 12 pruebas de las que solo los dioses podrían salir victoriosos. Si no las superan, se rendirán; si las superan, Julio César se pondrá en manos de los galos. Las doce pruebas son cada cual más dificil y van desde cruzar el lago de la isla del Placer hasta subir a la montaña y responder el acertijo del venerable anciano de la montaña. La más dificil fue encontrar el Formulario A-38 en la Casa que Enloquece.
Pero Julio César ignoraba que los dos elegidos, Astérix y Obélix, cuentan con la ayuda de su ingenio y… de la poción mágica de Panorámix. En esta prueba nuestros dos héroes deberían entrar en una locura de edificio, formado por varias plantas, donde trabajan burócratas inútiles que redirigen a sus clientes a otros burócratas igualmente inútiles. La poción mágica no servía para esta prueba y los ánimos de los dos galos empezaron a decaer, parece que César se saldría con la suya.
Cuando ya todo parecía perdido Astérix encuentra la solución y logra derrotar a los burócratas usando su propio juego. El pequeño galo empieza a preguntarles sobre un formulario imaginario, el A-39, supuestamente requerido por el nuevo decreto, la «circular B-65», y consigue que los trabajadores caigan víctimas de su propia locura y sumiendo el lugar en un caos. Finalmente, el prefecto les da el formulario A-38 y enloquece del shock, al darse cuenta de su propia e inconsciente locura.
De igual forma en atención primaria podríamos seguir los paso del ingenioso Asterix:
Que nos solicitan la emisión de certificados específicos para la realización de actividades de ocio, descanso, confort, deporte o mejora estética o cosmética, uso de aguas, balnearios o centros residenciales o similares. Se pide un informe con la orden del BOE donde se indique claramente la necesidad de que ese certificado sea emitido por el médico de familia, rubricado debidamente por la autoridad de la institución requirente.
Que la consejería de familia, juventud y asuntos sociales pide una amplio informe para tramitar el grado de discapacidad en una persona que requiere valoración por medios no presenciales o telemáticos. Se le pide el Real Decreto Ley donde se requiere explícitamente, la necesidad de que el médico de familia rellene este informe. También se le pide certificado del grado de discapacidad de sus equipos multiprofesionales que les impide trasladarse al domicilio del paciente.
Que el Banco o el casero pide un certificado de fe de vida a un paciente que no se puede desplazar. Se le pide a la empresa la solicitud por escrito donde se constante además que se van a hacer cargo de los gastos de desplazamiento y/o del acta notarial de presencia.
y así todo. La solución de Asterix