Categoría: Medicina basada en la evidencia
el más rápido en la ciudad de la información medica
 Speed, accuracy, and confidence in Google, Ovid, PubMed, and UpToDate: results of a randomised trial.
Speed, accuracy, and confidence in Google, Ovid, PubMed, and UpToDate: results of a randomised trial.
Velocidad, precisión y confianza en Google, Ovid, PubMed o UptoDate: un ensayo aleatorizado.
Este es el titulo de un artículo publicado en la revista Postgraduate Medical Journal donde se evalúan cuatro herramientas de búsqueda de información utilizadas para responder preguntas clínicas y se evalúan en términos de precisión, velocidad y grado de confianza de los usuarios.
De diciembre 2008 a junio 2009, estudiantes de medicina, médicos residentes y médicos de la University of Virginia Health System, contestaron a un conjunto de cuatro preguntas clínicas relacionadas con la anestesia y/o cuidados intensivos con un plazo de 5 min, y utilizando Google, Ovid, PubMed, o UptoDate (sólo una herramienta de búsqueda por pregunta). Al final de cada búsqueda, los participantes estimaron sus resultados en una escala de cuatro puntos de confianza. Una a tres semanas después de responder a las primeras cuatro preguntas, los usuarios se asignaron al azar a una de las cuatro herramientas de búsqueda, y se les pidió responder ocho preguntas, cuatro de las cuales se repitieron. La variable de resultado primaria fue definida como una respuesta correcta con el mayor nivel de confianza.
De los resultados se deduce que los usuarios de Google y Uptodate eran más propensos que los usuarios de PubMed a responder a las preguntas correctamente. Los sujetos tenían más confianza en UpToDate, mientras que Google era la herramienta de búsqueda más popular. Las búsquedas en Google y UptoDate fueron más rápidas que las búsquedas en PubMed o con Ovid.
Los autores concluyen que las herramientas de búsqueda no basadas en Medline no son inferiores a las que si se basan en esa base de datos cuando se trata de contestar con evidencias preguntas clínicas relacionadas con anestesia y los cuidados intensivos.
Mi conclusión es que por fin tenemos la coartada para poder utilizar Google sin complejos de documentalistas revenias. Serendipia para unos, la nueva forma de buscar información médica para otros, el uso de herramientas de búsqueda como Google une a su potencia, la rapidez y facilidad de uso lo que revierte en un ahorro importante de esfuerzos en las búsquedas de información. Se pueden encontrar herramientas de búsqueda y base de datos mejor construidas, más estructuradas, incluso más científicas, pero ¿son tan útiles como Google?
de por vida
 Desde los tiempos del stugeron aka “las gotas del riego” se oye esta frase con machacona regularidad cuando uno pregunta a los pacientes y… ¿cuánto tiempo le dijeron que tomara el tratamiento?
Desde los tiempos del stugeron aka “las gotas del riego” se oye esta frase con machacona regularidad cuando uno pregunta a los pacientes y… ¿cuánto tiempo le dijeron que tomara el tratamiento?
Tan frecuente era y es que en un momento dado uno empezó a sospechar que los especialistas de los ambulatorios eran agentes camuflados de El Ocaso. Sabido es que lo único seguro que es “de por vida” es la cuota mensual del seguro de deceso de esta compañía aseguradora. Aparte de la afición a la infinidad temporal en el vademécum de nuestros colegas, lo que si es real es que en medicina sabemos poco sobre cuánto tiempo deben durar los tratamientos.
Según un editorial del BMJ para tomar decisiones basadas en la evidencia sobre una intervención determinada, los clínicos y los pacientes necesitan saber las respuestas a tres preguntas :
- ¿Hace más bien que mal?
- ¿La intensidad del tratamiento?
- ¿Durante cuánto tiempo debe darse?
Aprovechando un estudio publicado en la misma revista, que evalúa la duración del tratamiento con quetiapina tras un primer episodio de psicosis, esta editorial se plantea la tercera cuestión. Nos recuerda que tenemos pruebas de alta calidad sobre la eficacia de muchos tratamientos, pero en comparación, sabemos poco sobre la duración de estas intervenciones. Tanto en procesos agudos, donde las duraciones estándar son bastantes más arbitrarias del que se piensa, hasta enfermedades crónicas donde los pacientes están expuestos a tratamientos durante meses, años o incluso década por el simple hecho que no se sabe muy bien cuando hay que parar.
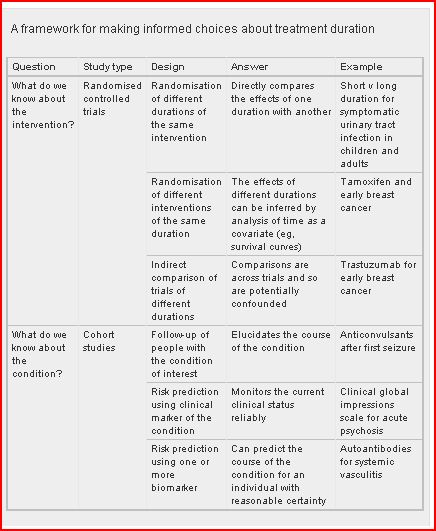
Para tomar decisiones informadas sobre la duración, los ensayos clínicos donde se “ensaye” directamente la duración de la intervención, proporcionan la mejor evidencia. Pero este tipo de ensayos no son muy habituales con lo que los autores hacen una propuesta sobre el tipo de estudios que podemos utilizar para responder a las interrogantes sobre duración en ausencia de tales ensayos (ver tabla)
Las intervenciones realizadas por un tiempo demasiado corto pueden provocar resultados adversos prevenibles, como recaídas o recidivas. Si los tratamientos se dan durante demasiado tiempo los pacientes están en un riesgo innecesario de efectos adversos y se malgastan recursos.
Es por eso que la duración importa y por lo que el de por vida debería desterrarse del argot médico y de la cabeza de los pobres pacientes.
A no ser eso sí, que existan pruebas solidas con certeza manifiesta de que el tomar indefinidamente el fármaco sea más beneficioso que perjudicial
¿Conoce Ud. algún caso?
y una revisión sistemática
Las revisiones sistemáticas RS y en concreto las de la Cochrane sirven para algo más que con  voz campanuda decir “una revisión de la Cochrane dice que …..” . Sirven sobre todo para sintetizar de forma organizada y científica las respuestas a las preguntas que se hacen en la clínica. Aparte de coronar la jerarquía de la evidencia científica, otras cualidades de las RS son la de facilítanos el acceso y recopilación de la gran cantidad de información científica que se publica, la de actualizar, reunir y compendiar toda la información sobre un tema concreto, la de crear nuevas evidencias ante resultados previos inconsistentes y algunas más.
voz campanuda decir “una revisión de la Cochrane dice que …..” . Sirven sobre todo para sintetizar de forma organizada y científica las respuestas a las preguntas que se hacen en la clínica. Aparte de coronar la jerarquía de la evidencia científica, otras cualidades de las RS son la de facilítanos el acceso y recopilación de la gran cantidad de información científica que se publica, la de actualizar, reunir y compendiar toda la información sobre un tema concreto, la de crear nuevas evidencias ante resultados previos inconsistentes y algunas más.
Además y como bien dice el titulo de una carta publicada en Lancetdeben ser el principio y el final de un buen ensayo clínico: Clinical trials should begin and end with systematic reviews of relevant evidence,
Lo explicamos: cualquier asistente a un cuso de metodología de la investigación o de cómo redactar un articulo biomédico, lo primero que aprende es que la justificación y el objetivo del estudio se plasma en la primera parte o introducción que debe ir encabezada con un resumen breve , casi telegráfico, de lo que se sabe sobre el tema: el estado del arte en sentido aristotélico….
¡qué mejor forma que sustentarlo y referenciarlo que con una revisión sistemática.
“Para justificar un nuevo ensayo clínico tanto científica como éticamente debe concebirse a la luz de una evaluación de investigaciones anteriores, lo ideal sería una revisión sistemática”
Así mismo, nos han enseñado y así lo creemos (con permiso de Manuel Arranz que pone en tela de juicio la estructura de un original científico y lo hace de forma comprometida y humoristica en una antigua serie de la revista Gestión Clínica y Sanitaria) que en la parte final, la discusión se debe confrontar nuestros resultados con los de trabajos previos. De nuevo que mejor que una revisión sistemática para tener localizados, referenciados y adecuadamente tabulados estos estudios y estos resultados.
“Cuando se dan a conocer los resultados, estos deben establecerse en el contexto de la revisión actualizadas de otras investigaciones similares.”
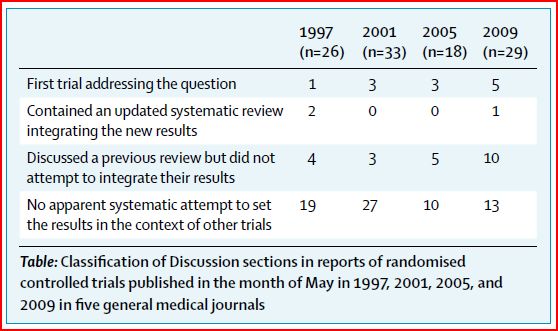
Los autores de la carta del Lancet evaluaron en tres artículos publicados en 1997, 2001 y 2005 los ensayos aleatorios publicados en el mes de mayo en cinco revistas médicas: Annals of Internal Medicine, BMJ, JAMA, The Lancet y el New England Journal of Medicine. Sólo una pequeña proporción de los informes de estos ensayos proporcionaban información suficiente para evaluar la contribución de los nuevos resultados a la totalidad de la evidencia disponible. Repite ahora el estudio (mayo de 2009) y como en las publicaciones previas evaluaron las secciones de discusión de los ensayos y vieron en qué medida los ensayos referencian revisiones sistemáticas en la sección de introducción. Los resultados son estos:
A la vista de estos desesperanzadores datos los editores del Lancet y de acuerdo con las recomendaciones CONSORT (Consolidated Standards of Reporting Trials), han decidido pedir a los autores que pongan su trabajo en “el contexto de lo que ha pasado antes”.
Por tanto los artículos remitidos para publicación a The Lancet a a partir de agosto deben incluir una revisión sistemática de la investigación previa en la sección de discusión e incluir en esta misma sección una confrontación de su resultados con las de los estudios localizados mediante la revisión como se puede ver en la tabla  y como aparece – lo ponen como ejemplo- en el estudio TACT Sequential docetaxel as adjuvant chemotherapy for early breast cancer (TACT): an open-label, phase III, randomised controlled trial.
y como aparece – lo ponen como ejemplo- en el estudio TACT Sequential docetaxel as adjuvant chemotherapy for early breast cancer (TACT): an open-label, phase III, randomised controlled trial.
Gracias a Sergio Uribe por ponerme en las pista de esta información.
Lectura crítica de un artículo sobre tratamiento: a propósito del toby
Hace tres años: Vitamina B 12 oral o parenteral
Hace tres años: Vitamina B 12 oral o parenteral La fuerza de las costumbre en la atención de los problemas comunes
busca en la pirámide
lectura crítica de una revisión sistemática
Gabapentina y dolor crónico: evidencia desaparecida y ¿efecto real?
traducido de Tool for practice del Colegio de Médicos de Familia de Alberta
¿Cuál es la evidencia que apoya el uso de gabapentina (o pregabalina) en el dolor crónico neuropático periférico?
Evidencia:
Una revisión de estudios publicados muestra que la evidencia publicada sobre gabapentina era incompleta o variable, con lo que se incluyeron nuevos estudios de gabapentina en el dolor crónico con datos no publicados.
• Revisión de 20 ensayos controlados aleatorios (ECA) de gabapentina para uso fuera de indicación en ficha técnica. (principalmente 17/20 para el dolor)
- 8 nunca fueron publicados (40%)
- Informaciónde los resultados en 12 estudios publicados:
- Sólo 4 utilizaron la varaible de resultado primaria prevista inicialmente
- De 180 variables de resultado secundarias predefinidas, 122 (68%) no se informaron
• Meta-análisis de todos los ensayos (incluidos los no publicados)
- Mejora del dolor de de moderada a marcada se produce en 13-17,5% de los pacientes comparado con placebo.
- número necesario a tratar (NNT) = 6.8 (2 semanas)
- la eficacia es mayor en la neuralgia post-herpética
- no existe un beneficio para el dolor agudo o aumento progresivo de dosis más allá de 900 mg (pero si más eventos adversos)
- eventos adversos: NND 8 (mareos, somnolencia, confusión, etc)
Contexto:
- Una revisión Cochrane (solo con estudios publicados) informa de que la gabapentina es efectiva en el alivio del dolor crónico, con un NNT 3-4
- Otra revisión encontró resultados similares pero que empeoraban cunado se añadían los resultados de ensayos no publicados.
- La pregabalina en el mejor caso: produce un alivio del dolor crónico periférico con un NNT 4-5, pero sólo cuando se incluyen resultados de estudios publicados.
- Comon Drug Review:(incluidos los ensayos no publicados) informa que la pregabalina es intermitentemente mejor que el placebo, pero no siempre eficaz.
- No hay evidencia directa de ensayos clínicos para la superioridad sobre la gabapentina.
- Un ensayo con control –comparador-activo: La pregabalina no superior al placebo aunque si lo fueron los antidepresivos tricíclicos.
- Otras revisiones sugieren que los antidepresivos tricíclicos son similares o quizás superiores a la gabapentina o pregabalina. Esta evidencia puede estar sesgada por el tiempo y la calidad de los ensayos.
- Mientras que el sesgo de publicación y notificación selectiva ocurre con más frecuencia en los estudios financiados por laindustria, la investigación patrocianda por organizaciones sin ánimo de lucro también informa selectivamente de los resultados.
Conclusión:
El beneficio aparente de la gabapentina en el dolor crónico ha sido exagerado mediante sesgos de publicación e información. En pacientes cuidadosamente seleccionados con dolor neuropático periférico, la gabapentina puede ofrecer alivio de moderado a importante del dolor en 1 de cada 6-8 pacientes, pero se producen efectos adversos en un número similar. No hay pruebas provenientes de ensayos con pregabalina de que esta sea superior a la gabapentina.
Autores: G. Michael CCFP MD & Ken Allan L. Basset MD, PhD
- N Engl J Med 2009; 361:1963-71.
- Therapeutics Letter 75. 2009.
- Cochrane. 2005; 3: CD005452.
- Therapeutics Letter 33. 2000.
- Cochrane. 2009; 3: CD007076.
- La pregabalina nueva presentación. CDR de 2009.
- J Gen Intern Med 24 (2) :178-88.
- BMJ. 2007; 335 (7610): 87.
- CMAJ 2004; 171 (7) :735-40.
Herramientas para la práctica es un artículo que sintetiza la evidencia médica cada dos semanas con un enfoque en temas de actualidad y la práctica. La campaña está coordinada por el Sr. G. Michael Allan, MD, CCFP y el contenido es escrito por la práctica de los médicos de familia. Artículos archivados están disponibles en la práctica y hacia sitios web optimizados ACFP. Esta comunicación refleja la opinión del autor y no necesariamente reflejan el punto de vista y la política de el Colegio de Médicos de Familia de Alberta.
buenos hospitales, mala medicina
Con la excusa de la intervención quirúrgica de el Rey en el hospital Clínico de Barcelona, comenta y afirma Arcadi Espada en su columna de El Mundo de ayer 12 de mayo lo buenos que son los hospitales catalanes. Para apoyar su percepción, con la que estoy de acuerdo por otra parte, de la “superioridad catalana en términos de calidad hospitalaria” se recuesta en lo  brazos de la bibliometría y su aplicación a la biomedicina.
brazos de la bibliometría y su aplicación a la biomedicina.
A poco que se investigue sobre esta aplicación práctica de las ciencias de la información que se conoce como bibliometría , se reconoce su escasa capacidad de medir la calidad y de lo marrullero y susceptible de manipulación de sus indicadores *. Por mucho que lo digan los expertos a los que se arrima Espada, ni los “números” son objetivos por si mismos, ni la bibliometría puede categorizar los hospitales en buenos y malos, ítem mas cuando lo que mide es productividad investigadora y de lo que se trata según parece, es de eficacia asistencial.
En cualquier caso tampoco tiene mucha importancia, no hace falta siguiera soporte tan endeble para reconocer las superioridad de los hospitales de Cataluña sobre los del resto de España . Es una realidad no sé si objetiva, pero sin comprobable y sin duda tiene pocas vueltas.
Sin embargo en estos buenos hospitales no tiene porque hacer una buena medicina y en este caso el ejemplo del monarca es perfecto, con todas las reservas que implica el desconocimiento del caso completo. Lo explica muy bien Julio Bonis en su blog y explicarlo de nuevo seria redundancia, pero el caso de Su Majestad es un paradigma de medicina más que regular. Práctica médica cuya mala calidad pasa inadvertida y es vendida y percibida como buena y salvadora. Esto es así “de siempre” y la causa es una incapaciadad de razonar en clave numérica y epidemiológica de muchos ciudadanos, incluidos muchos médicos y sobre todo de las clases altas y teóricamente cultas de nuestro país.
Las razones que explican que nuestro soberano acuda a los hospitales catalanes, siempre lo ha hecho, no tiene que ver con la superioridad científica catalana, tiene que ver como apunta Arcadi con los sistemas de gestión privados que predominan en los hospitales catalanes. Y no por que los privados sean mejores per se, sino porque sus usuarios, las clases altas del país sin distinción de ideologías, de que sean reyes o periodistas, desprecian el sistema de sanidad pública, al que solo acuden cuando no queda otro remedio y/o tienen que salir en la tele.
*Bravo R, Ferreiro Aláez L. Factor de impacto y revistas biomédicas españolas. Med Clín (Barc). 1992; 98: 76-77