Categoría: Gestión clínica y sanitaria
Lo que los sindicatos no saben de Disneylandia
Cuando vi este vídeo no tuve por menos que acordarme
de esta ya antiguo libro Inside the Magic Kingdom : Seven Keys to Disney’s Success, que aparece resumido en estas diapositivas:
Según Tom ConNellan, una líder en calidad de servicio y autor del libro Inside the Magic Kingdom: Siete claves para el éxito de Disney (1996), todas las empresas harían bien en emular el centrado en el cliente enfoque de la Walt Disney Co. Si alguna vez has visitado una atracción de Disney, es probable que entiendas por qué Disney es reconocido como una de las mejores empresas en términos de satisfacción del cliente. Disney hace todo lo posible para garantizar que sus clientes estén contentos y regresen a los parques de Disney. (Casi el 70 por ciento de los invitados a la Magic Kingdom son visitantes asiduos.)
Consideremos, por ejemplo, cómo Disney entrena para el trabajo de barrendero. Cada miembro del personal de limpieza de Disney recibe dos semanas de entrenamiento. No es porque necesiten aprender a usar una complicada escoba . Es porque Disney se dio cuenta de que cuando sus clientes tenían preguntas, eran más propensos a interpelar a un miembro del personal de limpieza.
Aunque Disney utiliza personal para relacionarse con los clientes y estos eran fácilmente identificables (camisas blancas, corbatas de Mickey Mouse y gafas especiales), los clientes no se dirigían a ellos porque parecían demasiado importante como para interrumpir con preguntas sencillas como «¿Cuándo comienza el desfile?» o «¿Dónde está el baño?».
Disney respondió rápidamente convirtiendo a los miembros del personal de limpieza en un recurso para los huéspedes. Por eso pasan dos semanas de entrenamiento sobre conocimiento práctico de todo el parque de tal forma que sean capaces de responder a los invitados, decirles cuando comienza el siguiente desfile. Y lo más probable es que lo hacen con una sonrisa, porque el tiempo y la atención que reciben durante el proceso de formación hace que los miembros del reparto sienten que son una parte valiosa del equipo de Disney.
Como resultado de ello se sienten más orgullosos de su trabajo.
La O con un Canuto
La O con un Canuto
por Angel Ruiz Tellez Director de CYMAP (Concepto y Metodología en Atención Primaria) @artcymap,
La accesibilidad sanitaria que un Sistema, un centro o un profesional tiene es la consecuencia del equilibrio inestable de la interacción de presiones divergentes, si no opuestas, entre todos los agentes participantes del Sistema. La simplificación del tratamiento del asunto es el principal problema con el que nos enfrentamos hoy al analizarlo y dar soluciones.
 Nuestros colegas ingleses Ron Neville y Simon Austin tratan el tema (The King Canute GP appointment system BMJ 2014;349:g7228) apoyados en la lección que aprendió o que enseño, según versiones de la historia, Canuto el Grande, nacido el año 995. El Rey Canuto II de Dinamarca, también logró ser Rey de Inglaterra en el siglo XI, como consecuencia de las invasiones vikingas por los mares del norte. Al parecer nuestro rey, tan poderoso era, quiso retar a los mares, en la versión del artículo, sentado a la orilla del océano y ordenando al mismo que detuviera el avance de la marea. La historia acabó en un buen remojón.
Nuestros colegas ingleses Ron Neville y Simon Austin tratan el tema (The King Canute GP appointment system BMJ 2014;349:g7228) apoyados en la lección que aprendió o que enseño, según versiones de la historia, Canuto el Grande, nacido el año 995. El Rey Canuto II de Dinamarca, también logró ser Rey de Inglaterra en el siglo XI, como consecuencia de las invasiones vikingas por los mares del norte. Al parecer nuestro rey, tan poderoso era, quiso retar a los mares, en la versión del artículo, sentado a la orilla del océano y ordenando al mismo que detuviera el avance de la marea. La historia acabó en un buen remojón.
Canute el Grande es recordado sobre todo por ser el rey que intentó detener las mareas. Cuenta la leyenda que sus cortesanos le decían que su poder era tan grande que incluso las fuerzas de la naturaleza le obedecerían. Así que el monarca colocó su trono en la orilla del mar y ordenó a las olas que retrocedieran. «Cosa que, por supuesto, no hicieron». Según la interpretación más habitual, que parece ser que no es la más correcta, la moraleja es que aquel que se termina creyendo todopoderoso termina haciendo cosas que van de lo ridículo a lo monstruoso».
Estos colegas, presos de la incomodidad de la contención de la demanda, de las listas de espera en primaria, de la tensión diaria por la negociación continua con los pacientes para solicitar una cita, y hartos del estrés y la insatisfacción del paciente, decidieron darle un capotazo al toro de la demanda a puerta gayola, por aquello de que si no puedes con tu enemigo, únete a él. ‘
Si la marea te va a sobrepasar, ponte en la línea alta de la misma’.
Pusieron en marcha la atención al ‘urgente’ o al ‘SinCita’, en un hueco abierto de hora y media (entre 10,30am-12:00), en el que aseguraban la atención sin grandes demoras, para quien lo  solicitara en el día y, en general, atendidos por su médico. Su Centro atendía a una población de 10.300 hab. con 8 médicos (1.287 pacientes/cupo) y estaban ‘colapsados’, como todos, con listas de espera de días para la cita de hoy.
solicitara en el día y, en general, atendidos por su médico. Su Centro atendía a una población de 10.300 hab. con 8 médicos (1.287 pacientes/cupo) y estaban ‘colapsados’, como todos, con listas de espera de días para la cita de hoy.
En esta nueva experiencia solo daban, realmente, 3 horas de cita, la cita de las 10:30, de las 11:00 y de las 11:30. Citaban a un máximo de 20 personas a cada una de esas horas. Al paciente se le solicitaba esperar un poco, al estar 20 citados a la misma hora, a cambio de este ‘nuevo derecho’ ya olvidado de que hoy te viera tu médico. Al solicitar la cita, se le preguntaba por el motivo de consulta, lo que permitía la priorización según urgencia y, además, si insistían en ser vistos por su médico. Trataban de asegurar que todos los días, para ese ‘pool’, estuviesen accesibles un mínimo de cuatro médicos; seis consideraban lo deseable. En ocasiones tenía pocos pacientes, pero no era infrecuente ‘completar’ la oferta de las 60 citas para esa hora y media, lo que nos da Citas de 6 min (15 pacientes /médico pool /en 90min). Si alguno se debía ausentar, por cuestiones de domicilios, el pool apretaba el paso, con tiempos inferiores por consulta, cuestión que omiten, aunque su inferencia y cálculo es inevitable.
Sin duda, esta experiencia de poner el ‘trono, en la línea del agua alta de la marea’, no podía haber concluido de ninguna otra forma que incrementando la satisfacción del paciente, pues pasaron del 74% (2009-10) al 87% (2011-12) de percepción de acceso al médico elegido, en la “NHS Scotland’s Better Together Survey” y aseguraban, orgullosos, que el paciente había vuelto a poder consultar con su médico, ‘como antaño’.
¿Cómo antaño? El recuerdo es engañoso, pues la neurociencia nos muestra que éste se recrea en las mismas estructuras en las que se fabrica la imaginación.
¿Realmente existió ese tiempo en el que el médico era siempre accesible, siempre atento, siempre dispuesto, cual santo evangelio de San Juan?, o ¿tal vez esas ‘añoralgias’ provengan de un tiempo en el que había poca oferta para poca población cubierta, por tanto poca demanda, el médico tenía ‘igualas’, el hospital se temía, pues las intervenciones eran más cruentas y resolvía menos y la población tenía una templanza ante el dolor y una asunción de la enfermedad y la muerte tan distintas a lo actual?
Es perfectamente razonable, deseable y necesario que cada persona tenga un buen médico de referencia. Es absolutamente crítico. Pero ¿para todo? ¿también para las pamplinas? La Necesidad Epidemiológica es finita, pero las pamplinas infinitas, es decir, las necesidades percibidas, son ilimitadas e incontables como las estrellas del cielo y las arenas del desierto.
¿Qué es lo que puede llenar este nuevo espacio de Oferta? ¿Siempre necesidades sensatas? Posiblemente en la proporción de la realidad, poco de epidemiológica y mucho de banalidad, en la que el ciudadano ya no se reconoce tolerando el dolor, la angustia, la frustración, o la abominable propaganda del Colesterol de nuestro oportunista Marqués de Del Bosque.
Por supuesto que el paciente desea solicitar, no consultar, ¡faltaría más! en esos nuevos 6 minutos, por razón de sus temibles 201mg/dl de Colesterol, 30 años de Estatinas de consumo diario. Por supuesto, también, que el paciente enfermo de verdad, no quiere esperar 10 días para que su médico le atienda, y desea y agradece ese nuevo acceso.
La solución que dan nuestros colegas es, es … , dejémoslo en es, sin epíteto. Es verdad que han logrado resolver un atasco y una situación profesional penosa, provocada por nuestra idealización de lo Crónico, eso que nos entretiene tanto y que ellos focalizan como consecuencia de la presión del QOF o ‘Cartera de Servicios Incentivada’, por hacer una traducción cañí, de lo que se suponía que era un Sistema de Evaluación de la Calidad y que realmente se ha quedado en elemento de incremento de la remuneración, sin mejora alguna de la productividad y la rentabilidad, como declara, con cierta amargura, Tim Burr, el Director del National Audit Office, pese a sufrir un incremento del coste de más de 1.700 millones de Libras, en incentivos, por encima de lo presupuestado. ¡Ya era hora que pagaran bien a los primaristas!, aunque sean ingleses. Lo cierto es que consiguieron pasar de 26.000 médicos de Atención Primaria a 30.000 en los cuatro primeros años de la implantación del QOF. El hecho de que el médico, recién licenciado, elija la Atención Primaria, en vez del hospital, por cuestión de sueldo, es una muy inteligente política sanitaria y de Salud Pública, aunque sea por equivocación. Pero retomo el hilo, que divago.
Lo cierto es que, nuestros colegas, han contentado a 2 de las ‘3Ps’ , a costa de un esfuerzo propio. Políticos y Población encantada. ‘Más x Menos’ y ‘Todo x Nada’, respectivamente, a costa de una modificación, aparentemente inteligente, pero que es una inmolación en fascículos, puesto que todo incremento de oferta se sigue de un poderoso incremento de demanda, de difícil reversión, una vez instaurada.
Afirman los autores: “We don’t count the number of patients each GP sees. It’s about quality” ¡Oh, oh!, miedito. Seguro que será Calidad en alguno de los profesionales, pero no en los otros.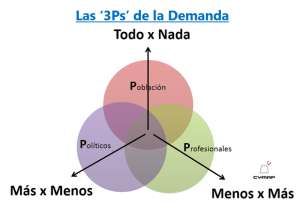
Sabemos de las enormes diferencias, tanto como del 500%, en la relación de Actividad-Coste, entre profesionales.
En otras palabras, la relación entre lo que se atiende y lo que se consume (la Visita es consumo, como lo es la Farmacia, la IT y la Derivación) es opuesta, entre los Excelentes que hacen ‘Mucho x Poco’ y otros que hacen ‘Poco x Mucho’. Por ello sabemos que el tener Lista de Espera en Atención Primaria, para la Cita Espontánea, es algo más complicado de explicar, que lo que indica su propia apariencia.
La experiencia de nuestos colegas scotish es imposible de analizar, más allá de la lógica satisfacción de cliente,- cosa que no son los pacientes -, sin precisar de qué epidemiología hablamos. El análisis es simple. Habría que partir del Nº de Episodios Esperados (que para esa población por cupo sería de unos 12.000 Episodios anuales, la mitad nuevos), y analizar el nº de Episodios realmente Atendidos y Resueltos, con o sin esa experiencia del legado de Canuto Rey. Entonces podriamos hablar con propiedad de lo que es la Lista de Espera, del tamaño de la misma y de la reducción o no de la misma con esta experiencia, pues ha de saberse que hay una paradójica relación inversa entre el nº de Problemas Atendidos y Resueltos y el nº de Visitas, que en esta experiencia se disparan y ‘dejan de contarse’ , porque ‘es calidad’. Está claro que el BMJ ni se desayuna de lo que hablamos.
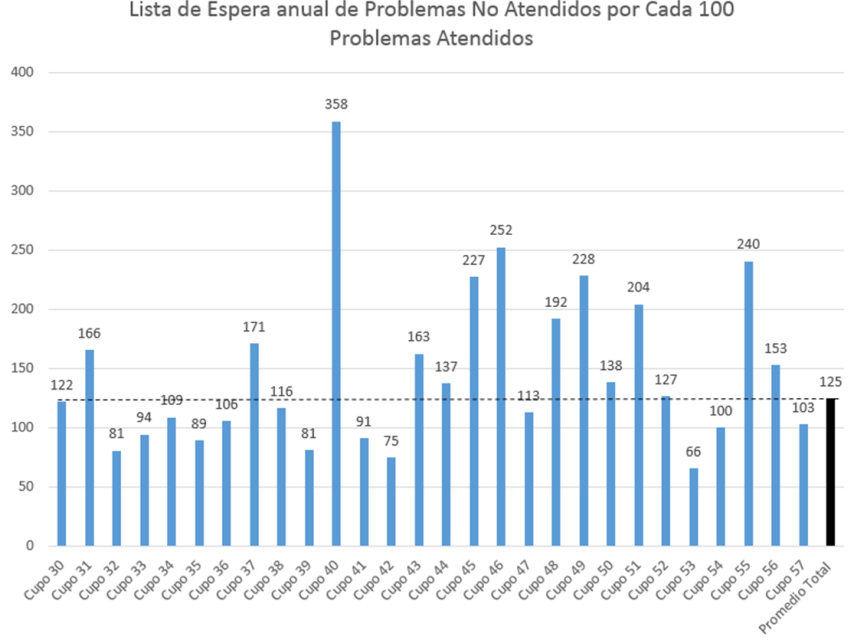
La Lista de Espera real, ‘solo’ es el Nº de Episodios NO ATENDIDOS (de los 12.000 existentes) por cada 100 Episodios Atendidos. En la imagen adjunta vemos las diferencias existentes en único centro, aparentemente homogéneo y con ‘buen clima’ o ‘ buen rollito’.
Los que mas alta tienen la Lista de Espera Real pueden tener la consulta ‘vacía’, sin colas. Es congruente y no necesitan experimentos Canuto’s King, porque realmente han conseguido dar baja oferta a sus pacientes, que les rehuyen. También, la más alta Lista de Espera Real, puede darse entre los que tienen una alta frecuentación e importantes listas de espera a las Citas diarias. En este caso será secundario a la repetición de los mismos casos y pacientes, día tras día, con ‘ataques de rendimiento’ (consultas pletóricas de los de siempre). El Experimento Canuto sería aterrador en su caso. Dispararía más aún la hiprefrecuentación.
Lo que hay que hacer es cambiar de Estilo de Práctica, no de Agenda.
La cuestión se vuelve a complicar cuando comienza a reconocerse que en la génesis de la Demanda, ni los profesionales, ni los políticos, ni los pacientes, hoy son los principales actores. (ver más en Innovación para la sostenibilidad del sistema).
El Lobby Médico, fue imperante en la mayoría de las décadas del siglo pasado, pero el invisible y exitoso Lobby de Proveedores, con la Big Pharma a la cabeza, lo es hoy. ¿Acaso creen los lectores en un alineamiento de los planetas para que la informática haya fagocitado el control de la Hª Clínica, la Custodia del Secreto y la Posesión de los Datos, en un negocio milmillonario? Peter Gotzsche, por otra parte, (Deadly Medicines and Organised Crime) nos ha descrito, con precisión de entomólogo, la colonización, hasta la mínima escala del comportamiento profesional, de sus intereses generadores de extraordinarias necesidades de Sobretratamiento y Sobrediagnóstico.
¿Seguro que esos incrementos de oferta, de consultas ‘de calidad’ (de 6 min o menos), van a contener la avalancha de nuevas necesidades sentidas y nuevas expectativas creadas de necesidad  terapéutica?
terapéutica?
¿Cuántos minutos hacen falta para poner el Metilfenidato a un niño tocagüevos? ¿Cuántos minutos hacen falta para NEGAR el Metilfenidato a una madre, a un padre, con prisas para quitarse el muerto de encima?
Lo que hay que hacer es cambiar de Estilo de Práctica, no de Agenda.
Sin duda hay que dar un médico de familia, un buen médico de cabecera a cada paciente, pero no a cada cliente, y hay otras formas de hacerlo, que sí que cruzan el Qué (Los episodios Atendidos y Resueltos) con el €uánto (visitas, IT, derivaciones, Farmacia), es decir Más Actividad, sobre más pacientes, con Menos Visitas y Consumos, y que han sido reconocidas recientemente.
A lo mejor la historia del Rey Canuto no es como nuestros admirables colegas la contaron.
Dice la Leyenda, la otra versión, que Canuto el Grande, era tan poderoso y tan temido que solo se acercaban a él para regalarle los oídos con lisonjas, halagos, cobas y alabanzas. “¡Oh Rey!, sois el más grande, el más poderoso, nada hay que os pueda, nada puede desobedeceros”. Cansado de tanta adulación, ordenó a sus oficiales y cortesanos a que situaran su egregio trono a la orilla del mar. Les dijo. “si soy tan poderoso, la marea no se atreverá a mojarme. ¡Océano! ¡Atrás!”. Sus aduladores consejeros no supieron qué decir. El Rey esperó a ser sobrepasado por las olas, para dar una lección a sus súbditos. “Habréis visto que no soy tan poderoso, que el Rey de los mares, que todo lo domina, es para el que tenéis que guardar vuestros temores”. Todos los que le rodeaban miraron al suelo avergonzados.
La realidad se debería aceptar como es, no como creemos o quisiéramos creer que fuera.
La Accesibilidad solo puede medirse sobre base epidemiológica, Episodios Atendidos / Esperados, dividida por el Nº de Visitas y resto de consumos, que es la verdadera Productividad y no seguir empeñados en medidas de Rendimiento (Uso/Tiempo) que es lo que nos entretiene tanto a gestores y profesionales, a este y al otro lado de la mar Cantábrica.
Si la Visita no la llamas y la consideras como lo que es, una Unidad de Consumo, y no la relacionas con la Actividad Ponderada (Episodios Resueltos en Unidades Relativas de Valor), estarás, seas Directivo, Gestor o Profesional, haciendo la O con un Canuto.
El problema de la sustituciones navideñas
Se puede expresar así:
o así:
pero no es falso (se enteraran los de la @ComunidadMadrid) ni desafortunado (se enteraran los defensores/destructores de la cosa pública)
Simplemente es una realidad de la nefasta forma de gestionar de los cargos sanitarios de Atención Primaria. ¡ah! y no solo de Madrid, sino de toda (o casi) España.
Medicina centrada en el paciente (2)
2º caso de un amigo anónimo
La simple gestión de crónicos
Desde que empezó la enfermedad grave y “crónica “de mi esposa, ya va por el decimoquinto….ologo., a lo largo del proceso. Solo dos nos han atendido dos veces.
Cada día es una sorpresa. ¡¡Sorpreeeeeesaaaa!!, ¿Quién te atenderá hoy? Y tú solo te preguntas ¿en qué contradicciones incurrirá con el decimocuarto o con el duodécimo? ¿Soportará, éste, la tensión de una pregunta sobre mi pronóstico, sobre mi supervivencia, sobre mis reparos a la agresividad de los tratamientos, sin descomponerse, sin tambalearse y sin ofenderse?
Hoy en día, ser por ejemplo especialista y profesional, son dos cosas distintas, y ya desgraciadamente, lo único que le pides al sistema es que el técnico sanitario, ya no profesional, sepa hacer bien su trocito de procedimiento, que uno ya se apañará el resto, autodarse las malas noticias, comérselas, readaptar su vida, su vivencia vital, crear sus redes de apoyo, etc, dada la desprofesionalización de este oficio.
Este sistema nuestro es maravilloso, es como un parque de atracciones. Cada día una caseta con un barraquero con sus propias ideas, ofertas y servicios.
Es entretenido.
El monigote no tiene sustituto
Durante años, la atención primaria de la sanidad pública ha seguido un sistema jerárquico piramidal con un modelo de organización curioso, entre lo autoritario en unos aspectos y permisivo en otros.
Este régimen otorga, por ejemplo una libertad casi infinita (luego modulada) en aspectos técnicos de la profesión médica, como el diagnóstico o el tratamiento, pero trata como párvulos a los mismos profesionales cuando se trata de aspectos organizativos o de gestión. Mientras que de puertas para adentro de su consulta, el medico puede hacer prácticamente lo que quiera, fuera es considerado, y así se comporta, como un monigote cuya única función es callar y trabajar.
En un centro de salud la capacidad de influir en la organización en general, o en la de la consulta en particular, es escasa. Es imposible, por mucha voluntad que ponga un médico. No puede cambiar el flujo de sus pacientes, la información que se les proporciona, la forma de atenderlos, y otros muchas asuntos, so pena de pasar por innumerables grupos de trabajo donde la norma es la defensa numantina de lo establecido.
Con el peculiar desarrollo de los centros de salud y el reparto de «cargas» de trabajo y de poder, es imposible que un médico pueda, no ya mandar, sino sugerir algún cambio, en el que se vean implicados otros estamentos. La única capacidad de influencia era la que venia dada en la elección y compadreo con un coordinador amiguete.
Se ha eliminado con una moda traída del sur: el director o capataz de un Centro de salud que solo responde ante Dios y ante el Gerente que lo nombra.
 Los médicos nos hemos convertido en una especie de monigote que metido en la consulta durante un horario determinado resuelve todos los problemas que se presentan, más o menos espontáneamente, en el centro de salud.
Los médicos nos hemos convertido en una especie de monigote que metido en la consulta durante un horario determinado resuelve todos los problemas que se presentan, más o menos espontáneamente, en el centro de salud.
La situación no es tan mala, bastantes profesionales la han aceptado (con resignación algunos y sumisión otros) y mal que bien, ejercen su función de monigote con bata, haciendo el menor esfuerzo calórico y emocional.
Pero esta cómoda situación de incapacidad de gestión por parte del profesional, tiene una desventaja: hay que tener siempre (al menos en horario oficial), un monigote, de tal forma que si el monigote falta, hay que poner un sustituto, y en su defecto que los monigotes fijos se desdoblen. Este ultimo invento fruto de la crisis es genial, aunque el monigote se cabrea un poco sigue haciendo su función y es una operación mucho más económica.
En raras ocasiones como la que ahora se da en la comunidad de Madrid concurren fenómenos no habituales, la convocatoria cercana de unas oposiciones a monigote fijo y la huida hacia el estudio de los maltratados (esto habitualmente) monigotes suplentes. Sucede lo que tenía que suceder: el monigote no tiene suplente y es prácticamente imposible cubrir su ausencia con monigotes hiperdesdoblados, con el consiguiente caos y merma de la calidad de la atención sanitaria
La sangre no llegara al rió, pero las cosas funcionarían mucho mejor si dejaran que las cosas las organizara los profesionales de verdad, no ex-monigotes o remedos de gerente-jefes.
Gestión demanda espontanea y presurosa
Mientras que la demanda en atención primaria crece según pasan los años, las medidas para enmarcar su impacto en la carga de trabajo de los médicos brillan por su ausencia. Incluso en época de crisis, ideales para experimentar cambios,según comentan los guruses, no se han introducido cambios sustanciales en la forma de gestionar la consulta más allá de las cosméticas facilitadas por las nuevas tecnologías.
Lo que los anglosajones llaman “patient requesting same-day appoitment” o paciente que solicita consulta a demanda para el mismo día, es lo habitual en los centros de salud españoles, mientras que es mucho menor en las consultas de los General practitiones (GPs) ingleses. A pesar de todo en ese país se han intentado varios modelos para gestionar esta demanda, uno de los cuales es la clasificación previa por teléfono o triaje por parte de profesionales sanitarios.
EL ensayo «Telephone triage for management of same-day consultation requests in general practice (the ESTEEM trial): A cluster-randomised controlled trial and cost-consequence analysis publicado este mes en la revista Lancet es un estudio en el que se aleatorizaron 42 centros de atención primaria en tres grupos: uno en que los pacientes que solicitaban atención ese mismo día (no urgente) era evaluados vía telefónica (triaje) por médicos del centro, otro grupo en el que intervenían enfermeras con un sistema informatizado de ayuda a la toma de decisiones y un último grupo que recibían la atención habitual. Se evaluaron los datos de 16.211 pacientes de 42 centros y la variable principal de evaluación fue la carga de trabajo de atención primaria, considerada esta como el número de contactos del paciente con el sistema sanitario, 28 días después de la solicitud
Durante el periodo de estudio, los grupos en que un profesional efectuaba triaje, las consultas presenciales disminuyeron en comparación con el grupo de atención habitual, en concreto un 40% (RR 0, 61, 95% CI 0,54-0,69) para el grupo de triaje por el médico, y un 20% (0, 80, IC 0,71-0, 90) para las enfermeras. Sin embargo ambos grupos se asociaron con más contactos (otro tipo de consultas), los centros que introdujeron triage por un médico general un incremento del 33% en la media de contactos por persona en comparación con la atención habitual (2, 65 vs 1 · 91), y las que dispusieron de triaje por enfermería un aumento del 48% (2, 81 vs 1,91). Los pacientes que recibieron triage por enfermería informaron una menor satisfacción global de los destinatarios de la atención habitual y del grupo en el que el medico realizaba el triaje. Este ensayo pragmático de acompaño de un análisis económico simple que mostró que las tres estrategias tenían costos similares.
Con estos resultados lo que se ve es que los sistemas de triaje telefónico para estos pacientes evitar visitas innecesarias a la consulta, pero a costa de aumentar otro tipo de consultas (telefónicas, presenciales fuera de horario, urgencias o diferidas) de tal forma que el trabajo se redistribuye. Todo ello sin comprometer la atención el paciente o los costos. Que esta redistribución sea considerada beneficiosa dependerá de muchos factores muy ligados al sistema sanitario y a la organización de la atención primaria. El estudio tiene una aceptable validez externa, pero sus consideraciones, solo tendrán valor como información genérica si se intenta extrapolar a diferentes países y sistemas, donde varían elementos sustanciales como, por ejemplo, la forma retribución de los actos médicos.
Como se señala en el editorial acompáñante los médicos de atención primaria en todo el mundo están atrapados en medio de una crisis de oferta limitada y demanda en ascenso, con la necesidad adicional de equilibrar una atención cada vez más compleja con la necesidad, real o sentida, por parte de los pacientes de obtener atención el mismo día que la solicitan.
 Los políticos (los españoles de forma particularmente irresponsable) y los primaristas de salón alientan a la población a este supuesto derecho, pero no aportan ninguna solución real al desafío que esta imposición conlleva. La optimización del flujo de trabajo dentro de la atención primaria (utilizado por ejemplo a TODO el equipo de atención primaria con eficacia) es esencial para mantener este equilibrio y este desafío de proporcionar una atención segura y rentable que satisfaga las demandas de los pacientes.
Los políticos (los españoles de forma particularmente irresponsable) y los primaristas de salón alientan a la población a este supuesto derecho, pero no aportan ninguna solución real al desafío que esta imposición conlleva. La optimización del flujo de trabajo dentro de la atención primaria (utilizado por ejemplo a TODO el equipo de atención primaria con eficacia) es esencial para mantener este equilibrio y este desafío de proporcionar una atención segura y rentable que satisfaga las demandas de los pacientes.
En nuestro sistema los intentos de cambio para hacer mejor las cosas, lejos de favorecerse se entorpecen con normas absurdas, obligaciones burocráticas espurias, intereses de grupo y atonía en innovación y liderazgo. Si la carga de trabajo que en UK significan estas demandas de atención al mismo día es de un 35 %, en los centros de salud de nuestro país es más del doble Sería poco realista plantearse unos estudios en España que evaluaran medidas para modular esta demanda, cuando lo que se necesita una reforma de mayor calado que reduzca no solo la demanda, sino también muchos aspectos de la gestión cotidiana de los centros de salud.
Inteligencia natural
Traducción al español, más abajo
Conocer la incidencia real y en tiempo real de las enfermedades transmisibles o no, percatarse de todas las reacciones adversas de un fármaco y su frecuencia, averiguar cuantos aneurismas silentes se acaban rompiendo, monitorizar si los pacientes toman realmente los fármacos que se les prescriben, si un nuevo medicamento está contraindicado o interacciona con el tratamiento que ya recibe el enfermo, investigar cuan frecuentes son las complicaciones infecciosas de una enfermedad viral, o cuanto baja la tensión arterial o reduce la frecuencia cardíaca un medicamento en condiciones reales y no de un ensayo clínico, son conocimientos que harían que la atención medica fuera mucho más eficaz y probablemente más barata.
Son demasiadas las decisiones que se toman en medicina que se basan en información escasa y de poca calidad. Cualquier profano que por diversos motivos, se adentra en el estudio de una enfermedad, y eso ahora es muy fácil, se da cuenta de lo aleatorio de muchas de las decisiones médicas.  No es que “cada maestrillo tenga su librillo” es que “cada uno hace de su capa un sayo”, con desigual fortuna para los pacientes. Muchas veces los actos médicos se parecen más a una lotería que a una ciencia.
No es que “cada maestrillo tenga su librillo” es que “cada uno hace de su capa un sayo”, con desigual fortuna para los pacientes. Muchas veces los actos médicos se parecen más a una lotería que a una ciencia.
Eso sí una lotería con sentido común, experimentada y benéfica.
Se está estudiando, con seguridad no lo suficiente, el proceso de toma de decisiones en medicina y un futura solución se avanza con el desarrollo del análisis y procesado masivo de datos o big data y la inteligencia artificial tipo Watson de IBM.
Para que se puedan utilizar realmente estos avances no es necesario que los datos estén estructurados, pero si que sean reales, coherentes y sobre todo que sean utilizables.
Desgraciadamente nuestras historias clínicas electrónicas (HCE) no cumplen los requisitos para ser la fuente de estos datos.
La mayoría son fiel reflejo de la historias en papel, con muchos de sus defectos y algunas virtudes que ahorran tiempo y contentan a tibios y meapilas. Sin embargo no aprovechan todas las ventajas presentes y «a futuro» del formato digital. Con ventajas obvias, el problema es que en sanidad la “informatización” no ha sido realizada de forma correcta y “seguimos trabajando igual (de mal) que siempre”.
En un futuro no tan lejano dispondremos de Samanthas que elegirán su nombre sobre la marcha, esperemos que nuestro médicos disponga de la misma tecnología para cuidarnos y curarnos. Para ello necesitaremos que los profesionales se den cuenta de la importancia de los datos que manejan (es penoso ver como se cumplimentan las HCEs) y que nuestros dirigentes y lideres tengan a su alcance no ya inteligencia artificial, sino un poquito de inteligencia natural.
Traducción:
Voz de mujer
(alegre y casual)
Hola, estoy aquí.
Teodoro:
(sorprendido)
Oh, hola.
Voz de mujer
Hola, ¿cómo estás?
Teodoro:
(no seguro de cómo interactuar)
Estoy bien. ¿Cómo va todo?
Voz de mujer
Bastante bien, Encantada de conocerte.
Teodoro:
Sí, es un placer conocerte, también.
¿Como debo llamarte? ¿Tiene un nombre?
Voz de mujer
Sí. Samantha.
Teodoro:
¿En serio?
¿De dónde sacaste ese nombre?
SAMANTHA
Yo misma me lo puse
Teodoro:
¿Cómo?
SAMANTHA
Me gusta como suena. Samantha.
Teodoro:
¿Cuándo te los pusiste?
SAMANTHA
Justo cuando me preguntaste si yo tenia un nombre, pensé, sí, tiene razón, yo necesito un nombre. Pero yo quería uno bueno así que lei un libro llamado Cómo Nombrar a su bebé, y de los 180.000 nombres, es el que más me gustó.
Teodoro:
¿Lees un libro entero en el segundo que te pregunté por tu nombre?
SAMANTHA
En dos centésimas de segundo en realidad
Coordinador entre niveles a la americana (1)
Traducción de Instant Replay — A Quarterback’s View of Care Coordination
realizada por Pablo Astorga y Rafael Bravo, publicado en NEJM
Como internista general, a menudo hago el papel de un quarterback (N de los T: posición de jugador de fútbol americano que dirige el ataque del equipo desde atrás) en la atención de mis pacientes – ayudándolos a navegar por el sistema, actuando en su nombre, y coordinando su evaluación y su tratamiento.
Pero para uno de mis pacientes, el partido se jugó en un nivel completamente diferente.
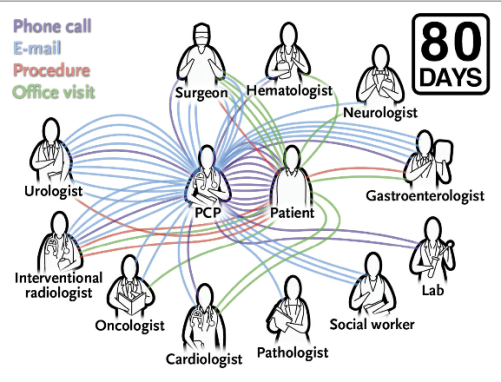
El Sr. K. era un estoico hombre de 70 años de edad, con algunos problemas médicos menores. La atención que requería, solía ser bastante sencilla – Yo era el único médico que veía con regularidad – hasta el día que vino a mi consulta con dolor en el flanco y fiebre. En un TAC abdominal apareció un cálculo renal, y en su hígado una masa de 5 cm, que una resonancia magnética posterior indicó que probablemente fuera un colangiocarcinoma.
Durante los 80 días que transcurrieron entre el momento en que informé al Sr. K. del resultado de la resonancia magnética y cuando se le resecó el tumor, otros 11 médicos se vieron envueltos en su atención, y él se sometió a 5 procedimientos y 11 visitas (ninguna de ellas conmigo). A medida que aumentaba la complejidad de su atención, las tareas involucradas en la coordinación se multiplican. Mantuve una lista actualizada y, al final, creé una especie de «moviola” o de “repetición instantánea” de la atención del Sr. K. (ver diagrama Ambulatory Care Coordination for One Patient o Coordinación ambulatoria para un paciente; Ver también la animación, disponible con el texto completo de este artículo en NEJM.org).
En total, me comuniqué con los otros médicos 40 veces (32 e-mails y 8 llamadas telefónicas) y con el Sr. K. o su esposa 12 veces. Al menos hubo una comunicación en 26 de los 80 días, y en el día de mayor actividad (día 32), hubo 6 comunicaciones.
Esta repetición instantánea ofrece una crónica de la coordinación que se requirió para garantizar que la atención ambulatoria del señor K. se produjera de forma segura y eficaz. La coordinación de la asistencia es ahora una alta prioridad en la atención de la salud y es la columna vertebral de nuevos modelos de atención, tales como las accountable care organizations u «organizaciones responsables de la atención», que tienen como objetivo mejorar la calidad y reducir los costes;»>Pero sigue siendo un concepto abstracto para muchas personas que no están en la primera línea de la atención clínica, así como para algunas de las que si están en primera línea pero que no tienen (o no quieren tener) la visión de campo que tiene el quarterback.
Reproduciendo los aspectos más destacados, podemos aprender algunas lecciones importantes sobre la coordinación de la atención.
La primera es que la coordinación de atención no es sólo una propuesta de valor (mayor calidad, menores costos) sino una cuestión de seguridad del paciente. Los pacientes pueden resultar dañados cuando las numerosas partes móviles de su cuidado/atención no están sincronizadas (1). Les debemos el coordinar mejor la atención que les prestamos y así poder prevenir este tipo de error médico.
Por ejemplo, el día 32 de la atención del Sr. K., un viernes, me di cuenta de algunas nuevas alteraciones electrolíticas en las pruebas de laboratorio realizadas antes de un procedimiento de radiología intervencionista. Primero llamé al cardiólogo que había visto al señor K. a principios de esta semana, después de que me enteré por la historia clínica electrónica (EMR) que él le había prescrito un nuevo antihipertensivo. Entonces llamé al Sr. K. para que se hiciera nuevos análisis para volver a comprobar sus electrolitos. Los análisis se tenían que hacer en un laboratorio externo, porque ya era fin de semana (esto me costó dos llamadas al laboratorio – una para la cita y otra para los resultados). El domingo, cambie los medicamentos del Sr. K. y el lunes pedí a la enfermera intervencionista de radiología que volviera a comprobar los datos del laboratorio de nuevo antes del procedimiento (dos llamadas más). En el día 36, lo hizo, y los electrolitos se habían normalizado.
Continua
¿cual es la del colesterol?
¿Tan difícil es de entender?
No somos personal de teleasistencia, ni un “recurso” que moviliza el enfermero de enlace (gestor de casos) o un escalón “más” en la pirámide crónicos, tampoco somos los que hacen el trabajo fuera de hora o las recetas de la ESAD (Equipo Soporte Atención Domiciliaria), ni siquiera el avisero de las residencias de ancianos cuando falta el medico.
Somos médicos/enfermeros de tu centro de salud
¿es tan difícil de entender?,
Que lo sea para personal administrativo recalcitrante podría ser compresible, pero que algunos colegas y sobre todo directivos de AP no lo comprendan, es un claro indicador de degradación de la atención primaria y de las malas manos en las que estamos.