Etiquetado: Sistemas de ayuda a la toma de decisiones
La gestión del conocimiento en medicina: a la búsqueda de la información perdida (2002)
parte de Bravo R.La gestión del conocimiento en Medicina: a la búsqueda de la información perdida.ANALES Sis San Navarra 2002; 25 (3):255-272 DOI: https://doi.org/10.23938/ASSN.0802
UN EJEMPLO Y UNA CONCLUSIÓN APRESURADA
El Dr. Beltrán, médico de familia del centro de salud “Conocimiento integrado”, se dispone a comenzar su jornada de trabajo; mientras enciende su ordenador, dirige su mirada a su vacía mesa de trabajo, que solo alberga un teclado inalámbrico de reducidas proporciones y un ratón aún más pequeño. Una vez que la pantalla empieza a parpadear, recibe el aviso de que tiene nuevos mensajes de correo electrónico en su buzón.
El primero de ellos es de la gerencia de su área, que le informa de los cambios de horarios en las consultas de especialistas a los que suele derivar a sus pacientes; le echa un vistazo rápido y no le presta mayor atención, sabedor de que esta información está actualizada en la página web de la intranet de su institución junto a otra información útil, como los tiempos de espera para conseguir cita y los teléfonos y correos electrónicos de los especialistas con los que suele mantener una fluida relación.
El segundo mensaje es de su bibliotecario; como todos los lunes, le informa de los artículos de interés clínico que se han publicado en la semana anterior en las revistas más importantes de su especialidad. El conciso resumen le permite leerlo rápidamente, y sabe que en caso de que uno de los artículos le interese, puede acceder a un resumen más amplio o incluso al texto completo con solo apretar un botón. Está contento con este servicio y más con la última novedad: la unidad de epidemiología clínica del hospital ofrece evaluaciones críticas resumidas de los artículos más importantes y de aquellos que son solicitados por un número suficiente de clínicos. Le encanta porque, aunque es consciente de su importancia, a estos aspectos metodológicos siempre le sonaron un poco a chino.
El tercer mensaje es del laboratorio; le informa del resultado del hemograma y la prueba de Paul-Bunnell en un joven con adenopatías que el Dr. Beltrán vio el día anterior. Normalmente, los resultados se envían directamente por la red y se integran en el historial de cada paciente, pero en este caso el Dr. Beltran había indicado que además se lo comunicaran directamente. Estaba preocupado; el chaval llevaba más de veinte días con adenopatías de gran tamaño, no tenía fiebre ni faringitis, y el pensamiento de una enfermedad más grave había pasado por su cabeza mientras lo auscultaba. Estuvo tentado de pedir una batería de pruebas complementarias, pero tras escribir los síntomas y signos del muchacho y apretar el botón de ayuda diagnóstica, su ordenador le sugirió que lo hiciera de forma escalonada, comenzando con un hemograma simple y serología para el virus de Epstein Barr. Esta recomendación se apoyaba en un texto sacado de una de sus fuentes favoritas de información y se complementaba con enlaces a artículos de revisión clínica sobre el tema. En la misma pantalla aparecía el número de casos que se habían diagnosticado en su área sanitaria, incluyendo las características clínicas porcentuales de estos casos. En ese momento fue cuando pensó que merecía la pena el trabajo de codificar cada actuación que llevaba a cabo en su consulta. Tras leer el mensaje, se dispuso a escribir un correo electrónico a la madre del joven, donde le relataba los resultados del análisis, le tranquilizaba sobre el problema y le adjuntaba un archivo con información para pacientes sobre la mononucleosis infecciosa, citándole para revisión días más tarde.
Ya habían pasado unos diez minutos y el primer paciente del Dr. Beltrán esperaba en la puerta; era un diabético conocido, que minutos antes aguantaba pacientemente el interrogatorio al que la enfermera le estaba sometiendo como parte de su revisión semestral. Con un cuestionario estructurado de preguntas y actuaciones, la enfermera realizaba su trabajo de forma amable pero rigurosa; sabía que el paciente no estaba cumpliendo con el tratamiento prescrito, al menos no recogía las recetas suficientes para cumplirlo como estaba establecido; además, el peso no bajaba. La enfermera del Dr. Beltrán decidió repasar qué actuaciones podría llevar a cabo para solventar este problema; para ello no tenía más que buscar en la base de datos de efectividad clínica en enfermería que estaba disponible en Internet. Aunque llevaba algo de tiempo, no le importaba, ya que el paciente debía ver también al doctor. El programa le había indicado la necesidad de una derivación al médico cuando se recogieron cifras tensiónales por encima de las esperadas en un paciente diabético en dos ocasiones consecutivas.
Para el Dr. Beltrán no está claro si tenía que iniciar tratamiento y qué tratamiento es el más indicado, por lo que decide consultar las guías automatizadas sobre hipertensión. No dispone de mucho tiempo y por eso aprecia el mensaje breve y rotundo que le aparece en su pantalla: “Todos los diabéticos con cifras tensiónales por encima de …/… deben ser controlados. El tratamiento recomendado es un IECA. Nivel de evidencia II”. Una vez que observa la información de las posibles interacciones con la medicación actual, alergias o efectos indeseables previos y cuál de las alternativas entre las diferentes marcas y tipos de IECAs es más costo efectiva. El Dr. Beltrán extiende la receta que lleva incorporada información específica sobre la administración del medicamento, despide a su paciente y piensa que hoy será un largo día……………….
Conclusión
Para finalizar y parafraseando a Wyatt * podemos decir que el futuro de la gestión del conocimiento en sanidad es brillante. Tenemos ya la tecnología adecuada en forma de Internet, y un armazón intelectual de la mano de la atención sanitaria basada en la evidencia. También disponemos de profesionales de la gestión del conocimiento y las herramientas informáticas que ayudan a manejar el conocimiento explícito se han desarrollado y refinado. Solo nos falta un poco de entusiasmo imaginativo y un presupuesto suficiente, esperemos que nuestros gestores, si no nos pueden dar algo de lo primero, al menos aporten una parte de lo segundo.
* Wyatt JC. Management of explicit and tacit knowledge. J R Soc Med. 2001 Jan;94(1):6-9.
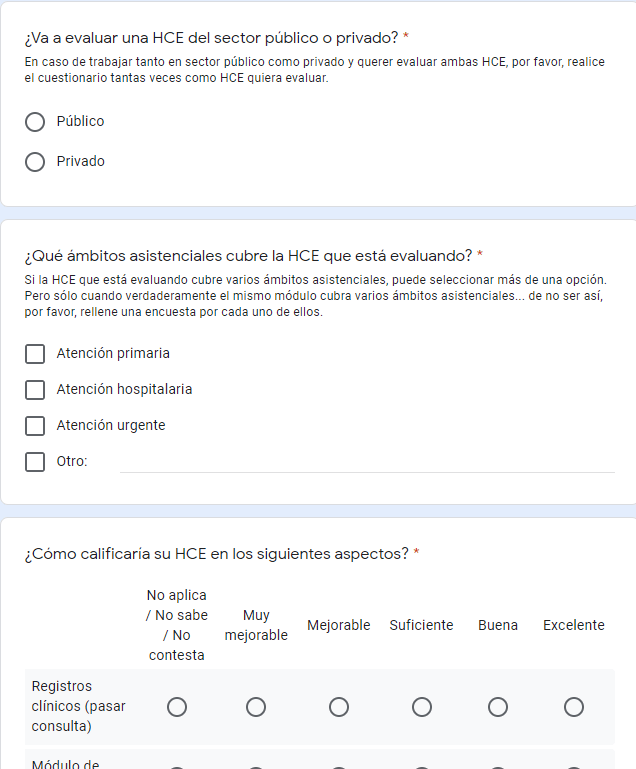
Comparación de las Historias Clínicas Electrónicas en España desde el punto de vista clínico
Que en España se den tantos modelos de historia clínica electrónica como comunidades autónomas puede considerarse un problema importante o una consecuencia más o menos amable de la «autonomía» de esas comunidades. Problema o consecuencia, el caso es que están ahí y que de esta diversidad se pueden sacar efectos favorables, aunque solo sea por aprender de la experiencia e innovación que cada desarrollo HCE ha producido en su ámbito de aplicación.
Por desgracia, no se ha considerado necesario hacer mucha publicidad de los desarrollos de esta pieza clave de los sistemas de información sanitaria y es dificil de encontrar documentos que ilustren cómo son y como se han hecho las diferentes HCE que se han desarrollado en nuestro país.
Con este motivo Fran Sanchez Laguna y el autor de este blog han realizado un sencilla encuesta para usuarios de historia clínica electrónica sanitaria que arroje lago de información sobre este interesante tema.
Puedes ayudar cumplimentándola – aquí – hasta el 31 de julio
Comparación de las Historias Clínicas Electrónicas (HCE) desde el punto de vista clínico
Enlace corte por si quieres difundirla lnkd.in/g2qztQQ
Muchas Gracias por tu colaboración.
Pirámide EBHC 5.0
Una de las muchas aportaciones conceptuales que la medicina basada en la evidencia ( mbe) ha hecho la medicina es la de un modelo de búsqueda de información no contemplado hasta entonces. Bajo la asunción de que el médico debe utilizar la mejor información disponible en la toma de decisiones, enseguida se intuye la necesidad de buscar y encontrar esta información. En ese modelo se tiene en cuenta no solo la validez y relevancia de la información, sino también, y es muy importante, el trabajo o tiempo que cuesta conseguirla siguiendo la famosa ecuación de la utilidad de la información de Slawson and Shaughnessy. 
En 2001 Haynes -uno delos padres de la MBE- lanza una representación gráfica, explicativa y jerarquizada de este modelo conceptual en forma de pirámide: la famosa píramide 4S. Con los años y como buen proceso inflacionario la pirámide se convirtió en un edifico de seis pisos o capas, vigente hasta la actualidad y que ha sido utilizada en docencia y en la conformación de sistemas informáticos de ayuda en la toma de decisiones.
Al considerar una actualización y clarificación (verbigracia la necesidad de mantener las “eses” “S” hacia forzadas algunas definiciones) Haynes y Alper (creador de una herramienta informacional muy conocida llamada Dynamed) vuelven atrás y eliminan un piso de la pirámide quedando está ajustada a una pirámide 5S.
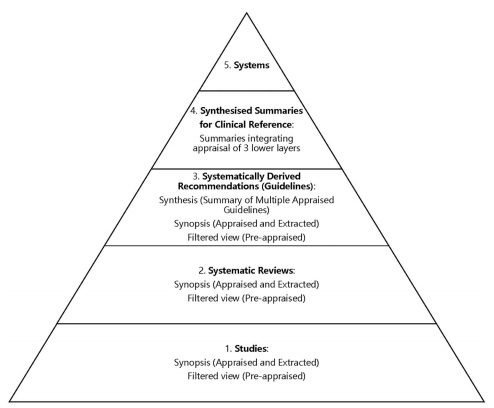 En esta nueva pirámide Evidence Based Health Care (EBHC 5.0 pyramid) los documentos tipo sinopsis (synopsis) que antes ocupaban dos capas diferenciadas, según fueran de artículos originales o de revisiones sistemáticas, se integran en el piso del que derivan, de tal forma que estos (estudios, herramientas de síntesis) están ocupados por ese tipo de documentos en versión original, documentos pre-filtrados, o en forma de resúmenes críticos.
En esta nueva pirámide Evidence Based Health Care (EBHC 5.0 pyramid) los documentos tipo sinopsis (synopsis) que antes ocupaban dos capas diferenciadas, según fueran de artículos originales o de revisiones sistemáticas, se integran en el piso del que derivan, de tal forma que estos (estudios, herramientas de síntesis) están ocupados por ese tipo de documentos en versión original, documentos pre-filtrados, o en forma de resúmenes críticos.
La tercera capa esta ahora ocupada por recomendaciones desarrolladas de forma sistemática, tipo guías de práctica clínica basada en la evidencia; también en forma, filtrada, resumida o como síntesis de varias guías. El piso de sumarios (summaries) se sustituye por uno de enunciado y contenido más preciso: sumarios sintetizados de referencia clínica, que integra los recursos de las tres capas inferiores seleccionados según las necesidades clínicas. El último piso sigue estando representado por sistemas informatizados de ayuda a la toma de decisiones integrados en la historia clínica electrónica.
Inteligencia natural
Traducción al español, más abajo
Conocer la incidencia real y en tiempo real de las enfermedades transmisibles o no, percatarse de todas las reacciones adversas de un fármaco y su frecuencia, averiguar cuantos aneurismas silentes se acaban rompiendo, monitorizar si los pacientes toman realmente los fármacos que se les prescriben, si un nuevo medicamento está contraindicado o interacciona con el tratamiento que ya recibe el enfermo, investigar cuan frecuentes son las complicaciones infecciosas de una enfermedad viral, o cuanto baja la tensión arterial o reduce la frecuencia cardíaca un medicamento en condiciones reales y no de un ensayo clínico, son conocimientos que harían que la atención medica fuera mucho más eficaz y probablemente más barata.
Son demasiadas las decisiones que se toman en medicina que se basan en información escasa y de poca calidad. Cualquier profano que por diversos motivos, se adentra en el estudio de una enfermedad, y eso ahora es muy fácil, se da cuenta de lo aleatorio de muchas de las decisiones médicas.  No es que “cada maestrillo tenga su librillo” es que “cada uno hace de su capa un sayo”, con desigual fortuna para los pacientes. Muchas veces los actos médicos se parecen más a una lotería que a una ciencia.
No es que “cada maestrillo tenga su librillo” es que “cada uno hace de su capa un sayo”, con desigual fortuna para los pacientes. Muchas veces los actos médicos se parecen más a una lotería que a una ciencia.
Eso sí una lotería con sentido común, experimentada y benéfica.
Se está estudiando, con seguridad no lo suficiente, el proceso de toma de decisiones en medicina y un futura solución se avanza con el desarrollo del análisis y procesado masivo de datos o big data y la inteligencia artificial tipo Watson de IBM.
Para que se puedan utilizar realmente estos avances no es necesario que los datos estén estructurados, pero si que sean reales, coherentes y sobre todo que sean utilizables.
Desgraciadamente nuestras historias clínicas electrónicas (HCE) no cumplen los requisitos para ser la fuente de estos datos.
La mayoría son fiel reflejo de la historias en papel, con muchos de sus defectos y algunas virtudes que ahorran tiempo y contentan a tibios y meapilas. Sin embargo no aprovechan todas las ventajas presentes y «a futuro» del formato digital. Con ventajas obvias, el problema es que en sanidad la “informatización” no ha sido realizada de forma correcta y “seguimos trabajando igual (de mal) que siempre”.
En un futuro no tan lejano dispondremos de Samanthas que elegirán su nombre sobre la marcha, esperemos que nuestro médicos disponga de la misma tecnología para cuidarnos y curarnos. Para ello necesitaremos que los profesionales se den cuenta de la importancia de los datos que manejan (es penoso ver como se cumplimentan las HCEs) y que nuestros dirigentes y lideres tengan a su alcance no ya inteligencia artificial, sino un poquito de inteligencia natural.
Traducción:
Voz de mujer
(alegre y casual)
Hola, estoy aquí.
Teodoro:
(sorprendido)
Oh, hola.
Voz de mujer
Hola, ¿cómo estás?
Teodoro:
(no seguro de cómo interactuar)
Estoy bien. ¿Cómo va todo?
Voz de mujer
Bastante bien, Encantada de conocerte.
Teodoro:
Sí, es un placer conocerte, también.
¿Como debo llamarte? ¿Tiene un nombre?
Voz de mujer
Sí. Samantha.
Teodoro:
¿En serio?
¿De dónde sacaste ese nombre?
SAMANTHA
Yo misma me lo puse
Teodoro:
¿Cómo?
SAMANTHA
Me gusta como suena. Samantha.
Teodoro:
¿Cuándo te los pusiste?
SAMANTHA
Justo cuando me preguntaste si yo tenia un nombre, pensé, sí, tiene razón, yo necesito un nombre. Pero yo quería uno bueno así que lei un libro llamado Cómo Nombrar a su bebé, y de los 180.000 nombres, es el que más me gustó.
Teodoro:
¿Lees un libro entero en el segundo que te pregunté por tu nombre?
SAMANTHA
En dos centésimas de segundo en realidad
Preguntas clínicas planteadas por los clínicos en consulta
Guilherme Del Fiol del departamento de Informática Biomédica de la Universidad de Utah publica esta semana, una interesante revisión sistemática en la revista JAMA Internal Medicine, titulada Preguntas clínicas planteadas por los clínicos en la consulta : Una revisión sistemática. La carrera de este investigador esta enfocada especialmente al estudio de sistemas de apoyo a la toma de decisiones clínicas y sobre todo a la integración de los recursos de conocimiento en la historia clínica electrónica mediante Infobuttons.
 Aunque con aspectos mejorables en su ejecución, esta revisión sistemática coincide en lo fundamental con los aportado por los estudios individuales previos. Estima que la frecuencia de preguntas que se hacen por paciente es de 0,57. Aproximadamente la mitad de estas preguntas quedan sin responder porque el medico no busca la respuesta entre sus fuentes de información habituales. De las preguntas en las que si se busca se encuentra una respuesta aceptable en el 80% de los casos. Más de un tercio de las preguntas estaban relacionadas con tratamiento con medicamentos y la diferente tipología de las preguntas cumplía un distribución de Pareto con el 80% de las preguntas agrupadas en un 30% de los tipos.
Aunque con aspectos mejorables en su ejecución, esta revisión sistemática coincide en lo fundamental con los aportado por los estudios individuales previos. Estima que la frecuencia de preguntas que se hacen por paciente es de 0,57. Aproximadamente la mitad de estas preguntas quedan sin responder porque el medico no busca la respuesta entre sus fuentes de información habituales. De las preguntas en las que si se busca se encuentra una respuesta aceptable en el 80% de los casos. Más de un tercio de las preguntas estaban relacionadas con tratamiento con medicamentos y la diferente tipología de las preguntas cumplía un distribución de Pareto con el 80% de las preguntas agrupadas en un 30% de los tipos.
Como señalan los propios autores: En la practica médica cotidiana surgen muchas preguntas, al menos 1 por cada 2 pacientes, a pesar de que se cuando se buscan, se encuentran respuestas en la mayor parte de las ocasiones (78% a 87%), más de la mitad de las preguntas no se solucionan, porque los médicos no buscan las repuestas. Las razones para esta conducta son variadas, pero las mas comentadas son la falta de tiempo, considerarlas no demasiado importantes, o la poca confianza en encontrar una respuesta valida.
Parece que los los médicos auto-seleccionan las preguntas más simples, más urgentes, y aquellas que creen que tienen repuesta, ya que estiman el valor de la información en términos de beneficios versus el trabajo para conseguirla. Estas preguntas sin respuesta siguen representando una gran oportunidad para mejorar la atención al paciente y el auto-aprendizaje.
Las intervenciones enfocadas a integrar sistemas de conocimiento medico con los sistemas de información tipo historia clínica electrónica, permitirían a los médicos considerar los beneficios de la información disponible frente al coste (en tiempo) de la búsqueda de la información.
SATD (1)
Los pacientes y la sociedad general esperan de sus médicos y de los servicios de salud una asistencia sanitaria de la mejor calidad posible, a un precio asumible y en la que se garantice al máximo la seguridad.
Las tecnologías de la información pueden ayudar a conseguir este triple objetivo, la denominada Historia clínica electrónica (HCE) es una pieza básica y nuclear del entramado tecnológico que compone un sistema de información sanitaria moderno y eficiente. Sin embargo su sola presencia nos garantiza nada. Aunque se tenga como es el caso de España un gran parque de ordenadores y software en la mayoría de las consultas de atención primaria y en una gran parte de las de los hospitales, esta tecnología no es de mucha ayuda, si estos programas no presentan otras propiedades.
Tras unas aplicaciones básicas, o de primer orden como la de registro, organización y archivo de datos clínicos, y antes de funciones avanzadas como la docente, investigadora, epidemiológica, auditoria y de mejora continua de calidad, la historia clínica debe alojar una serie de utilidades que podríamos llamar de segundo orden. Estas son las que dan el carácter distintivo a la HCE frente a sus antecesores impresos; no se trata ya de hacer de manera mucho más eficiente y rápida una serie de cometidos, sino de realizar tareas nuevas que de otra forma no se podrían hacer.
Dentro de estas aplicaciones se encuentras los sistema de ayuda a la toma de decisiones (SATD) en sus diversa vertientes: diagnósticas, terapéuticas, etc. Un SATD es básicamente un sistema informacional diseñado para suministrar información y ayudar, en nuestro caso al médico, a la toma de decisiones efectivas. Estos sistemas ayudan sobre todo en el proceso de decisión de problemas complejos, mal estructurados y/o donde existe un alto grado de incertidumbre. Al contrario de lo que se cree, no automatizan, ni unifican el proceso del decisión sino que de forma interactiva y flexible, proporcionan ayuda en cada paso del proceso de la toma de decisiones.
En medicina reconocemos como SATD a cualquier tipo de aplicación que recoge los datos recogidos en la historia clínica de los pacientes y produce recomendaciones a los médicos que les atienden. Se ha establecido hace tiempo que las principales funciones de estos son: alertar, recordar, interpretar, predecir, diagnosticar, asistir o sugerir y criticar (esta última en España se traduce como fiscalizar o amonestar).
Al contrario de lo que podría parecer todavía no existe un instrumento perfecto, ni siquiera ninguno que realice todas estas funciones; más bien lo que nos encontramos son soluciones parciales, de aplicación local y, casi nunca, evaluadas. Así y todo, la esperanza de que estas aplicaciones se desarrollen y utilicen en la práctica diaria para mejorar la calidad de la asistencia se mantiene de forma razonable.
Si en alguna parte del encuentro clínico se antoja que estos SATD pueden ser especialmente útiles, es durante la prescripción, dentro de los dedicados a este apartado se encuentran vademécums o formularios con información formal de medicamentos y sistemas de alerta, como las de interacciones entre medicamentos. El objetivo de todos ellos es proporcionar información completa y actualizada, relacionada con el paciente, clínicamente relevante y amigable o fácil de utilizar.
El artículo 85 bis añadido a la Ley 29/2006 de garantías y uso racional de los medicamentos y productos sanitarios por el artículo número cuatro del R.D.-ley 16/2012, de medidas urgentes para garantizar la sostenibilidad del Sistema Nacional de Salud y mejorar la calidad y seguridad de sus prestaciones, explica entre otros apartados que:
Los órganos competentes de las comunidades autónomas dotarán a sus prescriptores de un sistema de prescripción electrónica común e interoperable en el que se incorporarán subsistemas de apoyo a la prescripción, tales como:
- nomenclátor de medicamentos en línea;
- correspondencia entre principios activos,
- medicamentos disponibles y patologías en las que están indicados;
- protocolos de tratamiento por patología recomendados desde las instituciones sanitarias y las sociedades médicas, con indicación de los estándares de elección y los beneficios esperados;
- coste del tratamiento prescrito y alternativas de elección terapéutica según criterios de eficiencia;
- base de datos de interacciones;
- base de datos de ensayos clínicos en su provincia o comunidad autónoma;
- información periódica en línea (autorización y retirada de medicamentos y productos sanitarios, alertas y comunicaciones de interés para la protección de la salud pública);
- difusión de noticias sobre medicamentos que, sin ser alertas en sentido estricto, contribuyan a mejorar el nivel de salud de la población.