Categoría: Atención Primaria
Coordinador entre niveles a la americana (2)
Traducción de Instant Replay — A Quarterback’s View of Care Coordination
realizada por Pablo Astorga y Rafael Bravo, publicado en NEJM
La segunda lección es que la forma en que hemos considerado el trabajo en equipo de atención médica en el pasado (en entornos clínicos individuales, tales como salas de operaciones, unidades de cuidados intensivos, y las consultas de atención primaria) necesita una actualización. Dados los cambios en la forma de proporcionar y financiar la atención sanitaria, el trabajo en equipo hoy debe abarcar múltiples situaciones clínicas, donde los miembros del equipo podrían no verse, ni conocerse entre sí.
 Por ejemplo, el día 76 de la atención del Sr. K., envié un e-mail a su urólogo (con copia para su cirujano) para alertarlo acerca de los cálculos renales en una tomografía computarizada reciente y la próxima resección del tumor del Sr. K. El día 79, el urólogo me hizo saber que él y el cirujano se habían comunicado e hizo un plan para organizar los procedimientos (primero colocación de stent ureteral, luego resección). Ambos procedimientos se desarrollaron sin contratiempos en el día 80, y el Sr. K. se encontró bien después de la operación.
Por ejemplo, el día 76 de la atención del Sr. K., envié un e-mail a su urólogo (con copia para su cirujano) para alertarlo acerca de los cálculos renales en una tomografía computarizada reciente y la próxima resección del tumor del Sr. K. El día 79, el urólogo me hizo saber que él y el cirujano se habían comunicado e hizo un plan para organizar los procedimientos (primero colocación de stent ureteral, luego resección). Ambos procedimientos se desarrollaron sin contratiempos en el día 80, y el Sr. K. se encontró bien después de la operación.
Un trabajo en equipo que abarque todos los entornos donde se presta atención sanitaria es particularmente difícil. La investigaciones en el campo de la ciencia de la organización ha demostrado que el conflicto es mayor dentro de «equipos remotos» que dentro de los equipos que comparten edificio debido a que sus miembros están menos familiarizados con los otros y no necesariamente tienen un contexto o normas compartidas (2).
Superar estos desafíos requiere un sistema diseñado para apoyar y facilitar la colaboración.
Las tecnologías de información sanitarias (por ejemplo, la HCE compartida y mensajería electrónica) es parte de la solución (yo uso el correo electrónico con más frecuencia que el teléfono), pero no es la panacea. Del mismo modo, la asignación de la coordinación de la atención a miembros del equipo que no son médicos, como los gestores de casos, es apropiado para algunas tareas y puede beneficiar a los pacientes, pero en muchos casos – incluyendo mi e-mail al urólogo y cirujano del señor K. – la comunicación debe ser de médico a médico. Por lo tanto, nuestro flujo de trabajo debe estructurarse para que haya tiempo para la comunicación con los demás, y nuestro sistema de reembolso debe reconocer el valor de este aspecto de la atención.
Tuve la oportunidad de jugar el papel que hice en la atención del Sr. K. en gran parte porque, como clínico-investigador, tengo un número de pacientes que es una décima parte del tamaño del cupo medio de atención primaria. El objetivo debe ser hacer que la coordinación y la colaboración también sea posible para los médicos a tiempo completo ( o médicos con el cupo habitual) (4).
Pero incluso un sistema perfectamente diseñado no tendrá un ingrediente que es esencial para un eficaz trabajo en equipo entre diferentes entornos de atención: las relaciones humanas. Tener una relación con otro médico hace que sea más fácil comunicarse debido a que la barrera social es menor y las oportunidades de comunicación son más frecuentes. Sin embargo, algunos cambios en la atención sanitaria pueden ser la causa de que las relaciones humanas se deterioren. La HCE y el hospitalismo, probablemente, han dado lugar a un menor número de interacciones personales entre los médicos, por otro lado la consolidación de prácticas profesionales y los cambios en la participación de los seguros pueden afectar las redes de derivación entre médicos.
Yo no tenía relaciones con la mayoría de los otros médicos que trataron al Sr. K., cuando comenzó su cuidado, así que me acerqué a ellos pronto y con frecuencia para establecer conexiones. Creo que estas conexiones inculcaron un sentido de responsabilidad mutua, ayudando a mitigar el potencial de un posible efecto espectador (5). Parte de mi trabajo como quarterback es asegurarse de que los otros jugadores saben dónde está el balón y que ruta está siguiendo cada uno de ellos. Pero todo el mundo tiene que venir al corrillo de buena gana. Afortunadamente, la prestación de atención sanitaria de forma colaborativa es más agradable que quedarse solos en nuestros silos.
Parte de mi trabajo como quarterback es asegurarse de que los otros jugadores saben dónde está el balón y que ruta está siguiendo cada uno de ellos. Pero todo el mundo tiene que venir al corrillo de buena gana. Afortunadamente, la prestación de atención sanitaria de forma colaborativa es más agradable que quedarse solos en nuestros silos.
Lo consideré un signo de buen trabajo en equipo cuando el cirujano del señor K. me envió un e-mail el día 80 diciendo: «El tumor está extirpado!»
Nadie sabe a ciencia cierta cómo . se habría desarrollado el caso del Sr. K sin una coordinación efectiva de la atención. Pero esta repetición instantánea revela que sólo hay una manera para que los médicos se enfrenten a la peligrosa naturaleza de la atención sanitaria compleja: juntos.
Coordinador entre niveles a la americana (1)
Traducción de Instant Replay — A Quarterback’s View of Care Coordination
realizada por Pablo Astorga y Rafael Bravo, publicado en NEJM
Como internista general, a menudo hago el papel de un quarterback (N de los T: posición de jugador de fútbol americano que dirige el ataque del equipo desde atrás) en la atención de mis pacientes – ayudándolos a navegar por el sistema, actuando en su nombre, y coordinando su evaluación y su tratamiento.
Pero para uno de mis pacientes, el partido se jugó en un nivel completamente diferente.
El Sr. K. era un estoico hombre de 70 años de edad, con algunos problemas médicos menores. La atención que requería, solía ser bastante sencilla – Yo era el único médico que veía con regularidad – hasta el día que vino a mi consulta con dolor en el flanco y fiebre. En un TAC abdominal apareció un cálculo renal, y en su hígado una masa de 5 cm, que una resonancia magnética posterior indicó que probablemente fuera un colangiocarcinoma.
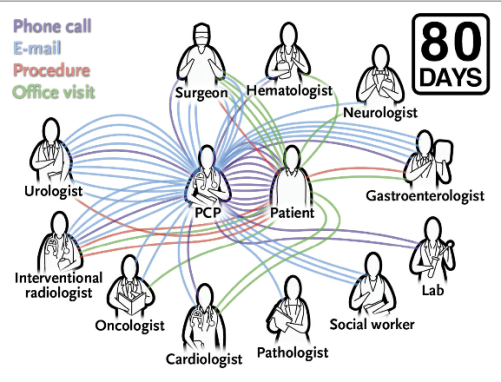
Durante los 80 días que transcurrieron entre el momento en que informé al Sr. K. del resultado de la resonancia magnética y cuando se le resecó el tumor, otros 11 médicos se vieron envueltos en su atención, y él se sometió a 5 procedimientos y 11 visitas (ninguna de ellas conmigo). A medida que aumentaba la complejidad de su atención, las tareas involucradas en la coordinación se multiplican. Mantuve una lista actualizada y, al final, creé una especie de «moviola” o de “repetición instantánea” de la atención del Sr. K. (ver diagrama Ambulatory Care Coordination for One Patient o Coordinación ambulatoria para un paciente; Ver también la animación, disponible con el texto completo de este artículo en NEJM.org).
En total, me comuniqué con los otros médicos 40 veces (32 e-mails y 8 llamadas telefónicas) y con el Sr. K. o su esposa 12 veces. Al menos hubo una comunicación en 26 de los 80 días, y en el día de mayor actividad (día 32), hubo 6 comunicaciones.
Esta repetición instantánea ofrece una crónica de la coordinación que se requirió para garantizar que la atención ambulatoria del señor K. se produjera de forma segura y eficaz. La coordinación de la asistencia es ahora una alta prioridad en la atención de la salud y es la columna vertebral de nuevos modelos de atención, tales como las accountable care organizations u «organizaciones responsables de la atención», que tienen como objetivo mejorar la calidad y reducir los costes;»>Pero sigue siendo un concepto abstracto para muchas personas que no están en la primera línea de la atención clínica, así como para algunas de las que si están en primera línea pero que no tienen (o no quieren tener) la visión de campo que tiene el quarterback.
Reproduciendo los aspectos más destacados, podemos aprender algunas lecciones importantes sobre la coordinación de la atención.
La primera es que la coordinación de atención no es sólo una propuesta de valor (mayor calidad, menores costos) sino una cuestión de seguridad del paciente. Los pacientes pueden resultar dañados cuando las numerosas partes móviles de su cuidado/atención no están sincronizadas (1). Les debemos el coordinar mejor la atención que les prestamos y así poder prevenir este tipo de error médico.
Por ejemplo, el día 32 de la atención del Sr. K., un viernes, me di cuenta de algunas nuevas alteraciones electrolíticas en las pruebas de laboratorio realizadas antes de un procedimiento de radiología intervencionista. Primero llamé al cardiólogo que había visto al señor K. a principios de esta semana, después de que me enteré por la historia clínica electrónica (EMR) que él le había prescrito un nuevo antihipertensivo. Entonces llamé al Sr. K. para que se hiciera nuevos análisis para volver a comprobar sus electrolitos. Los análisis se tenían que hacer en un laboratorio externo, porque ya era fin de semana (esto me costó dos llamadas al laboratorio – una para la cita y otra para los resultados). El domingo, cambie los medicamentos del Sr. K. y el lunes pedí a la enfermera intervencionista de radiología que volviera a comprobar los datos del laboratorio de nuevo antes del procedimiento (dos llamadas más). En el día 36, lo hizo, y los electrolitos se habían normalizado.
Continua
La venganza de Don Mendo (II)
¡Venganza, cielos, venganza!
Juro, y al jurar te ofrendo,
que los siglos en su atruendo
habrán de mí una enseñanza
pues dejará perduranza
la venganza de don Mendo.
Hace poco más de un año el exconsejero de sanidad del país vasco durante unas jornadas de reafirmación de la sanidad pública, se vanagloriaba de haber pasado de un 19 % de prescripción de genéricos a un 30% y que lo había realizado mediante “imposición”. Lo que no contó es que esta imposición fue más allá de lo que a un dirigente (se) le debe permitir. Lo que no contó como ahora se ha reconocido es que las medidas racionalizadoras del gasto farmacéutico que impuso, eran ilegales y atentaban gravemente contra la libertad de prescripción de profesionales y pacientes.
Quitando lo intrínsecamente perverso de la medida que implicaba un uso torticero de la historia clínica informatizada y convertía a los profesionales en espectadores sin posibilidad de reacción, lo peor fue que esta medida fue apoyada por una sociedad científica de medicina de familia y un colegio de médicos de la zona. En su momento me atreví a poner un post criticando la medida y “me llovieron por todos lados” sobre todo por parte de esta sociedad y algunos colegiados.
Todo está olvidado y aclarado, la gran mayoría son muy buena gente, aunque en este caso equivocados, pero convendría recordar que el fin nunca justifica los medios y que no se puede ni debe coartar a los profesionales por muy benéfico que sea el fin que se persigue.
prescripción enfermera
mestizaje tecnológico
El médico de la mutua (3)
La revisión del nuevo Real Decreto 625/2014, de 18 de julio nos ha dado la oportunidad de comprobar que hay artículos importantes que apenas cambian con respecto al anterior RD 575/97. en concreto:
La declaración de la baja médica, en los procesos de incapacidad temporal, cualquiera que sea la contingencia determinante, se formulará en el correspondiente parte médico de baja expedido por el médico del servicio público de salud que haya efectuado el reconocimiento del trabajador afectado
Todo parte médico de baja irá precedido de un reconocimiento médico del trabajador
Los partes de baja por IT son, generalmente, expedidos por los médicos de familia. Se hace así por costumbre y un malentendido servicio al paciente. La levedad de los médicos de familia los ha convertido de facto en los únicos que tramitan dicha documentación quedando el resto de médicos que atienden al paciente (especialistas, médicos de urgencia etc.) librados de tal tarea.
Los Reales Decretos (RDs) antiguo y nuevo, no especifican taxativamente que su expedición corresponda única y exclusivamente a los facultativos de atención primaria y dejan abierta la posibilidad de que dichas bajas puedan ser expedidas por cualquier médico del servicio público.
Siguiendo los RDs se ve que no se puede tramitar una IT si el paciente no está delante (ingresado por ejemplo) o a posteriori (fines de semana y fiestas) por mucho que lo haya reconocido otro facultativo. La tramitación delegada de la baja no está contemplada en estos RDs.
El problema es que a veces las resoluciones de una viceconsejera trastornada, alguna inspectora troll o los delirios de alguna subdirección autonómica (vease imagen) nos recuerdan su ilegalidad y entonces todos nos metemos en un lió.
La aplicación del nuevo Real Decreto es una buena oportunidad para que los colectivos de médicos de familia recuerden este problema y propongan negarse a tramitar incapacidades temporales si no está presente el paciente, mientras no se aclaren los Reales Decretos, y de paso recuperar una influencia que nunca debíamos haber perdido.
El médico de la Mutua (2)
Entre los aspectos muy negativos de este Real Decreto es el aumento de la complejidad y burocracia del proceso de incapacidad temporal. A pesar de lo que ingenuamente (o interesadamente) han difundido sociedades de atención primaria, foros y demás, no se puede considerar positivo la sustitución del actual sistema de expedición de los partes médicos de baja y de confirmación de baja, por el nuevo mucho más complejo, controlador y consumidor de tiempo. Se vende que se simplifica el proceso pero la realidad es justo al contrario, como se puede ver en la figura adjunta y en las diapositivas
Los partes de periodicidad semanal eran bastantes simples y su recogida se había facilitado de facto, con su «automatización» alegal pero consentida. Con la trampa de evitar que se tengan emitir partes de confirmación cada semana, este RD establece que el médico vaya dando citas al trabajador en función de una tablas orientativas establecidas (no se conocen, pero nos tememos bastante complejas) que establecen cuatro grupos de procesos según la duración prevista. La expedición de los partes es por tanto de distinta periodicidad, según los grupos. En cualquier caso se mantienen unas periodicidades máximas, con lo cual no se liberaliza del todo el proceso y se añade la obligación de realizar Informes complementarios y de control* que ocuparan mas tiempo que la emisión de simples partes.
*estos informes con una cadencia distinta ya estaban presentes en anteriores normativas, pero solo se hacian a demanda y nadie los exigía periodicamentes excepto los programadores de historias clínicas electronicas obsoletas
El medico de la mutua (1)
Que la torpe y anticuada normativa de la Incapacidad temporal necesitaba una reforma estaba claro. También esta claro (aunque no para algunos) que hay que reconocer la ineficacia y corruptelas que esta prestación social origina. La sociedad española, y los médicos no somos ajenos, es muy laxa en este aspecto y olvida que el fraude van en contra del resto de trabajadores. En sanidad y con los recortes lo estamos sufriendo ahora en nuestras propias carnes.
 El nuevo Real Decreto 625/2014, de 18 de julio, por el que se regulan determinados
El nuevo Real Decreto 625/2014, de 18 de julio, por el que se regulan determinados
aspectos de la gestión y control de los procesos por incapacidad temporal en
los primeros trescientos sesenta y cinco días de su duración, no solo no soluciona estos problemas, sino que los empeora con un control intrusivo, burocrático y mucho nos tememos que ineficaz.
Los aspectos negativos más importantes han sido ya señalados por otros, donde se remarca que» se considera inasumible el cortísimo plazo de 5 días, la Inspección Médica del SNS y lo que, al final, se persigue con estas normas es conseguir que, por la inmediatez de los plazos, prosperen torticeramente las Propuestas de Alta y que las Mutuas obtengan la capacidad de dar altas, de facto, aunque no formalmente» y se pueden resumir como ha hecho la SVMFiC en :
1. Deja en manos de Mutuas y del Ministerio de Trabajo, con intereses no sanitarios esencialmente la facultad de dar el Alta en contra del criterio de los médicos de familia y sin contar con la valoración de los inspectores sanitarios.
2. No garantiza la privacidad de la historia clínica al dejar abierta la posibilidad de que las Mutuas accedan, al menos a parte de ella.
3. Porque introduce la opción de facturar a la sanidad pública el coste de algunas pruebas que realizaran las Mutuas con sus propios recursos o con otros recursos privados, lo que aumentara sus beneficios y descapitalizara a la sanidad pública.
¿Tan difícil es de entender?
No somos personal de teleasistencia, ni un “recurso” que moviliza el enfermero de enlace (gestor de casos) o un escalón “más” en la pirámide crónicos, tampoco somos los que hacen el trabajo fuera de hora o las recetas de la ESAD (Equipo Soporte Atención Domiciliaria), ni siquiera el avisero de las residencias de ancianos cuando falta el medico.
Somos médicos/enfermeros de tu centro de salud
¿es tan difícil de entender?,
Que lo sea para personal administrativo recalcitrante podría ser compresible, pero que algunos colegas y sobre todo directivos de AP no lo comprendan, es un claro indicador de degradación de la atención primaria y de las malas manos en las que estamos.
¡ Te lo vas a perder!
MESA Toda la vida se ha hecho así Congreso Semfyc Gran Canaria 2014
Título: Mesa AMF: Toda la vida se ha hecho así. ¡Desperta ferro! El futuro ya está aquí
Congreso SEMFyC 2014, Viernes 13 de 16 de 18 horas. Centro de convenciones Expomeloneras, Maspalomas. Gran Canaria
Introducción a la mesa”
Los almogávares fueron unos soldados de infantería ligera mercenarios de la Corona de Aragón que no formaban parte de los ejércitos regulares. Su grito de guerra era «Aur, aur… Desperta ferro» (‘escucha, escucha…Despierta, hierro’). La intención de estos gritos era doble, por un lado, asustar y desconcertar al adversario, y por otro, animarse en los instantes previos a una batalla, en un ejército relativamente poco disciplinado, como era el caso del almogávar.
(De la Wikipedia http://es.wikipedia.org/wiki/Desperta_Ferro)
Al igual que en anteriores ediciones del congreso de la SEMFyC, la revista AMF nos presta el título de una de sus secciones que trata sobre intervenciones que el médico de familia adopta en su práctica cotidiana, a pesar de que nunca hayan demostrado su eficacia. Con el transcurrir del tiempo los temas a debatir se alejan de esta crítica razonada a actuaciones clínicas y empezamos a cuestionarnos otras cosas de nuestra práctica, de nuestra profesión y de nuestro lugar dentro de un sistema de salud en crisis.
Es hora de saber que el futuro hace tiempo “que ya está aquí”, que las cosas están cambiando para todos los médicos con las (verdaderamente) nuevas tecnologías de la información. Es hora de conocer las nuevas herramientas en la toma de decisiones de mano de la computación cognitiva y otros avances tecnológicos que cambiaran radicalmente la forma en que practicamos la medicina
Por otro lado la atención no tiene un futuro, sino se reconoce un presente obscuro y necesitado de cambios radicales. Es hora de cuestionarse lo que se hace y lo que somos. Hora de reconocer si todavía estamos a tiempo para cambiarlo, para que mejore, o simplemente dejarnos llevar por la inercia. Parafraseando la famosa sentencia no podemos esperar nada distinto, si seguimos haciendo lo mismo. Es hora de cambiar nuestras tareas no ya como opción, probablemente como necesidad. Es hora de tribulaciones y por eso mismo es hora de hacer mudanza.
Si en anteriores ocasiones hemos pretendido derribar viejas modas y mitos, consagrados por el tiempo y la práctica, ahora lo que toca es encontrar la clave del cambio para que la atención primarias sea el centro del sistema haya sido, o no, siempre así. ¿Nos creemos que somos el centro del sistema? ¿ Pensamos que somos de verdad el eje fundamental del sistema sanitario? Somos nosotros los primeros que debemos creérnoslo sin caer en la tentación de sumergimos en una espiral periódica de victimismo y autocomplacencia estéril..
Mesa AMF. Toda la vida se ha hecho así:
Moderador:Rafael Bravo Toledo Centro de Salud Linneo, Madrid
Titulo ponencia y Ponentes:
El Cerebro del Dr Watson o como las tecnologías emergentes están cambiando la medicina: Antonio Orbe Mendiola. Psicólogo. Experto en Computación cognitiva de IBM. Autor del libro Cerebro y ordenador. Madrid
Cambiar nuestras tareas: ¿opción o necesidad?: Francesca Zapater Torras,Médico de familia Institut Català de la Salut. Equipo de Atención Primaria Montornés-Montmeló. Presidenta de Fòrum Català d’Atenció Primària (FoCAP). Barcelona
“La atención primaria más necesaria que nunca”: Bienvenidos al Día de la Marmota Sergio Minué Lorenzo. Médico de familia.
Más información: