Uno de los tópicos típicos cuando se habla de la información médica en internet es la calidad de la información sanitaria presente en la red. En mi opinión es un debate estéril y en la dirección equivocada, mucho más cuando se concluye la necesidad de algún control, filtro o sello que evalué la calidad de esta información. Con toda probabilidad el prejuicio no documentado de la peligrosidad de pacientes buscando información en internet, es eso un prejuicio con escasa o nula evidencia, y esta si existe es más bien en contrario. Además la cuestión se plantea de de forma incompleta.
A la pregunta de si es fiable la información sanitaria en Internet, habría que añadir ¿con respecto a qué? Si lo es con otros medios de comunicación tipo prensa o televisión se puede negar la mayor. Basta con darse un paseo por los kioscos o zapear un poquito por los programas matinales de la televisión española para darse cuenta que la paupérrima referencia de calidad que ofrecen estos medios. La información sanitaria en los medios de comunicación generales no tiene mucha calidad y suele recoger todos los sesgos y equívocos populares sin la más mínima alternativa crítica. Incluso los suplementos específicos, de mayor calidad y cuidado, suelen reproducir un discurso médico de corte tradicional y conservador basado en la autoridad de los supuestos expertos, trufados de argumentos de corte medicalizador y en sintonía con los intereses de grandes grupos de presión económicos o profesionales.
El problema de fiabilidad de la información médica y su presunta o no, peligrosidad cuando falta la calidad, no es por tanto un problema de Internet, sino de la propia información, de quien la transmite y de la deficiente formación de los que la reciben (health literacy ). Todas las fuentes de información sufren estos problemas e incluso fuentes tan aparentemente asépticas y destiladas como los libros de texto parece que no son muy fiables, como muestra un artículo publicado en la revista on line BMC Public Health y espléndidamente resumido en la revista secundaria Evidencias en Pediatría.
Con el titulo Are the health messages in schoolbooks based on scientific evidence? los autores del grupo de investigación Internet y Salud de Granada revisaron libros de texto
utilizados por alumnos de educación primaria y secundaria identificando en ellos más de mil mensajes sanitarios de los que analizaron unos ochocientos. Se entendió como mensaje sanitario o relacionado con la salud cualquier declaración, contenida dentro de un libro escolar, que incluyera información sobre temas de salud en forma de consejo o recomendación y cada mensaje fue analizado siguiendo estrategias y herramientas preconizadas por la medicina basa en la evidencia ( formulación pregunta- búsqueda y evaluación critica). Según el grado de evidencia que avalaba a cada mensaje se clasificaron en: mensaje con evidencia científica de grado alto, medio o bajo, mensaje basado en evidencia sin nivel asignado y mensajes sin evidencia científica.
Los resultados mostraron que menos del 15% de los mensajes estaban basados en algún grado de evidencia conocido (alta, media o baja). Un 61% de los mensajes de salud analizados estaban basados en alguna evidencia científica, pero sin poderse especificar el grado de la misma y en un 24,6% de los mensajes analizados no existía evidencia científica que apoyara su contenido. Por temas específicos, un 41,7% de los mensajes sobre accidentes en el hogar, un 40,6% de los referidos a conducta sexual y SIDA y un 28,6% de los referidos a consumo de alcohol no estaban basados en evidencia alguna.
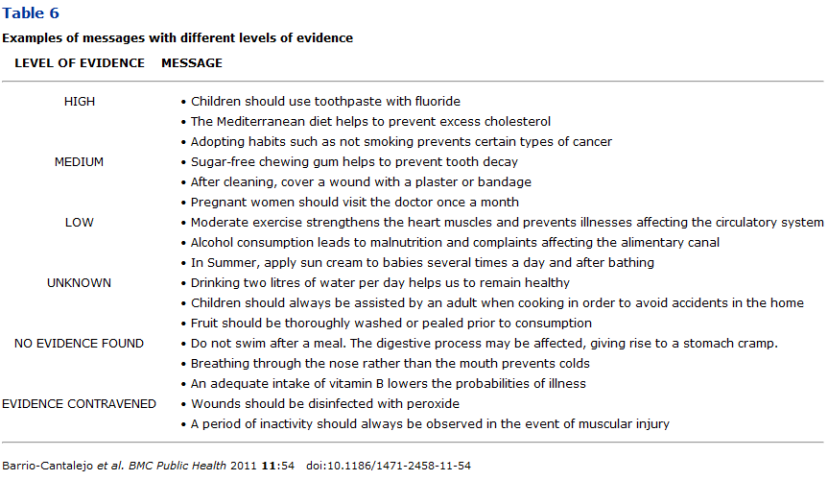 La conclusión no es baladí y es tan rotunda como que casi una cuarta parte de los mensajes de salud que contienen los libros de texto tienen un nivel de evidencia desconocido.
La conclusión no es baladí y es tan rotunda como que casi una cuarta parte de los mensajes de salud que contienen los libros de texto tienen un nivel de evidencia desconocido.
Hay que objetar que la búsqueda de evidencia fue algo chata (se realizó para cada pregunta una búsqueda con el metabuscador Trip Database y únicamente se consideró válida la información obtenida de las guías de práctica clínica y de las revisiones sistemáticas. Los autores del resumen afirman que las recomendaciones sanitarias dirigidas a la población general (y a la infancia-adolescencia en particular) deberían guiarse por los mismos parámetros que los profesionales. También reconocen que considerar válidas solamente revisiones y guías puede considerarse una simplificación excesiva en relación a la clasificación de la calidad de las pruebas científicas, y esto puede haber contribuido al elevado porcentaje de “evidencia no clasificable” e incluso , y esto lo añado yo, a alto porcentaje de mensajes sin evidencia que los avale.
Personalmente creo que no se puede utilizar una sola fuente de información y un solo tipo documental (investigación secundaria) cuando el propósito es demostrar la evidencia que subyace a la emisión de un mensaje, o que sustenta una práctica habitual. Es muy importante diferenciar que ausencia de la evidencia, no es evidencia de la ausencia y que cuando lo que se analiza son fuentes de información general o conceptos muy arraigados en la cultura popular sanitaria, la búsqueda debe ser exhaustiva y escrupulosa. Nos atreveríamos a decir incluso que la carga de la prueba debería ir por parte de los que deben mostrar su flaqueza o incertidumbre.
Las recomendaciones sobre salud presentes en los libros de texto deben basarse en las mejores pruebas disponibles, a tal efecto deberían revisarse con carácter urgente por instituciones sanitarias y educativas, entre otras cosas para comprobar la validez de las afirmaciones de este estudio, de indudable valor por otro lado. Sin olvidarse que aparte de la exactitud científica del mensaje, son necesarias también otras propiedades como la legibilidad y la adecuación a la población a la que van dirigidas.