Dentro de las múltiples aplicaciones prácticas de Google se encuentra la generación de información a partir del comportamiento de los usuarios de este famoso motor de búsqueda. Si se asume que mientras más importante sea un fenómeno, habrá más posibilidad de que alguien busque información al respecto, la cantidad de personas que buscan sobre algo podría estar relacionada con la importancia de este fenómeno. Si podemos “contar” el número de veces que se busca un determinado termino podremos presentir su importancia (relativa) y relaciónalo con otros sucesos o datos. Sería (es) una especie de sabiduría de las masas en las que los individuos aportan su opinión con el simple hecho de introducir un término en el buscador.
El comportamiento de búsqueda de miles de usuarios en Google para obtener información sobre salud ha permitido conocer de forma dinámica y prácticamente en tiempo real, la incidencia de la gripe y otras enfermedades infecciosas, incluso en España o en problemas psiquiátricos como el suicidio o la depresión . De igual forma en un artículo publicado por la revista American Journal of Managed Care titulado Using Search Engine Query Data to Track Pharmaceutical Utilization: A Study of Statins se intenta averiguar si la búsqueda de información en Google se puede utilizar para indagar las tendencias de utilización de medicamentos farmacéuticos en un determinado periodo y si esta tendencia se asocia con los ingresos por estos y con la utilización de servicios sanitarios.
Los autores parten de la tesis de que, como en otros ejemplos, las búsquedas en Google se correlacionan con el consumo de esos medicamentos y la utilización del sistema sanitario, ya que los pacientes consultan Internet para obtener información relacionada con la salud. En particular, ensayan la posibilidad de que cambios en la utilización de medicamentos se puedan reflejar en las búsquedas de Google y más específicamente cuando se producen cambios de la protección de la patente y la aparición de alternativas genéricas de menor costo. Para probar esta tesis se tomo como ejemplo búsquedas en Google sobre medicamentos para reducir el colesterol como las estatinas

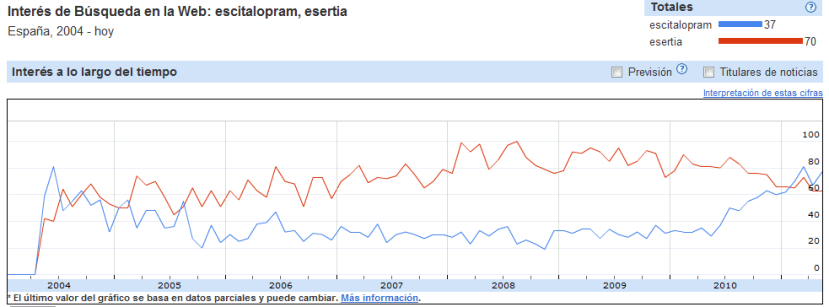
Trends in Google Queries for Lipitor and Simvastatin Over Time
Se evaluaron las tendencias temporales de búsqueda en Google-búsqueda personalizada de los términos Lipitor (nombre comercial en USA de artovastatina Pfizer) y simvastatina y se relaciono con los ingresos anuales por estos medicamentos, y la utilización de recursos sanitarios, medida por el uso de servicios de la comunidad de beneficiarios de Medicare.
El número de consultas en Google para Lipitor se redujo significativamente desde enero de 2004 hasta junio de 2009 , mientras que el número de consultas para simvastatina aumentó en el mismo periodo de tiempo, con un cambio significativo en las tendencias para las consultas de ambos cuando se produjo el cambio de patente de la simvastatina. Además la caída de las búsquedas de Lipitor se correlaciono con la variación porcentual de los ingresos por Lipitor. Utilizando un modelo de regresión se vio que por cada aumento del 1% en la utilización de los servicios de Medicare en una comunidad, se produjo un aumento de 0,2 en la relación de consultas en Google de Lipitor sobre simvastatina.
Los autores concluyen que la demanda de información mediante consulta en motores de internet que ponen a nuestra disposición la estadísticas de millones de búsquedas, proporcionan una fuente de datos en tiempo real sobre las tendencias de utilización de medicamentos, con la posibilidad de informar a pacientes, profesionales, gestores y responsables políticos.
También se comenta en el artículo que usos futuros de esta especie de caza de tendencias que son los estudios con las estadísticas de Google, podrían incluir otras funciones como la cartografía de la utilización de productos farmacéuticos, o el de seguimiento en tiempo real de la reacciones a los cambios de política y ajustes de precios incluso la predicción de la demanda de servicios de salud.
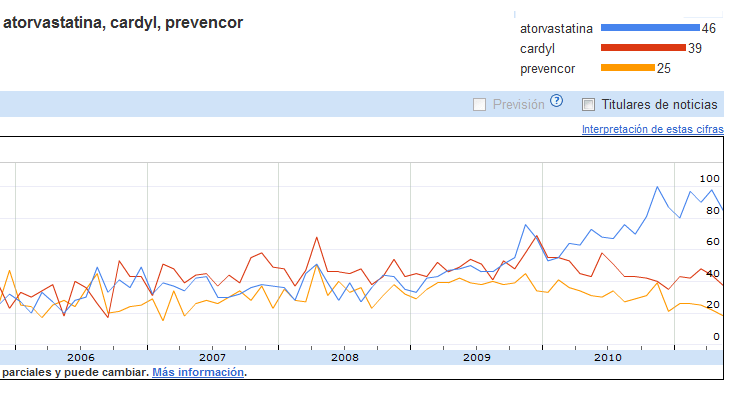
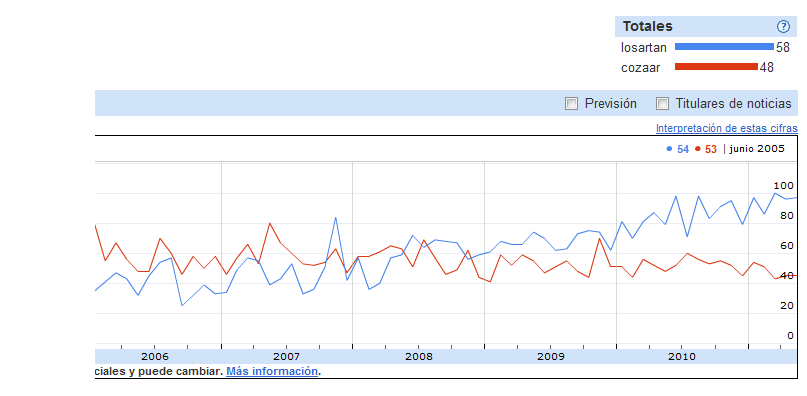
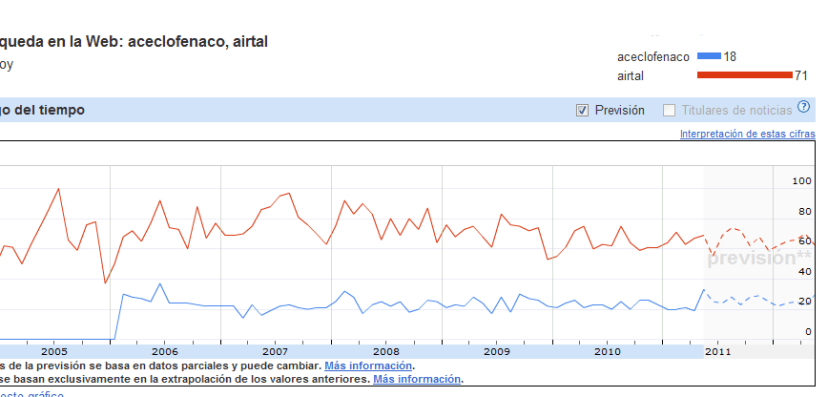
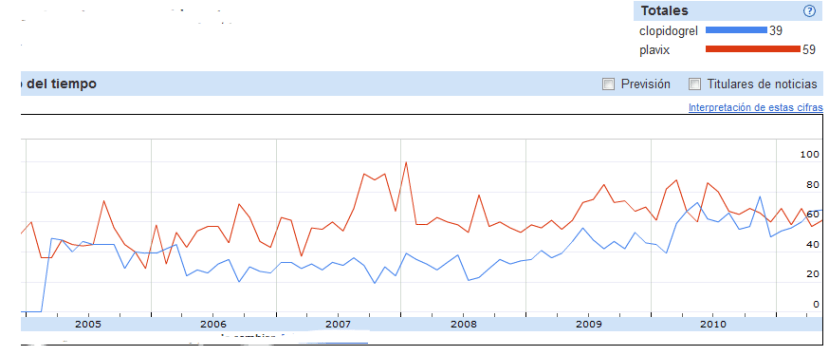
Para probar esta posibilidad he realizado unas búsquedas utilizando fármacos a los que ha caducado la patente y por tanto tiene su correlato genérico en el mercado español y algunos que han sido objeto de medidas de sustitución forzada por parte de algunas autoridades autonómicas. Es interesante comprobar el paso de nombre comercial a genérico Sería bueno ver la correlación con el gasto por estos medicamentos y anotar la fecha de salida del genérico, pero eso ya lleva mucho trabajo y lo dejo para los expertos
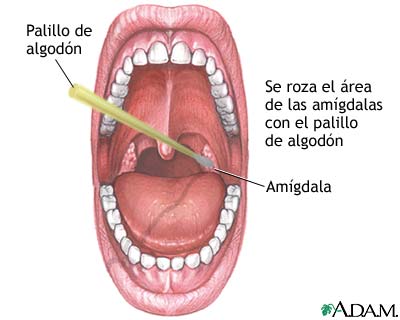 Aunque la mayoría de las guías y protocolos no los recomiendan con especial fervor, la utilización de un test de diagnóstico rápido en las faringitis aguda van acumulando evidencias en pos de su utilización rutinaria. En un articulo publicado en la revista BJGP, médicos catalanes han visto que la utilización de esta pruebas diagnósticas en las consultas de atención primaria disminuye en un 20% la prescripción de antibióticos en adultos con faringoamigdalitis aguda y también reduce en un 33% la prescripción inadecuada*, cuando se compara con un grupo de pacientes cuyos médicos solo utilizan los criterios clínicos para decidir el tratamiento. LOs es era en concreto OSOM Strep A test, que por cierto se puede compra en Amazon.
Aunque la mayoría de las guías y protocolos no los recomiendan con especial fervor, la utilización de un test de diagnóstico rápido en las faringitis aguda van acumulando evidencias en pos de su utilización rutinaria. En un articulo publicado en la revista BJGP, médicos catalanes han visto que la utilización de esta pruebas diagnósticas en las consultas de atención primaria disminuye en un 20% la prescripción de antibióticos en adultos con faringoamigdalitis aguda y también reduce en un 33% la prescripción inadecuada*, cuando se compara con un grupo de pacientes cuyos médicos solo utilizan los criterios clínicos para decidir el tratamiento. LOs es era en concreto OSOM Strep A test, que por cierto se puede compra en Amazon.







