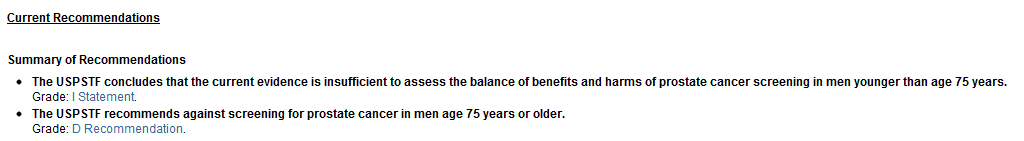La cuestionada financiación de los Sysadoas
Da Da Da
Imagina que por un momento la entrada de datos en las historias clínicas electrónicas (HCes) de atención primaria de este país tuvieran una normalización mínima que permitiera utilizar los datos de manera rápida, fácil y fiable. No intrusiva, ni retardadora, pero normalizada al fin y al cabo. Piensa en un dato como las “alergias” a medicamentos u a otros alérgenos, datos sencillos y con un alto grado de cumplimentación en estas HCes. Supón que pudiéramos juntar todos los datos sobre alergias de los millones de HCes que se han ido abriendo en los millones de pacientes que acuden al nivel primario de atención. Aprende como todos esos datos se puede referenciar geográficamente, por ejemplo en forma de mapas.
 Si esto se pudiera hacer, y se puede, estaríamos realizando un importante proceso que transforma los datos en información para la toma de (las mejores) decisiones.
Si esto se pudiera hacer, y se puede, estaríamos realizando un importante proceso que transforma los datos en información para la toma de (las mejores) decisiones.
Uno de estos procesos que se engloba en el término genérico de Prescribing Analitycs es lo que ha hecho un grupo inglés conformado por una consultora tecnológica médica Open Health Care, una tech start-up especializada en “big data” Mastodon, el Open Data Institute y Ben Goldacre médico y divulgador científico.
El objetivo, en este caso, es llamar la atención sobre la variabilidad injustificada en la prescripción de medicamentos.
La iniciativa Prescribing Analitycs en su primer trabajo ha analizado las recetas de dos estatinas (fármacos utilizados para disminuir el colesterol en sangre) prescritas en el National Health Service (NHS). Las estatinas originales se venden con su marca comercial y tienen una alternativa en forma de medicamento genérico mucho más barato. Lo que hace el estudio es representar en un mapa de Inglaterra las porcentajes de estas estatinas por marcas y genéricos, obteniendo una representación visual de la prescripción muy impactante y que permite identificar posibles ahorros (potenciales) en el gasto producido por estos medicamentos. Aunque se dispone de datos a nivel de Medico General (GP) los datos aparecen agregados por Primary Care Trust y Clinical Commissioning Group.
¿Es posible hacer algo parecido en España?
Pues no, aunque los datos están y en muchos casos son más abundantes que los que puede disponer el Reino Unido. Sin embargo fallan muchos otros preceptos, desde la calidad de los propios datos hasta la fragmentación de los programas utilizados, pasando por su falta de normalización y heterogeneidad en el formato (el amor de los funcionarios por los PDFs , tiene algo de psiquiátrico digno de estudiar)
Pero la premisa más importante está relacionada sin duda con la disponibilidad de estos datos.
Si alguien quiere hacer algo así en nuestro país, se encuentra con un muro de dificultades que hace que los datos sean poco menos que inaccesibles. No hay una mínima cultura de”Open data”. Aquí cada responsable guarda en la faltriquera, como si le fuera la vida en ello y como si fueran suyos, los datos necesarios para hacer este tipo de análisis. Si al menos los hicieran ellos (aunque fuera en una mínima proporción) pero tampoco, actúan como el perro del hortelano y hurtan a los interesados la oportunidad de crear nuevas herramientas de información verdaderamente innovadoras
¿Gestión pública, gestión privada o gestión autónoma?
Mensaje recibido de Spandoc
Estimados amigos:
 Ante el debate surgido en España (y especialmente en Madrid) en torno a Gestión Pública vs Gestión Privada de la sanidad en un contexto de crisis económica, quisiéramos declararnos defensores de una «tercera vía» que podría definirse como «sistema público con criterios de gestión privada aplicados de forma autónoma por los propios profesionales sanitarios».
Ante el debate surgido en España (y especialmente en Madrid) en torno a Gestión Pública vs Gestión Privada de la sanidad en un contexto de crisis económica, quisiéramos declararnos defensores de una «tercera vía» que podría definirse como «sistema público con criterios de gestión privada aplicados de forma autónoma por los propios profesionales sanitarios».
Esto por supuesto sin destruir el actual tejido profesional que sostiene al SNS. Creemos que cambios tan importantes se deben realizar de forma gradual y voluntaria, por atracción y no por fuerza, en que los médicos sean tratados como expertos que son y no peones.
Nos gustaría que en estos aspectos el SNS se siguiera inspirando en el NHS británico como hizo en sus comienzos para sus principios básicos.
El NHS británico es un sistema sanitario público muy similar al español en cuanto a la experiencia del paciente (sanidad universal y gratuita). Sin embargo la gestión y en consecuencia la forma de trabajar de los profesionales es muy diferente.
La estructura y funcionamiento del NHS son complejos, pero en su esqueleto esencial podríamos decir que:
En los hospitales (la mayoría de titularidad pública) los médicos, que son asalariados del NHS, gestionan presupuestos y personal en cada Servicio.
En atención primaria los médicos, que son autónomos, gestionan los presupuestos y personal de los centros de salud, de los que son titulares.
En esencia, pues, el NHS es un sistema público en el que los profesionales asumen gran parte de la gestión con altos grados de autonomía que aplican en beneficio de la costo-eficiencia y la calidad asistencial.
Si tenéis interés en conocerlo en funcionamiento, podéis inscribiros al programa Spandoc Exchange de estancias de dos semanas en Londres. Toda la información está en www.spandoc.com/exchange.html.
Os agradeceríamos pasarais esta información a quien pueda interesarle.
Muchas gracias.
Saludos cordiales,
Spandoc Team
http://www.spandoc.com
SPANDOC Ltd.
2 Rothesay Court
Cumberland Place
London SE6 1NB
CRN 5801345
Investigación 2.0 con gestores de referencias sociales – Cibermedicina
Gestores sociales de referencias bibliograficas
Jesús Quijada, empleado del mes
Por su indudable interés reproducimos un entrada del año pasado del extinto y magnífico blog Salud y otras cosas de comer
y aquí la explicación
¿quien teme a la Wikipedia? (1)
Es sabido que al lado de recursos rigurosos y de calidad contrastada, Internet ofrece páginas de contenidos al menos dudosos y en algunos casos peligrosos. Desde los inicios de la red ha existido una preocupación con la calidad de la información de salud en general, y sobre medicamentos en particular. Los efectos adversos de esta calidad (o más bien de su falta) esta generando bastantes estudios, pero la literatura que plasma esta preocupación, es tan profusa como unidireccional. En estos días la revista Atención Primaria ha publicado, en avance, un articulo sobre el tema (uno mas) que ha sido objeto de un análisis superficial en algunos blogs y web de noticias.
 Preocupa, y parece que mucho, la calidad de la información médica y aún más la relacionada con medicamentos. Sin embargo esta preocupación podría revelar un desconocimiento de cómo funciona la red y grandes dosis de paternalismo. También pesa de forma importante los falsos prejuicios sobre el comportamiento de los usuarios, a saber:
Preocupa, y parece que mucho, la calidad de la información médica y aún más la relacionada con medicamentos. Sin embargo esta preocupación podría revelar un desconocimiento de cómo funciona la red y grandes dosis de paternalismo. También pesa de forma importante los falsos prejuicios sobre el comportamiento de los usuarios, a saber:
1. primer prejuicio: pensar que la gente si no es profesional, o esta especializado en un tema, es tonta y no sabe generar, ni utilizar la información sobre ese tema.
2. segundo: que solo se utiliza una fuente de información, y que al utilizarlas estas personas consideran todas las fuentes iguales y lo hacen con los mismos objetivos.
3.tercero: que las fuentes clásicas son más fiables (a priori) que Internet y por tanto no dudan es establecerlo como patrón en la comparación.
Un estudio publicado en 2008 en Annals of Pharmacotheraphy encontró que la información sobre medicamentos disponible en Wikipedia no tenía errores salvo por omisión (se olvidaban advertencias sobre efectos adversos e incompatibilidades). Cuando se comparo la información de medicamentos encontrada en esta enciclopedia general on line, con la que brinda una base de datos específica -considerada como de referencia- se vio que en general las respuestas de la enciclopedia fueron menos completas, pero nunca incorrectas.
Este estudio en su planteamiento y discusión, cae en los prejuicios que antes comentábamos. Es lógico que confirmen sus ideas si comparan Wikipedia con una base de datos cuasi profesional que según la definición que aparece su página web es ”the web’s largest drug reference, designed for practicing physicians”. Es lógico también que confirmen sus prevenciones, si piensan que la omisión es un pecado, es decir que alguien va a pensar por ejemplo que, porque no esté reflejado en Wikipedía, los fármacos no presentan efectos adversos. Es lógico que alimente sus preocupaciones si piensan que los usuarios no saben distinguir una enciclopedia, de un vademécum, y que se pueden comparar fuentes de información utilizando un “gold estándar» que favorece claramente a una de los contendientes.
El problema que tienen, y que no saben cómo resolver, es que la gente utiliza Internet, pese a quien pese, para buscar información médica. La información peligrosa existe pero no está camuflada, los recursos generales que tratan sobre medicamentos, a los que los internautas acceden tras búsquedas temáticas en motores de búsqueda, no son tan malos, ni tan inseguros. La información segura e insegura fluye por la red, pero procede y se aloja en lugares que cualquier internauta medio,reconoce sin equívocos.
Cuando el usuario busca información sanitaria en Internet, suele ir a los sitios que le devuelven los buscadores en primer lugar, y estos suelen ser los más populares como la Wikipedia y no los más inseguros. Es un prejuicio de profesionales poco avezados en las nuevas tecnologías, pensar que los pacientes (por no hablar de cuando se desconfía de los profesionales) no son capaces de discriminar el origen y la fiabilidad de la información. También es ingenuo pensar que solo utilizan una única fuente de información, precisamente cuando Internet les proporciona una cantidad de recursos mucho mayor, de los que siempre se había dispuesto.
a friend with special knowledge
 Cuando por primera vez leí Los hechos del Rey Arturo y sus nobles caballeros, no sabía quién era John Steinbeck, su autor. Tampoco sabía que era premio Nobel, y que había escrito novelas en las cuales se basaron películas tan conocidas como Al este del edén. Tenía que haberlo imaginado, solo alguien genial, es capaz de trasformar la complejidad del mundo artúrico en algo sencillo y atractivo.
Cuando por primera vez leí Los hechos del Rey Arturo y sus nobles caballeros, no sabía quién era John Steinbeck, su autor. Tampoco sabía que era premio Nobel, y que había escrito novelas en las cuales se basaron películas tan conocidas como Al este del edén. Tenía que haberlo imaginado, solo alguien genial, es capaz de trasformar la complejidad del mundo artúrico en algo sencillo y atractivo.
En la introducción cuenta que quiso verter esta historia (La Morte dArthur de Thomas Malory) a la lengua llana de hoy para sus jóvenes hijos, y para otros hijos no tan jóvenes, “verter el significado de esas historias tal como fueron escritas, sin excluir ni añadir nada, quizá para competir con las distorsiones del cine y la historia, que constituyen la única fuente accesible para esos muchachos y para otros que se impacientan con la escritura de Malory y con el uso de palabras arcaicas».
Por esa extraña admiración que surge en el lector por el buen autor, me convertí sin quererlo, la verdad es que si hubiera querido, en el joven amigo de un hombre del que apenas conocía nada, pero al que admiraba profundamente. Tenía mientras leía, un nuevo amigo, un amigo con un conocimiento especial capaz de transportarme a un nuevo mundo, lejano y antiguo.
Por ese motivo fue un intenso placer descubrir en un blog dedicado al género epistolar (Letters of Note reúne y ordena postales, telegramas, faxes y cartas fascinantes) una carta de John Steinbeck, a su nuevo médico de cabecera, que traduzco a continuación (con todas mis limitaciones y la ayuda de Mónica Lalanda)
-En 1964, tras la jubilación de su médico de cabecera, el nuevo médico solicitó al novelista de 62 años John Steinbeck, que rellenase un cuestionario médico de rutina para su Historial Clínico. Steinbeck hizo exactamente eso, y al llegar a la última de sus muchas páginas, el autor de “Las uvas de la ira” descubrió un pequeño espacio en blanco reservado para «cualquier otro dato que considere que pueda ser de importancia.» En lugar de hacer eso, Steinbeck escribió una carta a su nuevo médico.
John Steinbeck murió cuatro años después.
Nueva York. 05 de marzo 1964
Querido Denny:
He estado rellenando mi historia mortal llamado pasaporte médico. Ahí está todo, el pasado y el futuro tan claro como las varices en las piernas de mi madre o las afecciones vasculares de mi padre. Hay algo en medicina que está siempre claro.La dirección y el final son fijos y el paciente nunca retrocede.
Se me ocurre que tan claro como este hecho, puede haber otros asuntos que se den por sentados y otros que se ignoren intencionalmente, o no.
Porque realmente…¿cuál es la razón para tener un médico?
Es un concepto muy reciente. Supongo que la razón actual desde el punto de vista del paciente es conseguir pasar por la vida con el menor dolor y confusión posible y morir limpia y decentemente. Pero hasta que esto pasa, se supone que el médico esta para escuchar las frustraciones y para atender a los diversos caprichos del sistema nervioso central.
Estoy interesado en esta teoría de desintegración que indica que a petición mía, usted me mantendrá en una dulce ignorancia de lo que me pase. Sé que en muchos casos es deseable, pero desde mi punto de vista, no puedo entenderlo.
¿Qué es lo que quiero de un médico?
Pues más que cualquier otra cosa, probablemente quiero un amigo con conocimientos especiales. Si Ud. nunca hubiera buceado y yo estuviera con usted, mi meta sería instruirlo en las profundidades y en los peligros, de lo agradable y lo maligno. Supongo que significa lo mismo. Estamos hechos de tal forma que, unos destellos nada sutiles puede causar un pánico sin sentido, mientras que una traición secreta puede estar mordisqueándonos, sin darnos cuenta, incluso en el más agradable éxtasis de las profundidades. Hay dos tipos de dolor, o más bien una serie de clases de dolores. Pienso especialmente en el dolor “enseñanza” que nos aconseja a no hacernos daño a nosotros mismos o en el dolor contrario, el dolor explosivo, que nos avisa de una desintegración lenta o rápida. Como no estamos cualificados, no sabemos la diferencia y, según me han dicho, incluso el experto pierde sus conocimientos cuando el problema lo tiene él mismo. Creo que si uno supiera la diferencia entre estos dos dolores, se prepararía de manera diferente.
Luego llega el aviso de la caída del telón. Siendo que el final de la obra es siempre el mismo, creo que pudiendo hacerlo, el protagonista debería tener derecho a decidir cómo quiere que sea su salida de escena, teniendo en cuenta a los que le sobreviven, que sean al fin y al cabo los únicos que importan.
Luego está la rutina diaria y siempre he considerado que esto es falso en la mayoría de la gente -la dieta, el ejercicio, las píldoras, el descanso, la evacuación. Probablemente sea cierto que el seguimiento cuidadoso de instrucciones aprendidas prolonga la vida, aunque esta no merezca la pena; sin embargo he observado que para cuando un sujeto necesita este tipo de consejos, está ya demasiado anclado en sus hábitos para aceptarlos. Bueno, quizás lo hará durante una temporada, pero pronto se abandonará otra vez y, quizás no sea mala cosa. Probablemente se tome sus pastillas y poco más; excepto cuando les entre el pánico, pues en ese caso, muchos hombres y mujeres se convierten en inválidos voluntarios y rápidamente se dan cuenta que les encanta serlo.
Por supuesto que me gusta engañarme a mí mismo, como el que más, pero no hasta el punto de que me parezca ridículo. Estoy tratando de ponerlo en perspectiva Denny, de modo que usted sepa lo que tiene entre manos.
Yo no pienso en el dolor como un castigo y lo voy a evitar todo lo que pueda. Por otro lado, para usar una experiencia común, prefiero sufrir el dolor rápido y evanescente de la silla del dentista a la sensación desagradable de que se pase el efecto de la novocaína. En la mayoría de los casos, he sido capaz de separar lo que duele por miedo de lo que realmente duele.
Al informar sobre los efectos, soy razonablemente honesto. Es difícil recordar algún problema después de que ha pasado. Por último, no considero la enfermedad como una eminencia, y no entiendo cómo la gente puede utilizarla para llamar la atención sobre sí mismos, ya que esas atenciones son casi siempre realizadas a regañadientes y llevadas a cabo de forma desagradable.
No me gusta la impotencia en los demás y en mí mismo, y esto es, con mucho, mi mayor temor ante la enfermedad. Créanme, yo no hablaría de todo esto, y de hecho nunca lo hago, si no fuera por la naturaleza de esta comunicación.
Probablemente no voy a cambiar mis hábitos a menos que me sienta obligado. No creo que en esto sea el único.
Finalmente, yo no soy religioso por lo que no tengo aprehensión por el más allá, ni esperanza de recompensa ni temor al castigo. No es una cuestión de creencia. Es lo que siento que es la verdad desde mi experiencia, la observación a partir de sensaciones simples.
En segundo lugar, he tenido una vida suficientemente larga como para no sentirme defraudado del tiempo que me quede.
En tercer lugar, he vivido muy plena y vivamente, y no hay posibilidad de un despertar cósmico.
En cuarto lugar, he tenido incluso más de lo que me correspondía de las cosas por las que los luchan los hombres: cosas materiales, honores y amor.
En quinto lugar, mi vida ha estado singularmente libre de enfermedad o accidente. En todo caso el bienestar ha inclinado la balanza mucho más que las enfermedades.
En sexto lugar, yo no vengo a Ud. como un hombre enfermo.
Oh! Sé que lo que es un sincope del corazón y me he desmayado dos veces en mi vida; también he tenido bloqueado un tramo de mi vesícula biliar un par de veces, pero en general estoy muy sano. Y sé que lo estoy por que no he perdido la curiosidad. Y como he dicho antes, preferiría vivir más plenamente incluso si es menos tiempo.
Y ahora quiero añadir una última cosa que es imprescindible que usted sepa: Amo a Elaine más que a mí mismo. Su bienestar, comodidad y felicidad son más importantes que los míos. Llegaría a cualquier extremo para evitarle cualquier dolor o tristeza que no fuera necesaria para su propio beneficio.
Espero que esto le sea de algún valor. Y ahora ya, sigamos a partir de aquí.
Suyo
John
Información dañina en horario de máxima audiencia
Hace un año decían
y este año dicen
A pesar de que esta ya muy claro que hacer PSA sistemáticamente a la población asintomática (como screening) hace mucho más daño que beneficio. Sin duda, buscar cáncer nos lleva a diagnosticar más y más cáncer. El problema es que si diagnosticamos, pero no bajamos la mortalidad, estamos haciendo daño. La mala praxis solo puede ser identificada por un paciente individual, pero los daños poblacionales que uno provoca por meter las narices donde no debe, pueden ser mayores.
Los Grupos de trabajo US Preventive Services Task Force (USPSTF) esta en contra de utilizar el antígeno prostático específico (PSA) para la detección del cáncer de próstata. Se trata de un grado de recomendación D*.
Esta recomendación sustituye a la recomendación de 2008. Considerando que la USPSTF recomendó anteriormente contra la revisión basada en PSA para el cáncer de próstata en hombres mayores de 75 años de edad y concluyó que la evidencia era insuficiente para hacer una recomendación en hombres más jóvenes, la USPSTF recomienda ahora en contra de las revisiones basadas en PSA para el cáncer de próstata en todas los grupos de edades.
*Recomendación grado D =La USPSTF NO recomienda de este servicio. Hay certeza de moderada a alta de que este servicio no tiene ningún beneficio neto o que los daños superan los beneficios.
Esta recomendación se aplica a los hombres en la población de EE.UU. que no tengan síntomas sospechosos de cáncer de próstata, independientemente de la edad, la raza o los antecedentes familiares. El Grupo de Trabajo no evaluó el uso de la prueba del PSA como parte de una estrategia de diagnóstico en hombres con síntomas muy sospechosos de cáncer de próstata. Esta recomendación tampoco considera el uso de la prueba del PSA para la vigilancia después del diagnóstico y / o tratamiento del cáncer de próstata.