Cuando la ignominia y la prepotencia se hacen ley
RIP por la libertad clínica
Se culmino la ignominia o las complicaciones que introducen con tal de que se recete lo que ellos quieren
Este enrevesado esperpento se realiza con la colaboración de sociedades llamadas científicas, a las que parece no darles vergüenza que su nombre aparezca en estos tinglados.
muchos mejor que uno
Hay pruebas empíricas de que las decisiones tomadas colectivamente por un grupo de personas suelen ser más exactas que las decisiones tomadas sobre la base del conocimiento de un experto.
El concepto de sabiduría de las multitudes postula que los grupos de personas son “más inteligentes “que los elementos individuales que los conforman, de tal forma que las multitudes toman mejores decisiones.
Esta forma de solucionar cuestiones se puede aplicar a la resolución de problemas cognitivos en la economía, o la política, pero también en medicina.
El diagnostico medico al igual que todos los productos de la cognición humana, está sujeto a errores y según esta ideas se podrían reducir si en lugar de emplear expertos individuales utilizáramos un grupo de ellos.
 Para comprobar esta hipótesis traumatólogos americanos realizaron un estudio [ Crowd Intelligence for the Classification of Fractures and Beyond] donde se pidió a doce especialistas en traumatología y ortopedia evaluar veinte radiografías de cadera con fractura del cuello femoral de tal forma que las clasificaran en desplazadas o no desplazadas. Posteriormente se agrupo cada especialista (o mejor dicho el resultado de sus lecturas radiográficas) en grupos virtuales de tres y cinco miembros y cuyo resultado (fractura desplazada o no) se obtenía por mayoría de votos de cada uno de los componentes del «grupos de lectores virtuales”.
Para comprobar esta hipótesis traumatólogos americanos realizaron un estudio [ Crowd Intelligence for the Classification of Fractures and Beyond] donde se pidió a doce especialistas en traumatología y ortopedia evaluar veinte radiografías de cadera con fractura del cuello femoral de tal forma que las clasificaran en desplazadas o no desplazadas. Posteriormente se agrupo cada especialista (o mejor dicho el resultado de sus lecturas radiográficas) en grupos virtuales de tres y cinco miembros y cuyo resultado (fractura desplazada o no) se obtenía por mayoría de votos de cada uno de los componentes del «grupos de lectores virtuales”.
El grado de concordancia en las valoraciones individuales de desplazamiento medido como coeficiente kappa de fiabilidad inter-observador fue de 0,69, comparable a los valores publicados en la literatura con anterioridad y que se considera normalmente una buena concordancia. Pero en los grupos de lectores virtuales de 3 miembros, el cociente fue de 0,77, y en los grupos de 5 miembros, que fue de 0,80 lo que les lleva a concluir que estos grupos de lectores virtuales eran realmente capaces de clasificar las fracturas de cadera con mayor fiabilidad que las valoraciones individuales Una segunda fase del estudio, se evaluó la viabilidad de reunir un grupo de consenso en tiempo real mediante la medición del tiempo de respuesta de los traumatólogos voluntarios a los que se enviaba correos electrónicos periódicos invitándoles a interpretar una imagen publicada en Internet. El tiempo de respuesta media fue de 594 minutos y por ejemplo un grupo 9-miembros, se consiguió en 135 minutos o menos.
sin ningún rubor
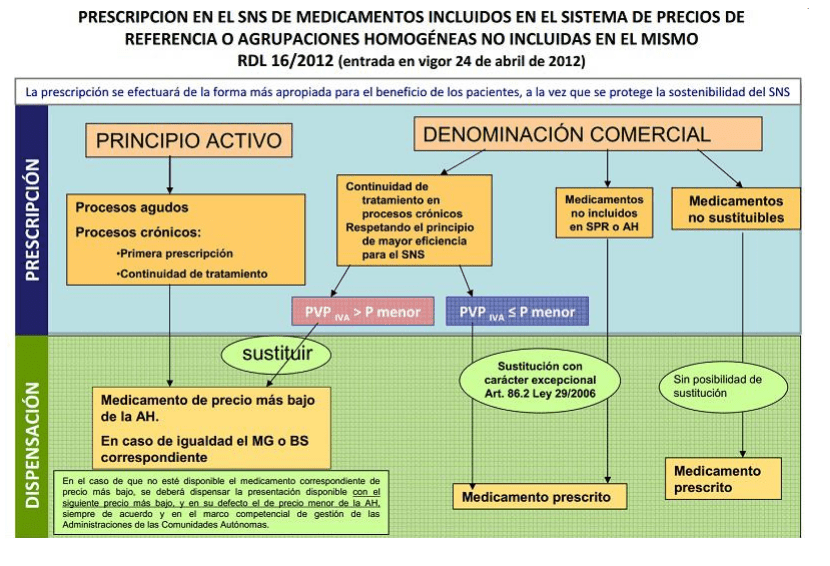
El Gobierno pretende aclarar la sustitución en caso de prescripción por marca, con esta diapositiva inteligente (smart-slide)
procedencia El Global.net
¡Basta ya de tanta tontería! Todos con Oscar Rubio
Recopilacion de Noticias de los diarios: Huelva Información, El Diario. es/Europa Press y Huelva 24
Las recetas desatan la indignación del sistema de salud de Huelva
El SAS suspende un mes a un médico de la comarca de la sierra por no cumplimentarlas correctamente.
Los médicos manifiestan que se sienten «indefensos», y obligados a prestar más atención a tareas administrativas que a los pacientes.
Los sanitarios protestan por la sanción a un médico
El doctor ha sido suspendido un mes de sus funciones por motivos administrativos

Los compañeros de trabajo señalan que el director del centro de salud en la actualidad al parecer no conocía este aviso inminente: suspensión de sueldo y empleo durante un mes. En cualquier caso, el director no estuvo ayer en la manifestación que los sanitario del distrito de Aracena realizaron a las 15:00, cuando terminó su consulta, a las puertas del centro de salud de Aracena.Los manifestantes leyeron un comunicado donde se recogen algunas de las referencias anteriores y dan su total apoyo a Óscar Rubio por su profesionalidad. El comunicado recoge que esta medida está siendo aplicada a otros trabajadores de la zona sanitaria Norte de Huelva; Nerva, Riotinto y Valverde del Camino y, sin embargo, en ningún otro centro de Andalucía se ha abierto este tipo de expediente sancionador.Debido a la sanción, los pacientes que atendía Óscar Rubio, unas 1.500 personas, serán repartidos entre el resto de médicos. De ahí que los facultativos denuncien que verán sobrecargada su tarea. Algunos pacientes del doctor sancionado conocieron ayer mismo la noticia y no daban crédito de lo ocurrido.
La Delegación de Salud en Huelva afirmó que el expediente sancionador ha sido abierto por el departamento de Farmacia por los motivos ya esgrimidos, como la falta de información en la cumplimentación de las recetas. En principio la delegada Lourdes Martín no tiene previsto reunirse ni con la dirección del centro ni con sus trabajadores ni mucho menos con el profesional afectado.
sera por dinero
Elaborado partir de material de Health Well, PostPsquiatria y Cochrane Library
 Aunque las intervenciones farmacológicas y psicológicas son eficaces para la depresión mayor, los fármacos antidepresivos siguen siendo la base del tratamiento de la depresión mayor de moderada a severa. Durante los últimos 20 años, los medicamentos más recientes (tales como inhibidores selectivos de la recaptación de serotonina o los agentes de acción dual) se han convertido poco a poco en los antidepresivos más prescritos.
Aunque las intervenciones farmacológicas y psicológicas son eficaces para la depresión mayor, los fármacos antidepresivos siguen siendo la base del tratamiento de la depresión mayor de moderada a severa. Durante los últimos 20 años, los medicamentos más recientes (tales como inhibidores selectivos de la recaptación de serotonina o los agentes de acción dual) se han convertido poco a poco en los antidepresivos más prescritos.
El clorhidrato de duloxetina, uno de los antidepresivos más recientes introducidos en el mercado, tiene una presunto mecanismo de acción dual al ser un inhibidor selectivo de la recaptación de serotonina y de noradrenalina de administración oral.
Una revisión sistemática realizada por la colaboracion Cochrane en 2012 estudia la eficacia de duloxetina comparada con otros agentes antidepresivos. En esta revisión los autores evaluaron la evidencia de la eficacia, la aceptabilidad y la tolerabilidad de la duloxetina en comparación con el resto de los antidepresivos en el tratamiento de la fase aguda de la depresión mayor. Se incluyeron dieciséis ensayos controlados aleatorios (5735 participantes).
Como conclusión parece que la duloxetina no fue más eficaz que otros nuevos agentes antidepresivos en el tratamiento de la fase aguda de la depresión mayor, y fue peor tolerado que el escitalopram y la venlafaxina. Sin embargo, debido al número limitado de estudios por comparación de estos resultados deben ser interpretados con cautela.
Los precios a dosis máximas según ficha técnica de los antidepresivos más usados:
- Citalopram a 40 mg/d: 12 euros/mes.
- Paroxetina a 50 mg/d: 18 euros/mes.
- Escitalopram a 20 mg/d: 19 euros/mes.
- Fluoxetina a 60 mg/d: 20 euros/mes.
- Sertralina a 200 mg/d: 23 euros/mes.
- Mirtazapina a 45 mg/d: 25 euros/mes.
- Mianserina a 150 mg/d: 28 euros/mes.
- Venlafaxina retard a 225 mg/d: 34 euros/mes.
- Bupropion a 300 mg/d: 43 euros/mes.
- Duloxetina a 120 mg/d: 100 euros/mes.
- Agomelatina a 50 mg/d: 120 euros/mes.
Sabías que el artículo de la wikipedia en español sobre la duloxetina a pesar de que utiliza como referencia la revisión Cochrane citada afirma que: Su acción antidepresiva supera la de la mayoría de los agentes conocidos debido a su mecanismo doble de acción.
Sabías que no puedes acceder a esa revisión en español gracias a que el ministerio dejo de subvencionar la traducción hace un año.
heroes del 2 de mayo
electronica, calidad y Doña Florencia
Tomado del Blog Dame mucha paciencia por Salva Cuesta
¿La prescripción inducida es UN CONFLICTO ENTRE COMPAÑEROS?
¿ALGUIEN pensó en doña Florencia ?
¿No era doña Florencia el «centro del sistema»?
¿No era el médico de familia el «agente de salud» ?
Caso Clínico visual
Caso Clínico visual
Basándonos en el caso clínico publicado en la revista FMC: Alonso Roca R, Bravo Toledo R, Herranz Bandrés B. Bulto cervical «intermitente» Form Med Contin Aten Prim. 2012; 19 (3): 176-7
y con herramientas de edición de imágenes interactivas on line (thinglink) he realizado como prototipo este caso clínico visual