Categoría: Seguridad del paciente
Seguridad del paciente y social media
Mi presentacion en las IX jornadas de Seguridad del Paciente en Atención Primaria
Excesiva Extración de Sangre en un hospital
Excesiva Extración de Sangre en un hospital. En detalle
Por Larry Husten traducido de
Excessive Blood Draws at One Hospital Detailed
Un nuevo estudio en la revista Annals of Thoracic Surgery arroja luz sobre lo excesivo de algunas pruebas de hospital y, en particular, aquellas que requieren la extracción de sangre.
Los investigadores analizaron los historiales de casi 1.900 pacientes que se sometieron a cirugía cardiaca de la Clínica Cleveland y calcularon la frecuencia y el volumen total de sangre extraída de cada uno. En general, los pacientes fueron sometidos a más de 220.000 pruebas de laboratorio (aproximadamente 115 por paciente); 40% de las pruebas midieron los niveles de gases en sangre, el 18% evaluó la coagulación de la sangre, el 14% hemograma completo, y el 13% eran de perfiles metabólicos.
El volumen acumulado promedio de extracción de sangre – 454 ml por paciente – «es más o menos equivalente a 1 a 2 latas de refresco», dijo el autor principal del estudio en un comunicado de prensa de la revista Annals. El volumen medio era mucho más alto mientras que los pacientes se encontraban en la UCI cardiovascular (332 ml) que en laplanta del hospital (118 ml).
“La extracción de sangre hasta tal punto tiene consecuencias», escriben los autores. L a anemia adquirida en el hospital a menudo resulta en la necesidad de transfusiones de glóbulos rojos, señalan.
NEJM Journal Watch Cardiology’s Harlan Krumholz dijo que el estudio muestra «otra faceta de cómo los hospitales pueden ser tóxicos en lugar de curativos. ¿Hay realmente necesidad de sacar tanta sangre de los pacientes? Sin duda, esta es un área en la que podemos reducir el daño de estar en el hospital «.
Enlaces
Artículo Annals of Toracic Surgery (resumen gratuito)
Podcast Antecedentes: Conversaciones clínicos entrevista en «la hemorragia pacientes en la anemia» (duración: 15 minutos) (gratuito)
mi carpeta de salud (V)
El pudor, la intimidad, la vergüenza, la confianza son sentimientos que tienen un defensor tenaz en la confidencialidad. En profesiones como la Medicina, la confidencialidad se asocia a un principio ético: el secreto profesional y la obligación de guardarlo. La profesión médica se auto impone una especie de pacto con el paciente, de tal forma que este pueda estar seguro todo lo que se diga en una consulta es separado del conocimiento de los demás.
Hay dos ocasiones en que se admite la quiebra este pacto: situaciones excepcionales, contempladas por leyes y normas, de bienestar general y /o grave peligro del paciente. La otra es más cotidiana y se da cuando se comparte información con otros profesionales que puedan aportar una solución, directa o indirecta a los problemas de salud de los pacientes. En cualquier caso la confidencialidad se mantiene porque la obligación de secreto se traslada a los otros facultativos y se circunscribe a la situación que lo índico.
Con las nuevas tecnologías este nítido campo de juego se vuelve más borroso. La historia clínica electrónica abierta y accesible presenta inconvenientes importantes, uno de ellos es sin duda la confidencialidad.
La posibilidad de acceso se multiplica exponencialmente para bien y para mal. Cuanto más unificados estén los datos, más fácil será obtenerlos y utilizarlos con objetivos espurios. Cuantos más profesionales intervienen, mayor es la posibilidad de fugas indeseadas de información.
Para solventar este problema se postula un acceso parcial, un acceso limitado a los datos básicos y necesarios que se precisan para solventar un problema de salud. Se olvidan los proponentes de esta solución, que lo que para un paciente puede ser un dato banal (por ejemplo dirección o teléfono) para otro puede ser vital mantener en secreto (por ejemplo una mujer maltratada). Se olvidan que en una circunstancia vital concreta la importancia de la información acumulada sea insignificante, pero en otro momento, la misma información y su guarda sea muy importante y trascendente.
La confidencialidad por tanto debe ser sin límites (no existen los datos mínimos sin importancia) y modificable con el tiempo y lugar por parte del paciente. Amplia y revocable
Medicina basada en la normativa
La práctica de los médicos de atención primaria en la Comunidad de Madrid (y en otras comunidades) conserva desde hace años unas peculiaridades, que si no fueran por su importancia, serian hasta graciosas. La más importante es la “obligatoriedad” sancionada por el tiempo de realizar determinadas actividades que por otro lado chocan frontalmente con lo establecido por las leyes o normativas vigentes. Se da así una cruel paradoja: si se cumple la ley se obstaculiza el trabajo diario y se perjudica al paciente, si no se cumple uno está expuesto a la sanción arbitraria de funcionarios trasmutados en guardianes de las esencias.
No pasa nada, hasta que pasa, y ahora ha pasado. Una compañera del Centro de Salud Ghandi de Madrid ha sido sancionada por hacer la receta de un medicamento que constaba en el informe de un paciente y que luego resultó ser una falsificación. Sus compañeros han redactado un escrito de protesta y del que entresacamos estos párrafos:
Los médicos de Atención Primaria ( A.P.), tanto Pediatras como Médicos de Familia tienen, entre sus muchas funciones, la de conciliar y coordinar todos los tratamientos e intervenciones terapéuticas del paciente dentro de su contexto biopsicosocial y para ello deben tener la formación y la información que permita tomar todas las decisiones con criterios de eficiencia y seguridad.
Históricamente estas funciones han ido llevando a la asunción de actividades meramente administrativas pero con una carga de responsabilidad alta, siendo las más habituales, la continuidad de tratamientos mediante la prescripción en receta médica oficial así como la certificación de las Incapacidades Temporales ( ITs) aunque no tuviésemos información suficiente para que dichos actos estuviesen considerados como una práctica clínica correcta o un comportamiento aceptable desde el punto de vista deontológico.
Los médicos del C.S. Gandhi hemos conocido recientemente que algunos compañeros han sido sancionados con suspensión de empleo y sueldo por irregularidades en aspectos relacionados con la prescripción de medicamentos y con la Incapacidad Transitoria. Los errores cometidos no se han debido a la mala fe sino más bien a una aplicación equivocada de las normas vigentes y en aras de evitar molestias innecesarias a los usuarios. En las mismas circunstancias muchos de nosotros podríamos haber sido sancionados por los mismos errores.
y con esta declaración de intenciones que es difícil no asumir por todos los médico
Basándonos en lo anteriormente expuesto
Dado que la normativa es clara.
Dado que en caso de no cumplirse esa normativa, existe un régimen sancionador.
Dado que se están llevando a la práctica las sanciones por el incumplimiento de la norma.
Y dado que, a la postre, cualquier facultativo tiene la capacidad para decidir, y la autoridad para confirmar con su firma lo que está en condiciones de refrendar o no
Los médicos del Centro de Salud Gandhi:
- 1- No asumirán tratamientos de otros niveles asistenciales u otros facultativos mientras estos no vengan acompañados del correspondiente informe clínico según los requisitos del Real Decreto 1718/ 2010 y con la primera receta en formato oficial realizada tal como dice la Resolución 417/ 08 de 1 de septiembre.
- 2- No asumirán, en general, el tratamiento a ningún paciente mientras esté en tratamientos externos al Centro y no se tenga constancia del mismo e información clínica completa del mismo.
- 3- No realizarán recetas de informes de los Servicios de Urgencias (hospitalarios y extrahospitalarios) si el paciente no ha recibido la preceptiva medicación en dichos Servicios para los días que medien entre la atención en urgencias y en nuestra consulta y siempre reservándose su propio criterio profesional.
- 4- Dado que determinados tratamientos deben ser visados por Inspección Médica, eso da a entender que hay una falta de competencia del médico de AP para asumir el conjunto del tratamiento de un paciente, por tanto , en este caso como en los casos ya referidos más arriba, el médico se reserva la opción de declararse no competente para asumir el seguimiento global de un paciente con tratamientos muy especializados, específicos o no debidamente informados.
- 5- Ningún médico puede ser obligado a refrendar con su firma una IT con fecha anterior al de la consulta.
- 6- Ningún médico puede ser obligado a refrendar con su firma un proceso clínico que no haya sido seguido por él y del que no disponga información clínica suficiente ( prescripciones, certificaciones, ITs, etc. )
Por último, como facultativos, nos reservamos nuestro criterio profesional para asumir cualquier acto así como para rechazar su asunción si no tenemos competencia, información o cualquier otra duda sobre la eficacia, seguridad para el usuario o legalidad.
Estamos seguros de que el correcto cumplimiento por parte de todos de las normas
vigentes ayudará a racionalizar la atención, lo que sin duda redundará en una mayor
seguridad tanto para el paciente como para el profesional implicado en su atención.
Medicina centrada en el paciente (1)
1er caso cedido por Mario Acuña
El viernes vino a verme un paciente que atiendo desde hace unos 10 años. Es un señor de 60 años, boliviano, que trabaja en un taller textil como supervisor. Vive con su esposa y tiene 2 hijos casados, uno de ellos le ha dado un nieto. El hombre nunca fumó, pero tiene una EPOC que lleva bastante bien con tratamiento convencional. Sin embargo, cada tanto hace alguna reagudización.
El caso es que este viernes vino a la consulta y me dijo, con ese tono calmo y respetuoso que siempre ha tenido, sin estridencias y con la humildad que suelen tener sus paisanos (intentaré reproducir sus dichos lo más fidedignamente que pueda, en base a lo que fui anotando en la consulta):
«…mire doctor, le he pedido este turno para hacerle un pedido: yo sé que usted es profesor en la universidad, por eso quiero pedirle si puede hacer algo para que los médicos no maltraten a la gente.»
«…hace un mes tuve una bronquitis, estaba con fiebre, tuve que ir a la guardia porque no me sentía bien. Me atendió primero una doctorita, jovencita, que parece que estaba muy apurada, ni me escucho lo que le decía, me empezó a retar porque esto lo tenía por fumar. Cuando le dije que nunca fumé, me miro como burlándose de mí y me dijo que todos los pacientes dicen lo mismo, que a ella no la tome por tonta…»
«… me pidió una radiografía, pero se fue, así que se la tuve que mostrar a otro médico, que dijo que era el jefe de la otra. Otro joven, de no más de 30 años que parecía de mal humor. Le quise dar la mano, pero no me la dio. No me reviso, miro la radiografía, leyó la computadora, le quise hacer una pregunta y me dijo que me calle -que me calle!- mientras el decidía que hacer…»
«…me hizo una receta por un antibiótico, me anotó con letra de médico cómo tomarlo y me la dio. Le quise pedir si me explicaba el tratamiento y me preguntó: ´sabe leer o no?´, le dije que sí, entonces me dijo ´bueno, entonces lea´…»
«…mire, doctor -le dije- le estoy preguntando algo de mi salud, no entiendo lo que me escribió, además no sé si tengo que hacerme nebulizaciones o alguna cosa…»
«…me dijo que no tenía todo el día para mí, que me pensaba yo, si creía que era el único sobre la tierra que tenía EPOC, que lo hubiera pensado cuando fumaba, y yo nunca fume! pero no me creyó tampoco, me dijo que si le veía cara de gil…»
Dirigiéndose a mí, me preguntó:
«…Doctor, ustedes le enseñan a los que estudian medicina a tratar bien a la gente?…»
«…mire, yo soy un hombre de 60 años ¿Por qué un niño de 30 cree que tiene derecho a tratarme mal? sin respeto, con malos modales… yo entiendo que pueden estar cansados, pero eso no justifica, yo también estoy cansado y, encima, enfermo, y no maltrato a nadie. ¿Sabe qué? ninguno me miró a los ojos, ni me dio la mano, ni me miró como a una persona. A un perro lo hubieran tratado mejor. No te saludan, no tienen paciencia, no te escuchan… y, sabe, esta no fue la única vez. La otra vez, que consulto mi mujer por otro problema pasó algo parecido, mis hijos me cuentan lo mismo… otras veces que yo también he consultado me han tratado mal así. Qué pasa, doctor?»
«… la verdad que me sentí muy mal, y yo, todavía, puedo hablar con usted y contárselo, pero a cuanta gente que no dice nada la seguirán tratando así… es muy raro esto que le pido?»
El hombre es muy respetuoso, dudo que haya generado él alguna situación de agresión hacia los médicos que lo atendieron. No sé si llego a trasmitir en este breve relato la intensidad de esa consulta. El hombre pidió un turno solo para esto, no tenía ninguna consulta clínica, vino a hablar de esto que le pasa con los servicios de salud, que evidentemente lo angustia.
Coordinador entre niveles a la americana (2)
Traducción de Instant Replay — A Quarterback’s View of Care Coordination
realizada por Pablo Astorga y Rafael Bravo, publicado en NEJM
La segunda lección es que la forma en que hemos considerado el trabajo en equipo de atención médica en el pasado (en entornos clínicos individuales, tales como salas de operaciones, unidades de cuidados intensivos, y las consultas de atención primaria) necesita una actualización. Dados los cambios en la forma de proporcionar y financiar la atención sanitaria, el trabajo en equipo hoy debe abarcar múltiples situaciones clínicas, donde los miembros del equipo podrían no verse, ni conocerse entre sí.
 Por ejemplo, el día 76 de la atención del Sr. K., envié un e-mail a su urólogo (con copia para su cirujano) para alertarlo acerca de los cálculos renales en una tomografía computarizada reciente y la próxima resección del tumor del Sr. K. El día 79, el urólogo me hizo saber que él y el cirujano se habían comunicado e hizo un plan para organizar los procedimientos (primero colocación de stent ureteral, luego resección). Ambos procedimientos se desarrollaron sin contratiempos en el día 80, y el Sr. K. se encontró bien después de la operación.
Por ejemplo, el día 76 de la atención del Sr. K., envié un e-mail a su urólogo (con copia para su cirujano) para alertarlo acerca de los cálculos renales en una tomografía computarizada reciente y la próxima resección del tumor del Sr. K. El día 79, el urólogo me hizo saber que él y el cirujano se habían comunicado e hizo un plan para organizar los procedimientos (primero colocación de stent ureteral, luego resección). Ambos procedimientos se desarrollaron sin contratiempos en el día 80, y el Sr. K. se encontró bien después de la operación.
Un trabajo en equipo que abarque todos los entornos donde se presta atención sanitaria es particularmente difícil. La investigaciones en el campo de la ciencia de la organización ha demostrado que el conflicto es mayor dentro de «equipos remotos» que dentro de los equipos que comparten edificio debido a que sus miembros están menos familiarizados con los otros y no necesariamente tienen un contexto o normas compartidas (2).
Superar estos desafíos requiere un sistema diseñado para apoyar y facilitar la colaboración.
Las tecnologías de información sanitarias (por ejemplo, la HCE compartida y mensajería electrónica) es parte de la solución (yo uso el correo electrónico con más frecuencia que el teléfono), pero no es la panacea. Del mismo modo, la asignación de la coordinación de la atención a miembros del equipo que no son médicos, como los gestores de casos, es apropiado para algunas tareas y puede beneficiar a los pacientes, pero en muchos casos – incluyendo mi e-mail al urólogo y cirujano del señor K. – la comunicación debe ser de médico a médico. Por lo tanto, nuestro flujo de trabajo debe estructurarse para que haya tiempo para la comunicación con los demás, y nuestro sistema de reembolso debe reconocer el valor de este aspecto de la atención.
Tuve la oportunidad de jugar el papel que hice en la atención del Sr. K. en gran parte porque, como clínico-investigador, tengo un número de pacientes que es una décima parte del tamaño del cupo medio de atención primaria. El objetivo debe ser hacer que la coordinación y la colaboración también sea posible para los médicos a tiempo completo ( o médicos con el cupo habitual) (4).
Pero incluso un sistema perfectamente diseñado no tendrá un ingrediente que es esencial para un eficaz trabajo en equipo entre diferentes entornos de atención: las relaciones humanas. Tener una relación con otro médico hace que sea más fácil comunicarse debido a que la barrera social es menor y las oportunidades de comunicación son más frecuentes. Sin embargo, algunos cambios en la atención sanitaria pueden ser la causa de que las relaciones humanas se deterioren. La HCE y el hospitalismo, probablemente, han dado lugar a un menor número de interacciones personales entre los médicos, por otro lado la consolidación de prácticas profesionales y los cambios en la participación de los seguros pueden afectar las redes de derivación entre médicos.
Yo no tenía relaciones con la mayoría de los otros médicos que trataron al Sr. K., cuando comenzó su cuidado, así que me acerqué a ellos pronto y con frecuencia para establecer conexiones. Creo que estas conexiones inculcaron un sentido de responsabilidad mutua, ayudando a mitigar el potencial de un posible efecto espectador (5). Parte de mi trabajo como quarterback es asegurarse de que los otros jugadores saben dónde está el balón y que ruta está siguiendo cada uno de ellos. Pero todo el mundo tiene que venir al corrillo de buena gana. Afortunadamente, la prestación de atención sanitaria de forma colaborativa es más agradable que quedarse solos en nuestros silos.
Parte de mi trabajo como quarterback es asegurarse de que los otros jugadores saben dónde está el balón y que ruta está siguiendo cada uno de ellos. Pero todo el mundo tiene que venir al corrillo de buena gana. Afortunadamente, la prestación de atención sanitaria de forma colaborativa es más agradable que quedarse solos en nuestros silos.
Lo consideré un signo de buen trabajo en equipo cuando el cirujano del señor K. me envió un e-mail el día 80 diciendo: «El tumor está extirpado!»
Nadie sabe a ciencia cierta cómo . se habría desarrollado el caso del Sr. K sin una coordinación efectiva de la atención. Pero esta repetición instantánea revela que sólo hay una manera para que los médicos se enfrenten a la peligrosa naturaleza de la atención sanitaria compleja: juntos.
Coordinador entre niveles a la americana (1)
Traducción de Instant Replay — A Quarterback’s View of Care Coordination
realizada por Pablo Astorga y Rafael Bravo, publicado en NEJM
Como internista general, a menudo hago el papel de un quarterback (N de los T: posición de jugador de fútbol americano que dirige el ataque del equipo desde atrás) en la atención de mis pacientes – ayudándolos a navegar por el sistema, actuando en su nombre, y coordinando su evaluación y su tratamiento.
Pero para uno de mis pacientes, el partido se jugó en un nivel completamente diferente.
El Sr. K. era un estoico hombre de 70 años de edad, con algunos problemas médicos menores. La atención que requería, solía ser bastante sencilla – Yo era el único médico que veía con regularidad – hasta el día que vino a mi consulta con dolor en el flanco y fiebre. En un TAC abdominal apareció un cálculo renal, y en su hígado una masa de 5 cm, que una resonancia magnética posterior indicó que probablemente fuera un colangiocarcinoma.
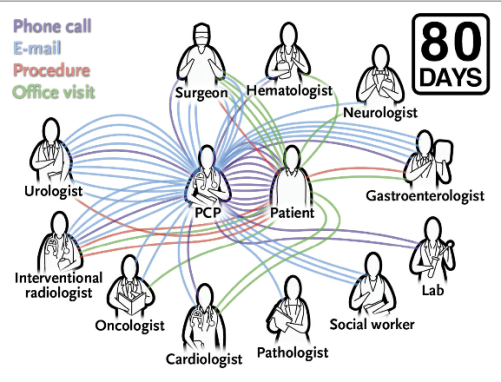
Durante los 80 días que transcurrieron entre el momento en que informé al Sr. K. del resultado de la resonancia magnética y cuando se le resecó el tumor, otros 11 médicos se vieron envueltos en su atención, y él se sometió a 5 procedimientos y 11 visitas (ninguna de ellas conmigo). A medida que aumentaba la complejidad de su atención, las tareas involucradas en la coordinación se multiplican. Mantuve una lista actualizada y, al final, creé una especie de «moviola” o de “repetición instantánea” de la atención del Sr. K. (ver diagrama Ambulatory Care Coordination for One Patient o Coordinación ambulatoria para un paciente; Ver también la animación, disponible con el texto completo de este artículo en NEJM.org).
En total, me comuniqué con los otros médicos 40 veces (32 e-mails y 8 llamadas telefónicas) y con el Sr. K. o su esposa 12 veces. Al menos hubo una comunicación en 26 de los 80 días, y en el día de mayor actividad (día 32), hubo 6 comunicaciones.
Esta repetición instantánea ofrece una crónica de la coordinación que se requirió para garantizar que la atención ambulatoria del señor K. se produjera de forma segura y eficaz. La coordinación de la asistencia es ahora una alta prioridad en la atención de la salud y es la columna vertebral de nuevos modelos de atención, tales como las accountable care organizations u «organizaciones responsables de la atención», que tienen como objetivo mejorar la calidad y reducir los costes;»>Pero sigue siendo un concepto abstracto para muchas personas que no están en la primera línea de la atención clínica, así como para algunas de las que si están en primera línea pero que no tienen (o no quieren tener) la visión de campo que tiene el quarterback.
Reproduciendo los aspectos más destacados, podemos aprender algunas lecciones importantes sobre la coordinación de la atención.
La primera es que la coordinación de atención no es sólo una propuesta de valor (mayor calidad, menores costos) sino una cuestión de seguridad del paciente. Los pacientes pueden resultar dañados cuando las numerosas partes móviles de su cuidado/atención no están sincronizadas (1). Les debemos el coordinar mejor la atención que les prestamos y así poder prevenir este tipo de error médico.
Por ejemplo, el día 32 de la atención del Sr. K., un viernes, me di cuenta de algunas nuevas alteraciones electrolíticas en las pruebas de laboratorio realizadas antes de un procedimiento de radiología intervencionista. Primero llamé al cardiólogo que había visto al señor K. a principios de esta semana, después de que me enteré por la historia clínica electrónica (EMR) que él le había prescrito un nuevo antihipertensivo. Entonces llamé al Sr. K. para que se hiciera nuevos análisis para volver a comprobar sus electrolitos. Los análisis se tenían que hacer en un laboratorio externo, porque ya era fin de semana (esto me costó dos llamadas al laboratorio – una para la cita y otra para los resultados). El domingo, cambie los medicamentos del Sr. K. y el lunes pedí a la enfermera intervencionista de radiología que volviera a comprobar los datos del laboratorio de nuevo antes del procedimiento (dos llamadas más). En el día 36, lo hizo, y los electrolitos se habían normalizado.
Continua
La prescripcion por principio activo disminuye el cumplimiento
En un claro ejemplo de crear un problema clínico para solucionar otro financiero, el gobierno español y su ministerio de sanidad abrieron en 2011 la espita al cambio repetido y aleatorio de la forma y color de las pastillas que tomaban los pacientes crónicos del Sistema Nacional de Salud.
Los responsables políticos y técnicos tanto nacionales como autonómicos, así como líderes de opinión minimizaron los potenciales problemas de seguridad y cumplimiento en aras de un ahorro que mantuviera la sostenibilidad del sistema. Las pocas voces discordantes fueron ignoradas y se ridiculizo con anécdotas tabernarias, ideas tan importantes como el liderazgo clínico o la libertad de prescripción.
Los medicamentos genéricos deber ser intercambiables desde el punto de vista terapéutico, pero no están obligados a presentar un apariencia similar que la de sus homólogos de marca. Esto hace que los pacientes puedan recibir dentro del tiempo que conlleva un tratamiento crónico, varias pastillas con apariencia distinta pero el mismo principio activo. En algunos países como España estos cambios se fomentan, incluso por ley.
Sin embargo la evidencia es testaruda y hoy mismo se publica en la revista Annals of Internal Medicine un articulo titulado Burden of Changes in Pill Appearance for Patients Receiving Generic Cardiovascular Medications After Myocardial Infarction: Cohort and Nested Case–Control Studies que concluye que la variación en la apariencia de los medicamentos genéricos se asocia con un deficiente e irregular uso de medicamentos esenciales para pacientes que ha sufrido un Infarto de miocardio.
Estudios anteriores han mostrado que estos cambios pueden ser perjudiciales y comprometer gravemente el cumplimiento terapéutico. Lo que se hace en este estudio es confrontar esta hipótesis mediante un estudio de casos y controles anidados en una cohorte de pacientes que recibían tratamiento (esencial y refrendado por la evidencia) tras un infarto de miocardio.
En resumen lo que hicieron fue recoger de los registros de una base de datos privada de investigación, una cohorte de pacientes que tras estar ingresados por infarto de miocardio iniciaron el tratamiento habitual con betabloqueantes, IECAs o Ara2 y estatinas con medicamentos genéricos. De esta cohorte de pacientes se vincularon datos de una base de datos (FDB MedKnowledge) que recogía información sobre la dosis, color,forma y formulación de los medicamentos (cápsulas, tabletas, o suspensión). Los miembros de la cohorte que interrumpieron el tratamiento con cada medicamento se consideraron casos, mientras que controles eran los pacientes de la cohorte que siguieron su tratamiento sin interrupciones. Gracias a los registros de renovación de las prescripciones se pudo evaluar se producían cambios de formatos en los medicamentos de la misma clase terapéutica, y si se interrumpió el tratamiento.
Los resultados se muestran en la figura y lo que nos dicen es que el cambio (discordance) en el color y la forma de los medicamentos se asocia con una falta significativa de persistencia en el uso de estos medicamentos, La odds de que un paciente se convirtiera en no cumplidor aumentaba un 34% después de un cambio de color de su medicamento y un 66% después de un cambio en la forma (odds ratio 1,34 y 1.66 respectivamente). Un cambio de medicamentos en forma o color ocurrió antes de 1 de cada 14 episodios de incumplimiento.
¡En fin Pilarin! que parece que no estábamos tan descaminados en nuestra razones para oponernos a ese desgraciado Real Decreto.