Categoría: informatica en medicina
Si yo no gestiono, ¿por qué tu me haces la historia clínica?
En un restaurante americano de Madrid reza este cartel, versión cool y yanqui, del aquí no se fía que escrito en generosas tracas y garrotes adornan lo humeantes bares españoles (esos que tanto le gustan a Vicente Baos).
Y no sé por qué será, que me he acordado de Ana y Patricia y de todos los gestores sanitarios que en el mundo han sido y su manía en diseñarnos y confeccionarnos los instrumentos de nuestro trabajo. Lo del AP-Madrid (des) gracias a Asun Rosado me tiene obsesionado y eso que todavía no lo han puesto en mi área
¿Habrá alguna forma de pararlo? ¿pasaremos a formar parte del grueso grupo de autonomías con historias clínicas electrónicas infumables? ¿ nos acercamos a la estulticia digital bajo el lema vivan las caenas 2.0 ?
Como bien dice Bonis no se trata de una confrontación entre programas antiguos y nuevos (el OMI-AP ya está bastante viejecillo y obsoleto), ni siquiera entre programas centralizados o no, tampoco de confidencialidad de los datos en un sistema (sanitario) muy poco confidencial sin necesidad de recurrir a la informática. Tampoco se trata de que primaria no quiera compartir datos con especializada (curioso argumento relacionado con el rechazo al Osabideyazo que escuche en un reciente congreso )
Se trata de que no puede realizarse un instrumento clínico tan importante, sin que participen en él y de forma protagonista los clínicos, sin que estos prioricen las funciones y propiedades, sin que se tenga en cuenta su opinión, sin probarlo de forma eficaz, desde abajo a arriba y no al revés. Se trata de que no se puede diseñar sistemas cerrados y sin posibilidad de rápida y fácil actualización antes lo más que previsibles problemas. Se trata de que no se puede obligar a un médico a utilizar una herramienta o tecnología ineficiente, que le hacen perder tiempo o que interfiere con una adecuada atención sanitaria.
Se trata en definitiva de zapatero ¡oh no! a tus zapatos con sencillez, sentido común y falta de arrogancia
El que paga mandará, pero si el que lo debe usar, no lo usa, paga, paga que te arruinarás
«equilibrar el balanceador»
Google Groups
Afectados por la aplicación AP Madrid
optimismo 2.0
 Trabajar con un grupo tan homogéneo y a la vez diverso como los pediatras de atención primaria es siempre un placer. Son gente animosa, optimista y entusiasta que han conseguido abrirse un hueco en situaciones difíciles y en ambientes adversos originados incluso dentro de su propio colectivo.
Trabajar con un grupo tan homogéneo y a la vez diverso como los pediatras de atención primaria es siempre un placer. Son gente animosa, optimista y entusiasta que han conseguido abrirse un hueco en situaciones difíciles y en ambientes adversos originados incluso dentro de su propio colectivo.
Desde hace tres años y con el incasable Manolo Merino, participamos en las jornadas anuales de la AEPAP con un taller sobre la web 2.0 y pediatría. Dadas las características de la especialidad, el entorno donde trabajan y la juventud de su clientela cualquier herramienta que mejore la comunicación les viene que ni pintada y la web 2.0 parece que esta diseñada especialmente para ellos.
Con toda seguridad, el éxito de estos talleres tenga que ver con estas cosas más que con la capacidad de los docentes. Los pediatras aprenden todas las novedades de la web 2.0 con autentica pasión. No les hace falta sentirse innovadores, neofrikis o discutir si existe la web 2.0 o no. Simplemente aprovechan las nuevas aplicaciones y herramientas para ampliar su formación, dar una buena asistencia a sus pacientes y mejorar el estado de salud de la población que tienen asignada.
Así que gracias a los pediatras-alumnos y este es el material que utilizamos por si a alguien le viene bien
La verdad sobre TRIP
Con la nueva versión de Tripdatabase se ha cambiado el subtitulo de manera afortunada, en mi opinión . Del Turning Reserch Into Practice que conformaba el nombre de TRIP, al más apropiado Clinical Search Engine, ya que si algo es TRIP es una herramienta de búsqueda para clínicos, diseñada de tal forma que permita a los profesionales sanitarios identificar rápidamente las pruebas o evidencias de mejor calidad para la toma de decisiones en la práctica clínica.
 La versión española, llamada Excelencia clínica, ¡cielos! ¡qué horror de nombre! Aunque se autocalifica como un metabuscador, no lo es. En esto de Internet, las definiciones y nomenclaturas son variables y cambiantes, pero lo que de forma generalizada se entiende como metabuscadores (o también multi-buscadores) son aquellos motores de búsqueda que, no teniendo una base de datos propia, buscan la información utilizando otros motores de búsqueda e incluso índices, combinando los resultados de la búsqueda en esos buscadores. Como ejemplos de multi-buscadores en medicina podemos destacar el metabuscador de Science Roll o el viejo OmniMedicalSearch.
La versión española, llamada Excelencia clínica, ¡cielos! ¡qué horror de nombre! Aunque se autocalifica como un metabuscador, no lo es. En esto de Internet, las definiciones y nomenclaturas son variables y cambiantes, pero lo que de forma generalizada se entiende como metabuscadores (o también multi-buscadores) son aquellos motores de búsqueda que, no teniendo una base de datos propia, buscan la información utilizando otros motores de búsqueda e incluso índices, combinando los resultados de la búsqueda en esos buscadores. Como ejemplos de multi-buscadores en medicina podemos destacar el metabuscador de Science Roll o el viejo OmniMedicalSearch.
Por el contrario, un buscador federado, en el que se encuadra más propiamente TRIP, es un motor de búsqueda que proporciona, acceso, a través de una sola página, a toda una serie de recursos electrónicos que previamente han sido integrados en ella. Permite buscar en recursos presentes en internet y, por tanto, localizables con buscadores tradicionales, pero también documentos localizados en bases de datos, portales, catálogos, repositorios y otros recursos.
Un ejemplo general es el buscador 060, iniciativa del gobierno de España encaminada a facilitar al ciudadano la localización de la información publicada en el conjunto de los portales y sedes web de la administración. Los usuarios que utilizan este servicio obtienen una respuesta no solo del organismo al que están consultando, la web de un ministerio concreto, por ejemplo, sino también del resto de las administraciones afiliadas.
En medicina, el mejor ejemplo es TRIP que se inició hace doce años como respuesta a la necesidad de facilitar y acelerar la búsqueda de información médica basada en la evidencia dispersa por varios sitios web.
Refworks 2.0
 RefWorks-COS, una nueva filial de ProQuest, anuncia una nueva versión de RefWorks Se trata de una nueva inteface de usuario del conocido gestor on-line de referencias bibliográficas RefWorks más intuitiva y fácil que aprovecha propiedades y diseño de la web 2.0. El anuncio habla de un lanzamiento inmediato para principios de 2010, aunque se mantendrá la vieja interfaz durante un tiempo (seis meses), `para permitir a s usuarios y administradores tiempo suficiente para adaptarse a la nueva interfaz. Más información se puede encontrar aquí y algunas preguntas más frecuentes aquí.
RefWorks-COS, una nueva filial de ProQuest, anuncia una nueva versión de RefWorks Se trata de una nueva inteface de usuario del conocido gestor on-line de referencias bibliográficas RefWorks más intuitiva y fácil que aprovecha propiedades y diseño de la web 2.0. El anuncio habla de un lanzamiento inmediato para principios de 2010, aunque se mantendrá la vieja interfaz durante un tiempo (seis meses), `para permitir a s usuarios y administradores tiempo suficiente para adaptarse a la nueva interfaz. Más información se puede encontrar aquí y algunas preguntas más frecuentes aquí.
by Pablo Astorga
Acceso a la evidencia pre-evaluada
Traducción de Acccessing pre-appraised evidence: fine-tuning the 5S model into a 6S model . ACP Journal Club 2009: 151(3):2-3 o en Evid Based Nurs 2009; 12:99-101
Acceso a la evidencia pre-evaluada: ajuste de un modelo 5S a uno 6S
Alba DiCenso, RN, PhD, Liz Bayley, La MLS, R Brian Haynes, MD, PhD.
Universidad de McMaster, Hamilton, Ontario, Canadá
La aplicación de evidencias o pruebas de alta calidad para la toma de decisiones clínicas requiere conocer, cómo acceder a dichas pruebas. En años anteriores, esto significaba saber “el cómo” de la búsqueda de la literatura y la aplicación de habilidades de evaluación crítica para poder separar los estudios clínicos de mayor calidad de los que tenían menos. Durante la última década, se han creado muchos recursos prácticos que facilitan el acceso a la investigación de alta calidad. Llamamos a estos recursos «pre-evaluados» (pre-appraised en el original) porque conllevan un proceso de filtrado previo. El objetivo de este filtro es incluir sólo aquellos estudios que son de mayor calidad. Además, también se caracterizan por actualizarse periódicamente de tal forma que, la evidencia a la que accedamos esté siempre actualizada.
Para facilitar el uso de muchos de los recursos pre-evaluados, Haynes propuso un modelo de»4S»; luego se ha refinado en un modelo de «5S» 1. El modelo “5S” comienza, en la base, con estudios originales individuales; a partir de estos se construyen los documentos de síntesis —revisiones sistemáticas, como las revisiones Cochrane—, sinopsis —descripción sucinta de algunos estudios individuales o revisiones sistemáticas, como las encontradas en las revistas secundarias basadas en la evidencia—, sumarios que integran las mejores evidencias disponibles de las capas inferiores para desarrollar guías de práctica clínica o documentos que abarcan una amplia gama de pruebas o evidencias —por ejemplo, Clinical Evidence, National Guidelines Clearinghouse—), y en la cima del modelo, sistemas, en los que las características individuales del paciente se ligan automáticamente a la mejor y más actualizada evidencia que coincida con las circunstancias específicas del paciente y del médico, y que le proporciona a este los aspectos clave de la gestión del caso —por ejemplo, sistemas informatizados de apoyo a la toma de decisiones2—.
Cuando describimos el modelo de las 5S a colegas de nuestro país y del extranjero, algunos se preguntaron si una sinopsis de un único estudio y un resumen de una revisión sistemática son equivalentes; según indica la aparición unitaria en el modelo de las 5S. En la jerarquía de la evidencia, una revisión sistemática nos brinda mejor evidencia que un solo estudio, por lo que hemos agregado una capa al modelo para distinguir los dos tipos de sinopsis.
El Modelo 6S
En el modelo de 6S (Figura), ahora tenemos sinopsis de los estudios en la segunda capa, desde la base y la sinopsis de síntesis en la cuarta capa, lo cual describe el modelo con mayor precisión y rigor.
Al utilizar este modelo para orientar la toma de decisiones clínicas, se debe comenzar la búsqueda en el nivel más alto posible del modelo 6S. En una situación ideal, ésta sería la capa de los sistemas: un sistema de información clínica basado en la evidencia que integra y resume todas la evidencias provenientes de la investigación, pertinente e importante sobre un determinado problema clínico, que se actualiza conforme aparezcan nuevas evidencias y que vincula automáticamente (a través de la historia clínica electrónica) las circunstancias específicas del paciente con la información relevante 1 En estos sistemas informatizados de apoyo a la toma de decisiones (SIATDs), los datos detallados de cada paciente se introducen en un programa de ordenador y se parean con programas o algoritmos de una base informatizada de conocimiento médico, lo que resulta es la generación de recomendaciones para los médicos específicas para cada pacientes.3 Por ejemplo, hay SIATDs para el manejo de anticoagulantes orales por enfermeras clínicas de atención primaria en el Reino Unido,4 5 así como para aumentar la vacunación contra la gripe.6 Aunque los sistemas de historia clínica electrónica que incorporan sistemas de ayuda a la toma de decisiones en soporte informático han demostrado, en ensayos aleatorios, que mejoran el proceso, y a veces el resultado3 de la atención, pocos de estos sistemas están disponibles actualmente. Si su historia clínica electrónica incorpora un SIATDs que vincula de forma fiable las características de un paciente con guías de atenciones actuales y basadas en la evidencia, no es necesario ir más allá (hacia abajo) en el modelo.
Si los SIATDs no existen, el siguiente paso es buscar Sumarios. Estos incluyen las vías clínicas o libros de sumarios que integran información basada en pruebas sobre problemas clínicos específicos y se actualizan de forma periódica. Clinical Evidence, Dynamed, y PIER (Información y Recursos para la Educación de la ACP) utilizan un proceso de revisión explícito para encontrar y evaluar la evidencia sobre la gestión de una amplia gama de problemas clínicos. UpToDate también proporciona información basada en la evidencia acerca de los problemas clínicos específicos y se actualiza regularmente, pero el proceso de revisión no se explícita.
Las guías de práctica clínica basadas en la evidencia (GPC) son «recomendaciones desarrolladas sistemáticamente para ayudar a los médicos y pacientes a tomar decisiones sobre la atención sanitaria adecuada en circunstancias clínicas específicas”7; son también ejemplos de documentos que pertenecen al nivel de sumarios. Una GPC debe basarse en las búsquedas amplias y en la evaluación de la literatura (de forma ideal revisiones sistemáticas actuales, si es que existen); cada recomendación debe ir acompañada de los niveles de evidencia. Los usuarios deben considerar actuar únicamente conforme a las recomendaciones basadas en pruebas de alta calidad. GPC de calidad son producidas por numerosas organizaciones, como la Registered Nurses’ Association of Ontario (por ejemplo la guía para promover el control del asma en los niños8), la Asociación Canadiense de Diabetes (por ejemplo, la prevención y control de la diabetes9). El National Guidelines Clearinghouse es una completa fuente de información de libre acceso de la GPC, pero los lectores deben tener en cuenta que no todas las GPC son creadas iguales, es conveniente estar seguro de que la CPG es actual y que las recomendaciones se basan en pruebas (es decir, acompañada por el nivel de evidencia).
dudas en la casa del médico
El número de noviembre de 2009 de la revista Atención Primaria publica un artículo titulado: Análisis de las dudas de los médicos de atención primaria. Este artículo cuyo primer autor es Arturo Louro medico y conocido pionero en la difusión de información médica en Internet, es importante porque añade información y conocimiento sobre el proceso de la toma de decisiones en medicina y de la información que los médicos necesitan y utilizan para que este proceso sea lo más riguroso posible. En concreto el estudio tiene como objetivo, cuantificar y clasificar, lo que ellos llaman dudas, y que otros autores denominan necesidades de información (information needs) a la vez que averiguar cómo se resuelven (en el caso de que se hagan) esas dudas en el ámbito de la atención primaria.
 El proceso de la toma de decisiones de los médicos durante su actividad diaria es un tema en general poco estudiado y peor comprendido, sobre todo en el primer nivel asistencial caracterizado por la amplitud del campo de acción, el predomino de situaciones de gran incertidumbre y el escaso tiempo por paciente disponible. A pesar de lo dicho, el asunto que nos ocupa cuenta con un amplio corpus bibliográfico, desde los trabajos pioneros de Osheroff y Ely o Ebbel pasando por estudios de nuestro propio país y entorn,o como el estudio ENIGMA de Ana I, González.
El proceso de la toma de decisiones de los médicos durante su actividad diaria es un tema en general poco estudiado y peor comprendido, sobre todo en el primer nivel asistencial caracterizado por la amplitud del campo de acción, el predomino de situaciones de gran incertidumbre y el escaso tiempo por paciente disponible. A pesar de lo dicho, el asunto que nos ocupa cuenta con un amplio corpus bibliográfico, desde los trabajos pioneros de Osheroff y Ely o Ebbel pasando por estudios de nuestro propio país y entorn,o como el estudio ENIGMA de Ana I, González.
Aunque muy variables en su ejecución y metodología hasta el punto de que un intento de meta-análisis por Dawes no pudo emparejarlos, todos ellos obtienen resultados y conclusiones sobre el número y tipología de las dudas o preguntas que se suceden durante la consulta, el porcentaje de preguntas que se quedan sin contestar y las fuentes de información utilizadas para resolverlas. Los lectores interesados pueden consultar la revisión sistemática citada y una revisión amplia de la literatura de Davies.
En el estudio de Louro sorprende el escaso número de preguntas por paciente (reproduce las cifras del estudio español previo) que está muy alejado de los resultados que ofrecen otros estudios extranjeros. Mientras que los españoles encuentran 1,7 preguntas cada diez pacientes, fuera de nuestras fronteras el número de preguntas por paciente osciló entre dos preguntas por cada tres pacientes, a tres preguntas por cada diez pacientes.
También sorprende la “realización de interconsulta” como fuente de información o método de resolver las dudas, Esta “fuente” no aparece en otros estudios similares, al menos que la consideremos como una sofisticada y peculiar manera «a la española» de lo que en otros estudios se recoge como consulta con colegas y/ o especialistas.
Otros resultados también sorprenden, si bien y en este caso no es por discordancia con resultados previos. El uso de recursos en internet para la resolución de dudas fue poco utilizado, entre otras cosas porque pocos médicos no disponían de ordenador e Internet en la consulta. La temática más frecuente de las preguntas era la farmacología y la fuente de información más utilizada el vademécum.
Como en otros estudios los autores concluyen que el desarrollo de sistemas de ayuda en consulta podría reducir el alto porcentaje de dudas y que estos estudios permiten conocer mejor las necesidades de información y por tanto diseñar sistemas adecuados para la práctica asistencial. No es casualidad que muchos de los autores de estos artículos estén implicados en la creación y mantenimiento de fuentes de información para médicos como es el caso de Esential Evidence Plus o Fisterra. El legítimo interés de conocer la utilidad actual de estas fuentes y la necesidad de encontrar ideas e información para futuros desarrollos es lo que le da un valor añadido y de aplicación práctica a estas investigaciones.
Sin embargo, todavía no se han recogido dos conclusiones muy importantes que saltan a la vista, según mi opinión.

La necesidad de una amplia, exhaustiva, veraz e independiente fuente de información sobre medicamentos que sea a la vez rápida, fácil de utilizar y este integrada en la historia clínica electrónica. El ministerio tuvo el mandato por la ley de hacer algo (y los dineros) pero perdió la oportunidad y cumplió el expediente con una traducción del British National Formulary (BNF) que no se ha actualizado.
Otra idea evidente es la necesidad de que Internet se conforme como la herramienta de información por antonomasia. Como ya se ha señalado en estudios informales, algunas autonomías impiden el acceso a internet desde las consultas y otras ponen absurdas restricciones. De nada sirve pavonearse del impacto de las nuevas tecnologías en la sanidad, sino se promueve el uso de Internet en las consultas para una de las funciones más importantes de la red: la búsqueda y hallazgo de información.
La toma de decisiones en medicina es un proceso complejo, uno de cuyos elementos esenciales es la información utilizada. La triada clásica de datos, información y conocimiento es necesaria para una correcta toma de decisiones en la práctica clínica. Aunque no se ha probado (más bien lo contrario) se intuye que una adecuada gestión de la información debe mejorar los resultados en salud de la población a la que atendemos. Se asume que la información que subyace a esta actividad intelectual moldeará todo el proceso, de forma que una información mala ocasionará casi siempre decisiones inadecuadas y, una de buena calidad, será condición necesaria, aunque no suficiente, para una decisión correcta. Para que se desarrolle un sistema ágil y eficiente de respuesta a las preguntas se necesite más investigación pero también promover el acceso a a las fuentes documentales actuales y que estás de acuerdo a la retroalimentación proporcionada por sus usuarios evolucionen y se modifiquen de acuerdo las necesidades de información de los médicos asistenciales.
la vida no sigue igual.. al menos en el campo de la información médica
Será mejor que comiencen a nadar o se hundirán como piedras
Porque los tiempos están cambiando
En informática e Internet todo cambia y en general para bien (excepto el OMI-AP que ni cambia, ni es para bien). A punto de cambiar aunque no acaba de rematar Tripdatabase y nos deja con la novedad en el aire. Como nos habia avisado nuestra intrépida bibliotecaria de cabecera, cambia la interfaz de la Cochrane Library Plus con mucho mejor aspecto y de uso más intuitivo y funcional. También desde otro blog de biblioteca médica nos alertan del cambio y rediseño de la interfaz de PubMed que conlleva una apariencia más light y moderna y agrupa características para facilitar las cosas a usuarios que en los últimos tiempos andábamos algo confundidos con tantos añadidos.
Desaparecen las pestañas, pero se mantienen los filtros con la posibilidad de gestionarlos de forma particular previo registro, incluso la posibilidad de crearse uno nuevo, con lo cual podemos para aprovechar las sugerencias del artículo que esta semana se publica en el BMJ donde se valida un filtro de especialidad (en ese caso Nefrología) para localizar artículos relacionados con esta disciplina. Con la metodología que ofrece este artículo y la propiedad de crear nuevos filtros se pueden hacer tantos como la necesidad y la imaginación permita.
Gracias a las ganas de cambio de muchos desarrolladores y las facilidades que da la NLM para utilizar MEDLINE, se pueden encontrar la más diversas aplicaciones con variopintas funcionalidades como Liger Cat que tras una búsqueda por tema o por revista permite disponer de gráficos como este:
 Los términos que aparecen están organizados en una «nube de etiquetas,» una forma visual de representar a la ocurrencia de descriptores MeSH. Las palbras calve más frecuentes aparecen más grandes que las menos frecuentes. En la página de Liger Cat y tras la aparición de esta nube si se hace clic en cualquiera de los descriptores MeSH se realiza una consulta a PubMed obteniendo artículos resultado de esta nueva consulta.
Los términos que aparecen están organizados en una «nube de etiquetas,» una forma visual de representar a la ocurrencia de descriptores MeSH. Las palbras calve más frecuentes aparecen más grandes que las menos frecuentes. En la página de Liger Cat y tras la aparición de esta nube si se hace clic en cualquiera de los descriptores MeSH se realiza una consulta a PubMed obteniendo artículos resultado de esta nueva consulta.
Las tres caras de un pezón o telemedicina móvil
Gracias a los teléfonos móviles mucha gente dispone de una cámara (de fotos y video) de una calidad razonable de forma permanente en su bolsillo. No es raro ver pacientes avispados que aprovechan el hecho de tener una cámara, para captar lesiones que luego muestran o envían a sus médicos. Esta particular telemedicina es especialmente útil en problemas que solo se presentan en episodios de corta duración y de forma dinámica. Es ya habitual, por ejemplo, que los urólogos les pidan a sus pacientes con enfermedad de Peyronie fotografías del pene en situaciones que, como es obvio, son difíciles de conseguir en la consulta. También son habituales, aparte de la dermatología, en otras especialidades, como es, por ejemplo, el caso de exantemas transitorios propios de enfermedades reumatológicas como la enfermedad de Still.
Fotos más mundanas y menos científicas se toman en los centros sanitarios con los móviles a pesar de la estúpida prohibición de utilizarlos. La sala de neonatos se llena de alborozados padres y familiares, más pendientes de sacar una foto de su retoño que de almacenar en su mente ese maravilloso momento. Ocasiones menos alegres también son objeto de fotografías “telefónicas”, como narra este médico ingles cuando, con cierta sorpresa, pilló a los familiares de un paciente haciéndole fotos, momentos después de que falleciera.
En el BMJ de esta semana se ofrece un buen ejemplo de esa telemedicina móvil, con el título de An underdiagnosed cause of nipple pain presented on a camera phone se muestra una poco frecuente afección cuyo diagnóstico se vio facilitado cuando la paciente aporto las fotos que se pueden ver a continuación realizadas con su teléfono móvil.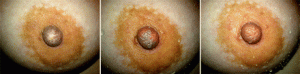
En la primera aparece un pezón pálido que a continuación se tornaba de color azul acompañado de un dolor urente (no se fotografió), en la segunda foto muestra una fase donde el pezón aparece rojo y que se manifestaba con adormecimiento y disminución del dolor. La tercera foto correspondía con un momento de normalidad de la zona. Estos cambios de color y estos síntomas eran típicos de un episodio de fenómeno de Raynaud en este caso localizado en el pezón, y así se diagnosticó por sus ginecólogos tras la observación de las fotos y una anamnesis adecuada.
nueve cojoaplicaciones informáticas
Las nueve cojoaplicaciones* informáticas de telemedicina que revolucionaran la asistencia sanitaria
Según Ryan Winter los médicos volvemos a las casas, de donde nunca nos habriamos haber ido gracias a la tecnologías y especialmente a estas nueve aplicaciones informáticas. Como señala el autor estas aplicaciones no solo tienen utilidad en zonas alejadas, también sirven para reducir los tiempos de espera y estancias hospitalarias, y en definitiva para utilizar una medicina puntera en cualquier lugar y con poco dinero
1. Skype
2. Skype attendant ( alguien te ayuda via skype)
3. Webcam MD (exploración a distancia con linternita y cámara )
4. Robots
5. eTime’s home endoscope (endoscopio casero con visualización a distancia)
6. Telepresencia ( teleconferencia sin necesidad de grandes infraestructuras**)
7. Teleconferencia desde tu ordenador y utilizando diferentes fuentes de video***)
9. Electrocardiograma distacia con Bluettoth
y más cosas que nos depara el futuro
*cojoaplicaciones = castiza traducción de Killer Apps
*si no eres cliente de telefónica
** no se puede utilizar si eres cliente de cualquier proveedor Internet de España