Categoría: Dermatología
Mira el pajarito

Esta imagen no corresponde a ningún paciente. Se obtuvo en Internet y el objetivo de la protagonista no parecía ser mostrarnos su problema dermatológico.
Las imágenes médicas y en concreto la fotografías se ha utilizado desde siempre en la docencia y practica de la medicina, si bien su producción estaba casi siempre reservadas a centros hospitalarios y/o académicos. La aparición de las fotografía digital y de la presencia de cámaras en los teléfonos móviles hace que prácticamente cualquier médico, en cualquier lugar y a cualquier hora se pueda convertir en generador de imágenes médicas.
Sin embargo frente a las ventajas indudables de esta situación, aparecen también algunos problemas no despreciables por su potencial generador de conflictos.
En un breve reportaje publicado en la revista Medical Journal of Australia titulado con el expresivo título de “Click first, care second” photography, se exponen estos problemas, se informa de las práctica habitual en los hospitales australianos y se apuntan probables soluciones. Los posibles inconvenientes vienen derivados de un mal uso del obligado consentimiento del paciente, los derechos de propiedad de la imagen, identificación del paciente y la confidencialidad de los datos, que se acentúan con la facilidad de obtener las fotografías.
Además aparecen nuevos conflictos dada la capacidad de conexión y almacenamiento de los nuevos teléfonos móviles o Smartphones y el uso “inteligente” y recreativo que se le da este tipo de aparatos.
Mientras que no se dicten normas y códigos de conducta institucional o profesional conviene ser cauto, ahora es mucho más fácil hacer fotografías en la misma consulta, pero también es mucho más fácil meterse en un lío.
Pd Gracias a Raquel por proporcionarme el artículo desde Australia y a Jordi Soler por enseñarme a fotografiar
Recuerdo de Marbella
El contacto con una medusa se caracteriza por la aparición brusca de un dolor urente seguido por lesiones inflamatorias agudas, en forma de eritema, edema, o vesículas . Estas lesiones son debidas al efecto tóxico directo del fluido contenido e inyectado a partir de los filamentos de medusas.
En ocasiones la “picadura” de medusa puede provocar lesiones cutáneas retardadas y/o persistentes.
La reacción cutánea retardada a las medusas representa una entidad clínica donde las lesiones eccematosas se desarrollan de días a meses después de después del contacto con el invertebrado. También hay que tener en cuenta las reacciones de hipersensibilidad que pueden ser graves o incluso mortales
Esta paciente acudió a consulta unos días después de «picarle» una medusa, por una reacción cutánea en el brazo. Mientras se bañaba noto un dolor, como ardor “intenso” que remitió tras cuidados locales y un analgésico suministrado en la misma playa. En la piel le quedo una lesión eritematosa con una morfología característica que lejos de remitir fue evolucionando a la imagen que se ve la foto y que consite en una placa eritematosa algo sobrelevada de la piel circundante con superficie lisa y tacto aterciopelada y algo pruriginosa que reproduce el contorno de la medusa que le picó.
La revista Actas Dermo-Sifiliográficas ha publicado recientemente un caso que bajo el gráfico nombre de Medusa, ¿picadura o tatuaje? recoge un caso similar.
nosolohongos
 Efectivamente no todas las afecciones de la lengua son producidas por hongos y sobre todo a cada cosa que se vea no hay que darle el mycostatin de marras.
Efectivamente no todas las afecciones de la lengua son producidas por hongos y sobre todo a cada cosa que se vea no hay que darle el mycostatin de marras.
Este caso de mi consulta sirve para dar base a estas afirmaciones y para revisar la glositis migratoria benigna, afección de la lengua que se caracteriza por áreas bien delimitadas de perdida de las papilas de la superficie lingual, dando a la lengua un aspecto irregular, geográfico, como un mapa por lo que también se la conoce como lengua geográfica o geographic tongue en inglés.
Es una condición benigna, que afecta hasta un 3% de la población, de forma preferente en adultos y mujeres. Es de etiología desconocida aunque se la ha asociado a varios factores como dermatitis atópica, decifit vitaminico ( vitamina B), situaciones de stress, psoriasis y lengua fisurada.
La manifestación clásica es una zona de eritema, con atrofia de las papilas filiformes de la lengua, rodeado por un borde serpiginoso blanco hiperqueratósico. Se localiza en la lengua, aunque otros sitios de la mucosa oral puede verse afectada – lengua geográfica ectopica-.
Aparece de forma intermitente con resoluciones espontaneas y aparición de nuevas lesiones en lugares diferentes de la lengua con periodos libres de la afectación, si bien puede ser persistentes.
Aparte del aspecto, no suele dar síntomas si acaso una sensibilidad especial a comidas picantes o calientes.
No tiene tratamiento y en este caso uno se debe limitar a tranquilizar a la paciente con buena información y por supuesto no realizar pruebas innecesarias o recetar antifungicos que no sirven para nada.
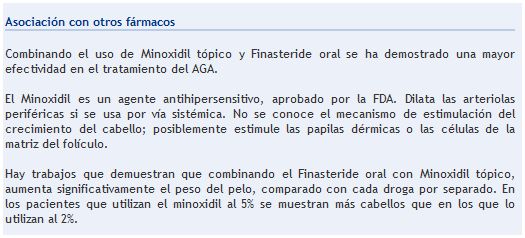
Manejo de queloides y cicatrices hipertróficas
El año pasado la revista American Family Physician una revisión clínica titulada Manejo de queloides y cicatrices hipertróficas por Gregory Juckett y Holly Hartman-Adams que comienza así:
Los queloides y las cicatrices hipertróficas representan una respuesta de curación exuberante que plantea un desafío para los médicos. Los pacientes con alto riesgo de queloides suelen ser menores de 30 años y tienen la piel más oscura. La piel del esternón, hombros y miembros superiores, los lóbulos de las orejas y mejillas son más susceptibles a desarrollar queloides y cicatrices hipertróficas. El traumatismo de alto riesgo incluye quemaduras, perforación de la oreja, y cualquier factor que prolonga la cicatrización de heridas. La formación de queloides a menudo se puede prevenir si se trata inmediatamente con láminas de elastómero de silicona, cinta adhesiva para reducir la tensión de la piel, o inyecciones de corticosteroides.
 Una vez establecido, sin embargo, los queloides son difíciles de tratar, con una alta tasa de recurrencia, independientemente de la terapia. La evidencia apoya láminas de silicona, vendajes de presión, e inyecciones de corticosteroides como tratamiento de primera línea. La crioterapia puede ser útil, pero debe reservarse para lesiones más pequeñas. La extirpación quirúrgica de los queloides plantea un riesgo de alta recurrencia excepto los combinados con una o varias de estas terapias estándar. Las opciones alternativas para las cicatrices postquirúrgicas refractarias incluyen láser de colorante pulsado, radiación y, posiblemente, la crema de imiquimod. El verapamilo intralesional, fluorouracilo, la bleomicina, e inyecciones de interferón alfa- 2b parecen ser beneficiosos para el tratamiento de queloides establecidos. A pesar de la popularidad de cremas a base de hierbas de venta libre, la evidencia de su uso es mixta, y hay poca evidencia de que la vitamina E es útil.
Una vez establecido, sin embargo, los queloides son difíciles de tratar, con una alta tasa de recurrencia, independientemente de la terapia. La evidencia apoya láminas de silicona, vendajes de presión, e inyecciones de corticosteroides como tratamiento de primera línea. La crioterapia puede ser útil, pero debe reservarse para lesiones más pequeñas. La extirpación quirúrgica de los queloides plantea un riesgo de alta recurrencia excepto los combinados con una o varias de estas terapias estándar. Las opciones alternativas para las cicatrices postquirúrgicas refractarias incluyen láser de colorante pulsado, radiación y, posiblemente, la crema de imiquimod. El verapamilo intralesional, fluorouracilo, la bleomicina, e inyecciones de interferón alfa- 2b parecen ser beneficiosos para el tratamiento de queloides establecidos. A pesar de la popularidad de cremas a base de hierbas de venta libre, la evidencia de su uso es mixta, y hay poca evidencia de que la vitamina E es útil.
Manejo de queloides y cicatrices hipertóficas. Gregory Juckett y Holly Hartman-Adams.American Family Physician 80(3):253-260
Sinopsis editada por Dr Stephen Wilkinson, Melbourne, Australia. Colocado en Global Family Doctor Septiembre 2010. Traducido por Dr. César Brandt Toro, CEO WONCA-Iberoamericana-CIMF.
medicina artesanal
La práctica de la medicina se nutre de muchas tareas controvertidas. No es que consideremos que la medicina deba ser una ciencia exacta, ni siquiera una ciencia. Que lo de cada maestrillo tiene su librillo, sea el pan nuestro de cada día es casi una anécdota comparado con lo que sucede en bajo el escudo del llamado arte de la medicina cuando se ponen a prescribir medicamentos. Lo de las indicaciones aprobadas en la ficha técnica de los medicamentos esta tan lejano de los médicos prescriptores, como el Atleti del primer puesto en la liga. Pero si solo fuera eso, nos daríamos con un canto en los dientes. Lo peor es cuando encontramos costumbres terapéuticas en franca contradicción con lo indicado técnica y legalmente.
Pongamos por ejemplo las afecciones del piel por ser los dermatólogos especialmente cocinicas. Si se repasa las actualizaciones, monografías, libros y artículos nacionales y extranjeros sobre el tratamiento de la alopecia areata encuentra de forma constante y repetida (a veces sospechosamente repetida ) la recomendación de tratar este problema con corticoides intralesionales (entre otras opciones ).
Prácticamente todos recomienda el uso de acetónido de triamcinolona como corticoide de elección para la inyección intradérmica. En España el único medicamento que tiene triamcinolona en esta forma galénica es el famoso Trigon depot. Pues bien, si uno va a la ficha técnica del producto encuentra:
Lo cual sorprende, pero ellos erre que erre e incluso se atreven a filmarlo. Otro ejemplo siguiendo con la piel y con la alopecia. La S ociedad de ME dice:
y la ficha técnica dice:

por si no teniamos bastante con la ceja
Tras Dr. que quiero dejar de fumar, que se me cae el pelo, no se me levanta, y ahora que me voy antes de tiempo. La pregunta de la temporada en las consultas de atención primaria, va a ser (aparte de Dr. ¿ No tendré la LGE –La Gripe Esa-)
¡Tachin,, Tachin! Doctor, que no me crecen las pestañas
LATISSE ® solución (Bimatoprost- con receta-) para el tratamiento hipotricosis pestañil. Se utiliza para fomentar el crecimiento de las pestañas, haciéndolas más largas, espesas y oscuras. Por si teines tentación de recetarlo puees leer antes el comentario de Boing Boing
tengo la camisa negra
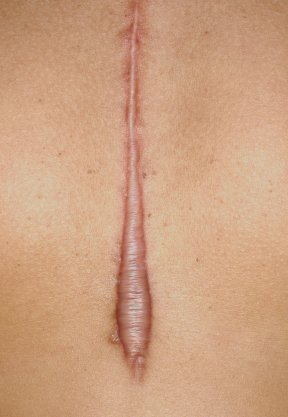
Dr , tengo el dedo negro
¡A ver! quítese el zapato y los calcetines,
¡uhmmm! ¿desde cuándo lo tiene? ¿se ha dado algún golpe?, porque esto Antonino podría ser un hematoma
No Doctor, no creo porque me hubiera dado cuenta…… además estoy un poco preocupado porque ya sabe Ud que lo mal que lo paso mi madre con el pie, que le decían que no era nada y luego resulto ser una cosa mala de la piel y como falleció llena de dolores
Bueno no todo tiene porque «ser malo»
En resumen Ud. se ha percatado que lo tiene desde hace una semana y no recuerda haber dado ningún golpe, ni le duele ¿ de acuerdo?
Si doctor, bueno a lo mejor hace unas dos semanas que estuve partiendo leña en la parcela, me di algún golpe sin querer….
Bien le voy a coger un trocito de la uña y de lo que hay debajo…………. Luego le ponemos un poquito de suero y mojamos  estas tiras. ¡Mire Antonino!, la tira que mojamos con el suero que bañaba su trocito de uña esta verde, eso quiere decir que probablemente tenga sangre mientras que la otras que esta con suero solo se ve amarilla. Con esto tenemos más seguridad en que lo suyo no es nada malo y que se le quitara con el tiempo, de todas forma si no desaparece tras un tiempo prudencial se vien por aquí y lo miramos otra vez.
estas tiras. ¡Mire Antonino!, la tira que mojamos con el suero que bañaba su trocito de uña esta verde, eso quiere decir que probablemente tenga sangre mientras que la otras que esta con suero solo se ve amarilla. Con esto tenemos más seguridad en que lo suyo no es nada malo y que se le quitara con el tiempo, de todas forma si no desaparece tras un tiempo prudencial se vien por aquí y lo miramos otra vez.
Pues gracias Dr.
De nada Antonino, por cierto, aunque ya lo escribo en la historia cuando venga al próximo control de la tensión, recuérdele a Manolo que le haga lo del «azúcar»
De acuerdo.
por un pelo
El inefable Julio Bonis publica en su blog un interesante caso de metahemoglobinemia tras la administración de crema anestésica tópica previa a un proceso de depilación con laser en un varón y reconocido y tratado en su hospital. La crema en cuestión es la famosa EMLA (Eutetic Mixture of Local Anesthetic) que contiene dos anestésicos locales lidocaína y la prilocaína (por cada gramo de crema EMLA hay 25 mg de ambos anestésicos). Muy popular en los centros de  estética y entre quienes va a someter a procesos cosméticos dolorosos como la depilación e incluso el tatuaje. El caso es interesante como alerta y por estar bien contado, aunque no es nuevo en la literatura profana, ni en la médica [Med Clin (Barc). 2008 Jul 5;131(5):198-9]. Estan descritos desde hace tiempo casos de metahemoglobinemia por anestésicos tópicos (tanto la lidocaína como la prilocaína la pueden producir de forma aislada y conjunta) sobre todo en niños donde se emplea con cierta frecuencia como anestésico previo a intervenciones menores.
estética y entre quienes va a someter a procesos cosméticos dolorosos como la depilación e incluso el tatuaje. El caso es interesante como alerta y por estar bien contado, aunque no es nuevo en la literatura profana, ni en la médica [Med Clin (Barc). 2008 Jul 5;131(5):198-9]. Estan descritos desde hace tiempo casos de metahemoglobinemia por anestésicos tópicos (tanto la lidocaína como la prilocaína la pueden producir de forma aislada y conjunta) sobre todo en niños donde se emplea con cierta frecuencia como anestésico previo a intervenciones menores.
Sin embargo hay que remarcar el interés del post y su difusión a través de un popular servicio de promoción social de noticias para que el peligro de su utilización indiscriminada llegue a los lugares donde se produce su uso irregular, y sobre todos a sus usuarios. Basta echar un vistazo por los foros de Internet para comprobar lo extendido que esta la recomendación de uso sin ningún control. También tiene mucho interés que llegue la información a la consulta de atención primaria, donde a menudo los médicos somos requeridos por las pacientes para que les recetemos esta crema una vez que en la farmacia se niegan, acertadamente, a expendérselas sin receta.
adenda Sophie de Mondo Medico trato este mismo tema hace poco
hay que mirar
En atención primaria utilizamos mucho el palo de madera para mirar la garganta y poco el especulo vaginal, siendo la boca y la vagina dos cavidades accesibles – con las naturales diferencias que marca el pudor- y donde el simple diagnóstico de visu puede ahorrar al paciente tratamientos y derivaciones innecesarias.
Al igual que no todas las leucorreas –flujo- son hongos tampoco todos los «granos» son papilomas. Desde los gránulos o puntos de Fordyce hasta la papilomatosis vestibular, son varias las «excrescencias» no infecciosas y de carácter benigno que aparecen en la vulva. Conviene no confundirlas con los papilomas producidos por el virus del papiloma humano para evitar el consiguiente disgusto de la paciente.
EL CMAJ publica un ilustrativo caso clínico con imágenes donde se pone de manifiesto las diferencias con otras enfermedades.
“Recuerde la Henna no es negra”
 La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) avisa de los riesgos de la henna negra
La Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) avisa de los riesgos de la henna negra
Teniendo en cuenta la posibilidad de que se produzcan las reacciones alérgicas, las características del circuito de distribución de estos productos así como los lugares donde se realizan estos tatuajes, la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) advierte de los riesgos y desaconseja la realización de tatuajes temporales de color negro que utilicen como base la henna.
Durante el verano es habitual que en las playas, ferias y otros eventos al aire libre, se ofrezca la realización de tatuajes. Entre estos tatuajes se encuentran los tatuajes temporales, que no se realizan mediante inyección intradérmica, sino por simple aplicación sobre la piel, y que tienen como base una sustancia colorante denominada Henna.
En los últimos años se están introduciendo los tatuajes de henna negra con los que se obtiene un color negro brillante más atractivo, se acelera su fijación y se aumenta su duración. Para conseguir lo anterior se añaden a la henna otros colorantes, como la p-fenilendiamina o PPD, los cuales se encuentran prohibidos para su uso sobre la piel ya que pueden desencadenar reacciones alérgicas cutáneas graves y sensibilizaciones permanentes, de forma que las personas que entran en contacto posteriormente con estos colorantes sufren reacciones que pueden revestir gravedad.