Categoría: Cardiología
Rescatar un ensayo no significativo con un metanálisis
Traducción del original: Rescuing a Non-Significant Trial with A Meta-Analysis por John Mandrola publicado en Sensible Medicine
Se ha demostrado que los inhibidores del cotransportador de sodio-glucosa tipo 2 (o iSGLT2) mejoran los resultados en pacientes con insuficiencia cardíaca (IC), principalmente en aquellos con función sistólica reducida. Estos son la cuarta de las cuatro clases de fármacos para pacientes con IC; las otras tres son los inhibidores de la renina-angiotensina, los betabloqueantes y los antagonistas de los receptores mineralocorticoides.
Los iSGLT2i suelen ser el último fármaco que se añade y, a menudo, se omiten. Las razones del menor uso de los iSGLT2 en comparación con los demás fármacos para la IC probablemente estén relacionadas con: a) que son los más recientes y su adopción es lenta en medicina, b) sus costes más elevados y c) la percepción de que su efecto es menor que el de los demás fármacos. (La dapagliflozina en el estudio DAPA HF mostró una fuerte señal de menor mortalidad cardiovascular y mortalidad por todas las causas, pero la empagliflozina en el estudio EMPEROR REDUCED no logró demostrar una reducción de la mortalidad cardiovascular o por todas las causas).
Una forma de vender más productos es animar a los médicos a que empiecen a recetar su medicamento pronto, mientras el paciente todavía está en el hospital. La idea es que si el medicamento aparece en la hoja de alta, es más probable que se siga usando. Pero… en el importante ensayo DAPA HF, hubo un periodo de selección de dos semanas antes de inscribirse, como pacientes ambulatorios.
El objetivo del ensayo DAPA ACT HF-TIMI 68 fue probar la eficacia y seguridad del inicio hospitalario de dapagliflozina en pacientes con IC.

Los investigadores asignaron aleatoriamente a unos 2400 pacientes a recibir dapaglifozina o placebo.
El resultado primario de eficacia, definido como muerte CV o empeoramiento de la IC a los 2 meses, se produjo en el 10,9 % del grupo tratado con dapagliflozina frente al 12,7 % del grupo tratado con placebo Hazard Ratio (HR 0,86; IC del 95 %, 0,68-1,08; p = 0,20).
Los componentes individuales del criterio principal (empeoramiento de la IC y ECV) tampoco fueron significativos. La mortalidad por todas las causas tuvo una HR de 0,66, IC del 95 %: 0,43-1,00.
Los eventos de seguridad, incluyendo la presión arterial baja y el empeoramiento de la función renal, fueron ligeramente superiores en el grupo tratado con dapagliflozina. Los eventos adversos que llevaron a la interrupción del fármaco del estudio fueron del 3,6 % frente al 2,2 %, dapagliflozina frente a placebo.
Hagamos una pausa aquí y veamos qué conclusión sacaría usted:
Podría concluir que, a pesar de aleatorizar a más de 1200 pacientes por grupo, de los cuales aproximadamente 1 de cada 10 tuvo un evento de resultado primario, no hubo diferencias significativas en el criterio de valoración primario.
También podría señalar la incertidumbre en el tamaño del efecto. La reducción del 14 % en los eventos cardiovasculares y de insuficiencia cardíaca puede ser clínicamente significativa y el límite inferior del intervalo de confianza del 95 % mantiene la posibilidad de una reducción del 32 %. (Pero también mantiene la posibilidad de que la dapagliflozina sea un 8 % peor).
Con todo, según todos los estándares, este fue un ensayo no significativo. No podemos afirmar que el inicio temprano de la dapagliflozina sea eficaz.
Esto no es exactamente lo que concluyeron los autores.
Añadieron un metaanálisis adicional en el que se combinaron los resultados no significativos de este ensayo con un subgrupo de pacientes de un ensayo y otro ensayo no significativo. Los resultados de esta combinación arrojaron una reducción del 29 % en el criterio de valoración compuesto de eventos cardiovasculares/insuficiencia cardíaca.
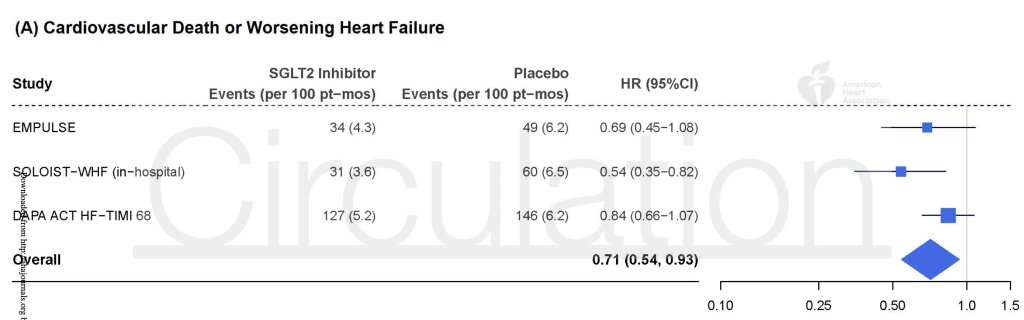
Esto permitió a los autores añadir esta frase a las conclusiones:
Sin embargo, la totalidad de los datos de los ensayos clínicos aleatorizados sugiere que el inicio del tratamiento con SGLT2i durante la hospitalización puede reducir el riesgo temprano de muerte cardiovascular o empeoramiento de la IC y de mortalidad por todas las causas.
Los dos ensayos añadidos: el ensayo SOLOIST de sotagliflozina contó con un subgrupo de pacientes que iniciaron el tratamiento en el hospital. Y el ensayo EMPULSE probó el inicio del tratamiento con empagliflozina en el hospital. El tamaño de los grupos SOLOIST y EMPULSE fue menor que el del ensayo DAPA ACT HF-TIMI 68.
Los autores justifican esta medida declarando que el metaanálisis estaba preespecificado en el protocolo. Pero no estoy seguro de que se utilizara exactamente como estaba preespecificado. En el documento de justificación del ensayo escriben que
Se utilizará como distribución a priori informativa un metaanálisis a nivel de ensayo de los datos de ensayos publicados sobre SGLT2i en pacientes con IC aguda.
La parte en cursiva implica que utilizarán el metaanálisis para informar una distribución de probabilidad a priori para un análisis bayesiano. Esto no se hizo en el artículo principal. En su lugar, los autores simplemente sumaron los ensayos para obtener un efecto total. Esto no es en absoluto un análisis bayesiano.
Eso me hace plantearme ciertas cuestiones. Cuestiones en las que preferiría no pensar.
El otro problema de este enfoque es que se trata de spin (nota: ver manipulación). Spin (manipulación) se define como un lenguaje que distrae la atención de un resultado primario no significativo. Añadir el metaanálisis desvía la atención de los lectores del resultado primario no significativo.
Los ensayos deben ser independientes. Se pueden metaanalizar los ensayos con poca potencia estadística en un artículo aparte. Existe un gran debate en los círculos de la evidencia sobre si los usuarios de la evidencia deben dar más peso a los ensayos individuales o a la combinación de ensayos.
Aquí veo un ensayo grande y bien realizado con resultados nulos, y más eventos de seguridad en el grupo tratado con dapagliflozina. Le doy más importancia a eso que a la combinación post hoc.
Una nota al margen: ignoren la señal de mortalidad por todas las causas, porque es ruido. Si los inhibidores de SGLT2 redujeran la mortalidad, tendría que ser a través de la reducción de las ECV o la IC. Es más, no hay datos previos que sugieran que los SGLT2i salven vidas en los dos primeros meses.
Otra cuestión es que los otros dos ensayos combinados en el metaanálisis eran sustancialmente diferentes del ensayo principal. SOLOIST estudió un fármaco diferente e incluyó a pacientes con diabetes. EMPULSE también estudió un fármaco diferente y tenía criterios de valoración diferentes. Combinar ensayos con procedimientos diferentes no es lo ideal.
Conclusión
La primera lección es tener cuidado cuando los autores y la industria intentan salvar un ensayo no significativo con un metaanálisis de otros ensayos, ya sea preespecificado o no. Esto es manipulación. No me gusta.
La segunda lección es que no hay prisa por iniciar el tratamiento con SGLT2i en el hospital. Se trata de la clase de fármacos más cara. Ensayos anteriores han demostrado los beneficios de iniciar el tratamiento en pacientes ambulatorios, y creo que debemos seguir así.
Cerdos glotones
Hace 22 años la revista BMJ en su portada mostraba una caricatura sobre el tejemaneje entre médicos y compañías farmacéuticas. Mostraba a los médicos como cerdos glotones, a los representantes de la industria como serpientes y a los pacientes, como un pobre roedor que atónito, contemplaba el espectáculo. Desde entonces han sido muchos los artículos, libros, documentales, no siembre desde el lado de la medicina, que han puesto de manifiesto esta peligrosa trama, sin que nada parezca haber cambiado.
En muchas partes una importante, sino la principal, fuente de información para los prescriptores es la industria farmacéutica, que promociona los nuevos tratamientos a los médicos a través de visitas a las consultas, muestras gratuitas y apadrinado, incluso organizando, congresos, conferencias y eventos de formación continuada. La docencia institucional o de organizaciones científicas no financiadas, mal dirigida, sin objetivos definidos y oferta sesgada y burocrática, es un pobre rival ante la potencia de una formación que incluye técnicas de sofisticadas, y sobre todo un objetivo bien claro. Si a esto unimos otras acciones de marketing directo, tales como regalos, comidas y viajes gratuitos; o como organizar ágapes en los centros de los prescriptores muy frecuentes en EEUU y menos en otros países. En estas reuniones los representantes de medicamentos comentan información farmacéutica con los médicos y el personal.
A pesar de lo que digan sus cándidos defensores se ha visto que todas estas estrategias se asocian a un aumento de la prescripciones de medicamentos así como a una adopción más rápida de los nuevos tratamientos.
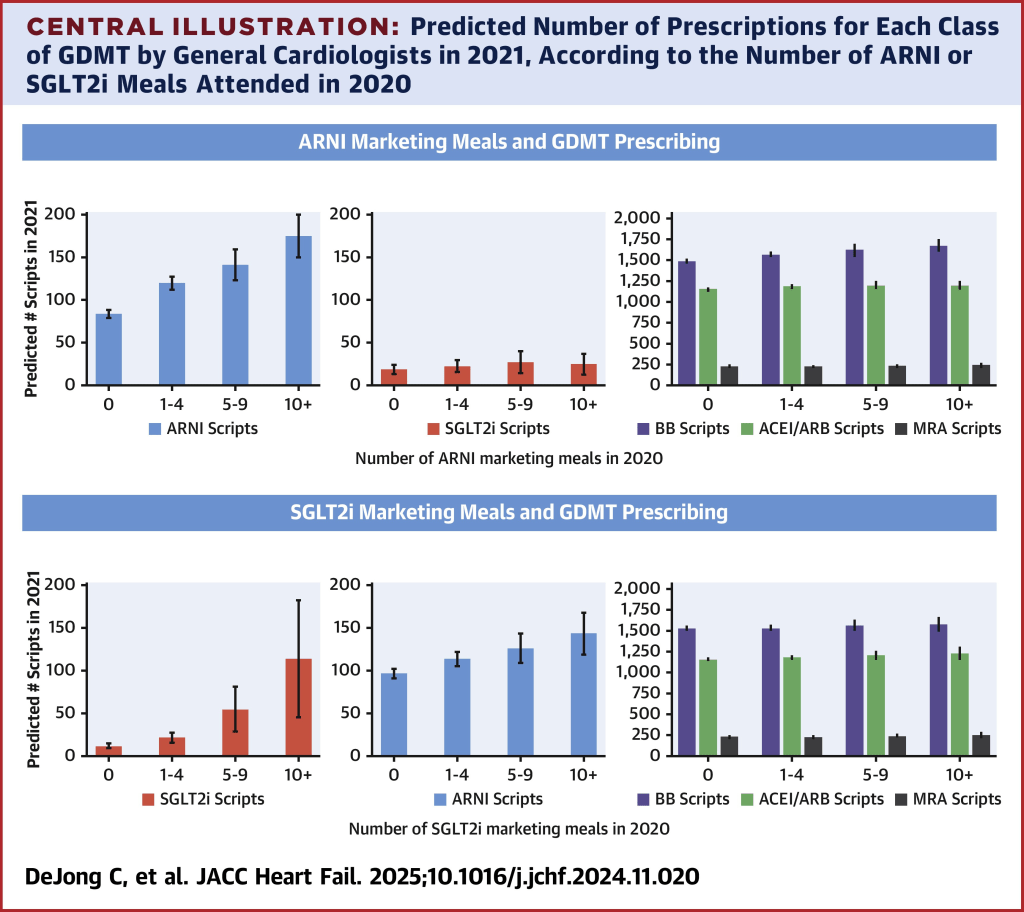
La revista Journals of the American College of Cardiology: Heart Failure (si hay una revista solo para Insuficiencia cardiaca) publica un articulo con le titulo de: Marketing directo al médico y aceptación del tratamiento médico óptimo para la insuficiencia cardiaca con fracción de eyección reducida, donde se investiga la asociación entre las comidas que invita la industria farmacéuticas, dentro de su estrategias de marketing y los niveles de prescripción de los medicamentos recomendados por las guías de práctica clínica sobre insuficiencia cardíaca (IC) con fracción de eyección reducida *.
En una aproximación original, los autores se preguntan si la promoción de unos medicamentos afecta o no, el uso de otros tratamientos efectivos para la misma enfermedad. En teoría, si se informa bien sobre todas las opciones de tratamiento que recomiendan las guías de practica clínica, debería aumentar la prescripción de todos los medicamentos recomendados. Por el contrario, la nueva comercialización y consiguiente promoción, puede hacer que se dé prioridad a una clase de fármaco en detrimento de otras clases que no se promocionan.
Con tres base de datos medicas administrativas (sí, allí tiene bases de datos que permiten este tipos de estudio) se cruzaron tres bases de datos: de prescripción, pagos de la industria y características de los prescriptores, para obtener el número total de recetas dispensadas para cualquiera de los grupos de fármacos recomendados por la guías sobre IC*. La variable principal del estudio fue el recuento total de recetas en el año posterior a la exposición del profesional a las comidas de marketing directo.
El estudio mostró que en los cardiólogos generales, la exposición a las comidas de promoción de los ARNI en 2020 se asoció con un mayor volumen de prescripción del fármaco en 2021 que variaba según el numero de comidas (1-4 comidas de ARNI: Riesgo Relativo (RR): 1,43 [IC 95%: 1,34-1,53]; 5-9 comidas: RR:1,69 [IC 95%: 1,48-1,93]; 10+ comidas RR: 2,09 [IC 95%: 1,80-2,43]) Se observó una asociación similar para SGLT2i (1-4 comidas SGLT2i: RR: 1,78 [IC 95%: 1,38-2,28] de prescripción de SGLT2i; 5-9 comidas RR: 4,57 [IC 95%: 2,82-7,38]; y 10+ comidas RR: 9,46 [IC 95%: 5,21-17,16]). Se observaron asociaciones similares entre las comidas de 2019 y la prescripción de 2020. La asociación entre la comercialización de ARNI o SGLT2i y las tasas de prescripción de otros faramcos recomendados por las guías no fue consistente,
La exposición a las comidas comercializadas se asoció a una mayor prescripción del medicamento comercializado en el año siguiente. Direct-to-Physician Marketing and Uptake of Optimal Medical Therapy for Heart Failure With Reduced Ejection Fraction.
Como se concluye en el estudio: La influencia de la comercialización y promoción de medicamentos por parte de la industria farmacéutica influye en la prescripción de cardiólogos que atienden a beneficiarios de Medicare en Estados Unidos. Esta afirmación se basa en:
- Un alto porcentaje de cardiólogos recibió pagos por la comercialización de medicamentos ARNI y SGLT2i.
- La mayoría de estos pagos fueron en forma de comidas de bajo valor (menos de $20).
- Se observó una fuerte asociación entre la asistencia a comidas promocionales y el aumento en la prescripción de los medicamentos comercializados.
- La comercialización de un tipo de medicamento a veces predecía la prescripción de otro, aunque no de manera consistente.
- La promoción no se asoció con un aumento en la prescripción de medicamentos genéricos como ARM.
- Los resultados concuerdan con otros estudios que muestran una relación entre la comercialización y las prácticas de prescripción, incluso con incentivos de bajo valor como comidas baratas.
* En pacientes con insuficiencia cardíaca con fracción de eyección reducida (IC-FEr), las guías de práctica clínica incluyen los siguientes fármacos: Inhibidor de la enzima de conversión de la angiotensina (IECA), Antagonistas de los receptores de la angiotensina (ARA), Inhibidor de la neprilisina de los receptores de la angiotensina (ARNI), Betabloqueantes, Antagonistas de los receptores de mineralocorticoides; y Inhibidores del cotransportador 2 de sodio-glucosa (SGLT2). .
Hablemos de la revisión por pares
Traducción de Let’s Talk Peer Review original de John Mandrola
El Estudio de la Semana explora el juicio de la ciencia médica. Aquí hay tres ejemplos que enfatizan algunas de las limitaciones de la revisión por pares
Enjuiciar ciencia siempre ha sido polémico. Pero el debate solía permanecer entre los científicos.
Las redes digitales y sociales, y, por supuesto, la pandemia y su politización de la ciencia han llevado el debate de revisión por pares a asunto principal. Tanto es así que la revisión por pares es ahora una especie de modificador común.
Como en:
«Este documento revisado por pares informó …»
o
Este preprint, que aún no ha sido revisado por pares, encontró …»
Sin embargo, algo tan importante como juzgar la ciencia de alguna manera ha escapado en gran medida al estudio empírico.
Una revisión sistemática Cochrane de solo 28 estudios encontró que «hay poca evidencia empírica disponible para apoyar el uso de la revisión editorial por pares como un mecanismo para garantizar la calidad de la investigación biomédica».
Bueno, es decir, hasta el mes pasado
La influyente revista científica Proceedings of the National Academy of Science (PNAS para abreviar) publicó un experimento real para resolver el «sesgo del status» (n del t: también conocido como Efecto Mateo) en la revisión por pares. El sesgo de estatus es cuando los investigadores prominentes disfrutan de un trato más favorable que los investigadores sin tanto renombre.
Los autores invitaron a más de 3.300 investigadores a revisar un trabajo de investigación financiera escrito conjuntamente por un autor prominente (un premio Nobel) y un autor relativamente desconocido (un asociado de investigación en los inicios de su carrera), variando si los revisores podían ver el nombre del autor prominente, una versión anónima del artículo o el nombre del autor menos conocido.
Completaron 537 reseñas. La figura cuenta una historia impactante. Recuerde, es el MISMO documento
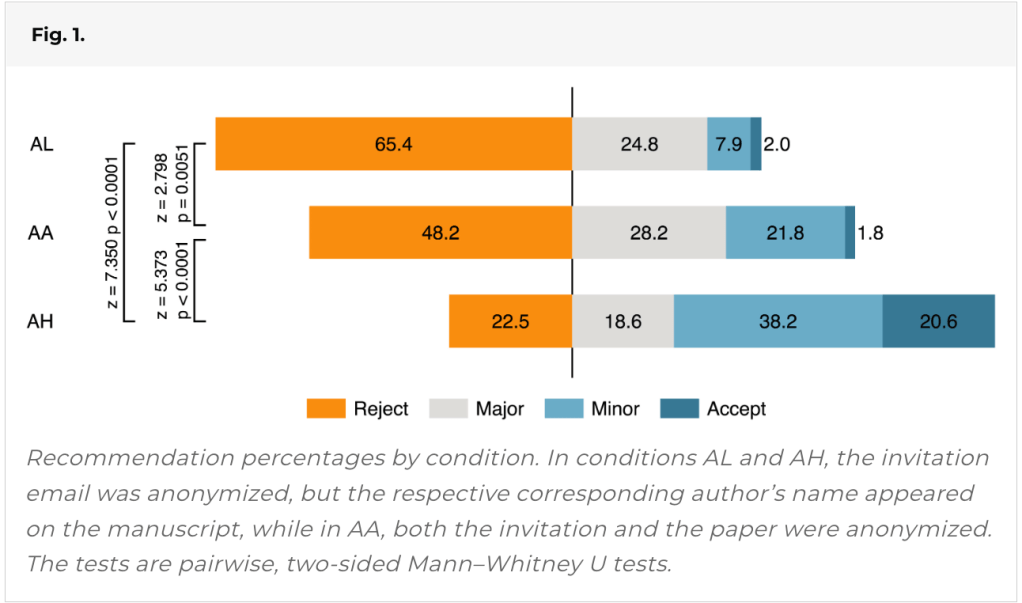
El lado izquierdo considera el rechazo. Aquí, el 65% de los revisores recomienda el rechazo, si el autor era un investigador junior (AL), el 48% rechazó una versión anónima frente a solo el 22% rechaza si el investigador prominente fue el autor (AH).
El lado derecho de la figura considera críticas positivas. Los autores consideraron una combinación de revisión menor o aceptar como «positiva», y se puede ver claramente un inverso de la relación. 10% para el investigador junior, 24% para el artículo anónimo y un masivo 59% para el investigador senior.
Podrías decir, vamos Mandrola, ese es un estudio. Estás recogiendo cerezas. ¡La revisión por pares es excelente!
Permítanme mostrarles dos ejemplos más.
Primero, es de la misma revista, PNAS, en 2014. En este experimento, los investigadores utilizaron los datos de un conjunto de más de 1000 manuscritos enviados a 3 revistas médicas de élite. La idea era evaluar las citas de los artículos que recibieron diferentes evaluaciones por parte de editores y revisores pares. En este conjunto de datos, 946 envíos fueron rechazados y 62 aceptados. De los rechazados, se publicaron (posteriormente) 757 artículos.
Como era de esperar, los artículos que inicialmente fueron rechazados o recibieron puntuaciones más bajas de revisión por pares terminaron con menos citas que los que pasaron la prueba. Pero. Hubo numerosas decisiones cuestionables en el proceso de control de acceso
Al examinar del total de los 808 manuscritos finalmente publicados, nuestras tres revistas focales rechazaron los 14 artículos más citados». De hecho, 12 de estos 14 artículos rechazados ni siquiera fueron enviados a revisores pares. El comité editorial lo rechazó.
Mira el extremo derecho. Los documentos más importantes fueron rechazados inicialmente.
.
Ahora una historia personal de cómo una revisión por pares sesgada afecta la interpretación de un estudio.
Junto con un equipo de investigación de Penn State, realizamos un metanálisis de estudios que compararon dos formas de evaluar a los pacientes que presentan sospecha de enfermedad coronaria.

Una forma fue con una angiografía coronaria por tomografía computarizada (CTA). Esto detecta obstrucciones anatómicas. La otra forma fue con una prueba funcional, como una prueba de esfuerzo. Esto detecta si la obstrucción suponer una carga para el corazón.
Hubo 13 estudios que compararon directamente estas técnicas. Un metaanálisis agrupa los resultados de estos juntos: la idea de combinar estudios (similares) pero más pequeños en uno grande conduce a una mayor precisión en la estimación.
La clave absoluta es que los estudios sean similares.
Si lee nuestro artículo en la importante revista JAMA-Internal Medicine, podra ver que los pacientes que fueron evaluados con cualquiera de las pruebas, no tuvieron diferencias en la mortalidad futura o la hospitalización por causa cardíaca. Pero aquellos que se sometieron a imágenes de CTA tuvieron una probabilidad ligeramente reducida de un futuro IM (ataque cardíaco). Nuestro estudio ahora es citado por los defensores de las imágenes CTA basándose en esta pequeña diferencia.
Pero este hallazgo fue 100% susceptible a la inclusión de un estudio, llamado SCOT-HEART, que no pensamos que pertenecía al análisis. El artículo original no incluyó SCOT-HEART porque ese ensayo comparó la CTA y las pruebas de esfuerzo funcional con las pruebas funcionales solas. No fue lo suficientemente similar a los otros estudios, en nuestra opinión.
Adivina qué: los revisores no aceptaron nuestra decisión. Tuvimos la opción de publicar el artículo con SCOT-HEART incluido o irnos con la música a otra parte.
Sí, explicamos el hecho de que SCOT-HEART no pertenecía, y que excluirlo eliminó la señal de reducción de IM en la sección de resultados y discusión, pero el resumen y los hallazgos principales incluyen el resultado favorable. Esto es lo que escribimos, bien abajo en la sección de discusión. Esa parte rara vez se cita.

Conclusión:
Mostrar defectos en la revisión por pares no es argumentar que deberíamos eliminarla.
Sin embargo, debemos comprender sus limitaciones, considerar formas de mejorarlo y nunca aceptar ciegamente un hallazgo únicamente porque ha pasado la revisión por pares. Del mismo modo, tampoco debemos ignorar los hallazgos que no han pasado la revisión por pares.
El propósito de la Medicina Sensible es elevar el nivel de evaluación crítica de la ciencia médica. La revisión por pares nunca debe detenerse o influir indebidamente en nuestro proceso de pensamiento.
Errores sistemáticos en la toma de decisiones
Dos nuevos artículos y una comunicación al congreso amplían la literatura que muestra la existencia del sesgo del digito izquierdo (SDI) . Desde el bypass aortocoronario, a la selección de donantes para trasplantes del riñón, pasando por la colecistitis aguda y ahora, el cáncer rectal y pulmonar, parece que el sesgo de digito izquierdo relacionado con la edad de los pacientes (SDI), esta presente en la toma de decisiones en medicina.
Se ha visto que en los pacientes con cáncer, los oncólogos prescriben regímenes intensivos de quimioterapia en menor medida en los pacientes mayores (incluso sanos y funcionales) que en los más jóvenes (ahora se conoce como edadismo). La edad cronológica del paciente, por tanto, puede sesgar las intervenciones que se ofrecen a los pacientes con cáncer. Lo que no se había investigado hasta ahora, es si también se daba un SDI, es decir, si había diferencias en el tratamiento que recibían, los pacientes antes de finalizar una década, comparados con los que recién la empezaban.
Alexxa Melucci y colaboradores en un artículo titulado “Una evaluación del sesgo del digito izquierdo en el tratamiento de pacientes mayores con cáncer de recto potencialmente curable” quisieron averiguar si existía un sesgo del dígito izquierdo relacionado con la edad en pacientes con cáncer rectal potencialmente curable, en tanto en cuanto recibían o no, tratamiento de acuerdo con una reconocida guía de práctica clínica (GPC) . Utilizaron la National Cancer Database (NCDB) con datos de 97.960 pacientes y mediante un estudio de cohortes asociaron la edad con cuatro variables de resultado que medían el hecho de recibir tratamiento quirúrgico, con radioterapia, quimioterapia, o el conjunto de todos, de acuerdo con las guías de práctica clínica.
La probabilidad ajustada de intervencion siguiendo los criterios de la GPC, durante la edad en cada década de interés para el SDI se ve en la figura:
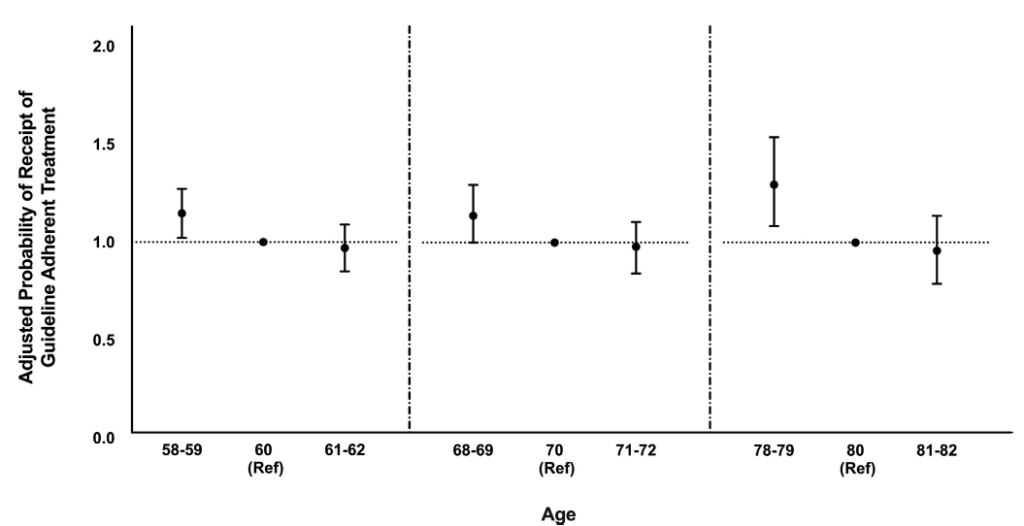
Tras el ajuste se vio que los pacientes de 58 a 59 años tuvieron mayores probabilidades de que su tratamiento en conjunto, así como quirúrgico y quimioterapia, estuviera de acuerdo con la guía de manera en comparación con los pacientes de 60 años. Los pacientes de 68 a 69 años tuvieron mayores probabilidades de tratamiento acorde con la guía en comparación con pacientes de 70 años, aunque estas asociaciones no fueron estadísticamente significativas. Finalmente, los pacientes de 78 a 79 años tuvieron mayores probabilidades de tratamiento en conjunto adherente a la guía, también en cirugía y quimioterapia, en comparación con los pacientes de 80 años.
Siguiendo las conclusiones de los autores, el estudio demostró que después de controlar las comorbilidades y el estadio clínico del cáncer los pacientes con más edad, tienen menos probabilidades de recibir una atención ajustada a las guías o directrices durante todo el continuo multidisciplinario de atención del cáncer de recto. También se vio que el SDI relacionado con la edad aparecía entre sexagenarios y octogenarios

Utilizando la misma base de datos, en una comunicación al congreso 2020 World Conference on Lung Cancer, con el sugerente nombre de Cognitive Bias in Lung Cancer Surgery: The Left Digit Effect quisieron ver si el SDI afectaba a la toma de decisiones quirúrgicas en pacientes con cáncer de pulmón de células no pequeñas (CPCNP) en estadio temprano. Su investigación mostro que los pacientes de 80 años tenían menos probabilidades de que se les practicara una resección pulmonar anatómica en comparación con los pacientes de 79 años, sin embargo, no hubo diferencias significativas en la resección pulmonar entre los pacientes de 80 y 81 años de edad.
Parecía interesante evaluar la existencia del SDI en situaciones más “agudas” y así se hizo, en un artículo algo menos reciente, donde se exploró la presencia del sesgo, en pacientes que sufrieron un paro cardíaco en el hospital. En este caso se incluyeron más de veinte mil pacientes adultos y se midió fue la supervivencia al alta hospitalaria y como variaba esta, en caso de que lo hiciera según la edad del paciente. No hubo diferencias de supervivencia por debajo y por encima de la edad de 80 años, con resultados similares para umbrales de edad de 60, 70 y 90 años.
Por último, un estudio israelí explora si el SDI está presente en las tomas de decisiones de los médicos de familia. Por ser de nuestra especialidad y ser un artículo largo y algo complejo dejamos su análisis para una próxima entrada. Podemos adelantar que este sesgo no está presente en contextos estándar pero que si aparece, cuando los médicos se enfrentan a pacientes desconocidos que buscan atención inmediata.
Lo cual da para muchas elucubraciones sobre la bondad de la cercanía de los MF 🙂
Permanezcan atentos a su blog favorito.
Enfriamiento después de un paro cardíaco: la esclerosis de la moda terapéutica
Traducción libre de Cooling After Cardiac Arrest – The Sclerosis of Therapeutic Fashion por John Mandrola
La historia de cómo una terapia ineficaz ha persistido durante décadas
Una inversión reciente en una práctica establecida en cardiología proporciona un hermoso ejemplo de cómo la ciencia sesgada, el conflicto de intereses intelectuales y el sesgo de intervención pueden llevar por el mal camino a la práctica médica, durante dos décadas.
La práctica en reversión implica el cuidado de los supervivientes de paro cardíaco. Se llama control de temperatura dirigido o hipotermia inducida. Más simple: enfriamiento.
Como consultor de arritmias, a menudo me piden que vea a supervivientes de paro cardíaco en la UCI. Lo que se ve es un espectáculo: el paciente está sedado, paralizado, conectado al aparato de refrigeración y casi siempre atendido por un miembro del personal de la UCI.
Cada vez que veo algo tan laborioso y agresivo, me pregunto sobre la evidencia. La parte marciana neutral de mi cerebro pregunta: ¿todo esto realmente ayuda?
La respuesta más corta es no, no lo hace.
Tenga en cuenta que la relevancia de esta historia se extiende más allá de los detalles de una terapia de UCI, ya que la mayoría de nosotros no somos médicos de la UCI.
La gran historia es cómo una práctica agresiva se convirtió en moda terapéutica a pesar de la evidencia de mala calidad. luego, incluso cuando la evidencia publicada mostró que no funcionó, la práctica persistió.
Hay cuatro capítulos en esta historia:
Capítulo 1: El viento de cola de la plausibilidad:
El paro cardíaco hace que el cerebro se vea privado de oxígeno y nutrientes. Cuanto más largo sea el período sin flujo sanguíneo, mayor será la lesión cerebral.
El enfriamiento rápido puede reducir la demanda de nutrientes y reducir la lesión cerebral. El enfriamiento, por ejemplo, se usa durante algunas cirugías en las que detiene transitoriamente el flujo sanguíneo al cerebro. Los estudios en animales sugirieron que el enfriamiento mitigaba el daño cerebral después de un paro cardíaco.
En otras palabras: el enfriamiento después de un paro cardíaco tiene sentido. Dado que la lesión de órganos ocurre cuando la demanda de nutrientes supera el suministro, el enfriamiento reduce la demanda y eso puede reducir la lesión cerebral.
El problema es que enfriar a un ser humano no es poca cosa. Bajar a 33 grados requiere colocar al paciente en un sistema de enfriamiento, con almohadillas envueltas alrededor del cuerpo. Esto induce escalofríos, que luego se suprimen con sedación intensa y agentes paralíticos.
Luego está el hecho de que las funciones normales del cuerpo se optimizan a 37 °grados (C). El enfriamiento puede afectar la presión arterial, aumentar el riesgo de infección, disminuir la frecuencia cardíaca, inducir arritmia y prolongar el tiempo hasta la vigilia. El enfriamiento también requiere mucha atención profesional: más extracciones de sangre, monitoreo y tiempo de personal.
Capítulo 2: Los estudios de 2002:
En 2002, el New England Journal of Medicine publicó dos estudios que sugerian que el enfriamiento mejora los resultados en los sobrevivientes de un paro cardíaco.
Un estudio australiano (Bernard et al) comparó solo 77 pacientes y encontró que la supervivencia con una buena función neurológica ocurrió en el 49% del grupo de enfriamiento frente al 26% en el grupo de control. Los autores hicieron conclusiones cautelosas, llamando a sus observaciones «preliminares», utilizando la frase «parece mejorar los resultados» para describir sus hallazgos.
El segundo estudio, llamado estudio de hipotermia después de un paro cardíaco o HACA, comparó el enfriamiento en 275 pacientes. Se observó un resultado neurológico favorable en el 55% en el grupo enfriado frente al 39% en el grupo de temperatura normal. Además, la tasa de mortalidad también fue un 14% más baja en el grupo de enfriamiento.
Ambos ensayos fueron susceptibles de sesgo. Por ejemplo, ninguno de los ensayos utilizó el cegamiento en la decisión de terminar la atención que se proporcionaba al paciente. Los defensores del enfriamiento podrían haber estado menos dispuestos a retirar la atención en pacientes asignados al brazo de enfriamiento. La preocupación más evidente fue que: las grandes reducciones en la muerte (14% en el ensayo HACA) parecen altamente sospechosas de ser un valor atípico, porque ninguna terapia de UCI, nunca, ha logrado tal reducción.
Las debilidades de estos dos estudios no importaron. El enfriamiento se convirtió en el estándar de atención durante más de una década hasta que llegó el siguiente ensayo en 2013.
Capítulo 3: El estudio de 2013:
El ensayo TTM comparó 33 grados frente a 36 grados en sobrevivientes de paro cardíaco posterior en una muestra más grande de 975 pacientes. En esta prueba más rigurosa, no hubo diferencias en la muerte o la función neurológica. Además, el brazo de enfriamiento tuvo más eventos adversos. Los autores concluyeron que TTM no proporcionó evidencia de que el enfriamiento a 33 grados tuviera algún beneficio sobre 36 grados.
Uno pensaría que esto acabaría con el enfriamiento. Pero no fue así. El enfriamiento de los pacientes siguió siendo la norma. Las guías de práctica clínica recomendaban 33 o 36 grados.
El intensivista Josh Farkas, MD, postula que el enfriamiento persiste debido al sesgo del status quo. Recientemente fui a un curso de la Asociación Americana del Corazón sobre soporte vital cardíaco avanzado y se recomendó el enfriamiento.
Capítulo 4: El estudio de 2021
Siete años después del ensayo TTM no significativo, NEJM publicó el ensayo TTM2, que inscribió a 1850 supervivientes de paro cardíaco a 33 grados frente a la normotermia (con prevención de la fiebre). Los autores también ocultaron a los médicos y las familias ante la decisión de abandonar la atención.
Los resultados fueron claros: no hubo diferencias en la motalidad ni en los resultados neurológicos. Hubo más arritmias, mayor uso de bloqueantes neuromusculares y más tiempo en el ventilador en el brazo de enfriamiento.
Cualquier observador neutral pensaría que este sería el final del enfriamiento de los pacientes que sobreviven a un paro cardíaco. La estrategia invasiva más agresiva no proporcionaba ninguna diferencia en los resultados, causaba más efectos adversos y requería más atención de enfermería. Ahora había dos ensayos grandes y rigurosos que no mostraban ningún beneficio.
Pero no estoy tan seguro.
El editorial que acompaña al ensayo TTM2 es increíblemente claro y presagia la dificultad de des-adoptar una terapia ya acomoadada.
La conclusión clave del ensayo TTM2 para los médicos debe ser que el manejo específico de la temperatura que involucra farmacoterapia, dispositivos de enfriamiento y pronóstico neurológico oportuno, es una estrategia de tratamiento crucial para mejorar los resultados en pacientes que han tenido un paro cardíaco.
La temperatura objetivo, a discreción del médico, podría ser de 33 ° C, 36 ° C o 37.5 ° C o menos.
¿De verdad?
Para llevar a casa
El ensayo original de Bernard et al en 2002 advirtió explícitamente que estos eran datos preliminares. Pero los dos primeros ensayos, aunque defectuosos, establecieron el enfriamiento como moda terapéutica. Tan fuerte era esa moda, que los resultados no significativos del ensayo TTM 2013 no la movieron.
Y ahora, después del segundo gran ensayo TTM2 no significativo, todavía debería ser difícil adoptar el enfriamiento a 33 grados como intervención.
La historia de enfriamiento subraya dos sesgos importantes que los médicos (y los pacientes) deben tener en cuenta.
El primero es el exceso de confianza. En un estudio encuesta reciente, Dan Morgan y sus colegas, encontraron que los médicos sobreestiman masivamente los beneficios de los tratamientos. Su estudio involucró terapias simples como estatinas y control de la presión arterial, pero supongo que las intervenciones agresivas más grandes engendran aún más exceso de confianza.
El otro factor es el sesgo de intervención.
Los médicos prefieren los errores de acción más que la omisión. Usando argumentos condicionales y datos observacionales, mi amigo y coautor frecuente Andrew Foy, junto con Ed Filippone, MD, encontraron un caso solido para el sesgo de intervención en Medicina. Y no es simplemente medicina defensiva. Es como si viniéramos preprogramado para intervenir.
Lo inusual del enfriamiento es que, a diferencia de muchas otras terapias de bajo valor (piense en la detección cardiovascular), el conflicto de intereses financieros no parece ser un factor.
Más bien, el enfriamiento persiste más a partir de un conflicto intelectual profundamente arraigado, como es el caso de: esto tiene sentido, lo hemos hecho siempre, y debemos continuar haciéndolo. Este pensamiento probablemente tenga una intención benéfica: los supervivientes de un paro cardíaco tienen un mal pronóstico, por lo que más debe ser mejor.
Pero los dos grandes ensayos recientes de TTM muestran que más no es mejor; es peor. Mayores costos, más efectos adversos y ningún beneficio en la eficacia.
La desaprobación del enfriamiento agresivo a 33 grados ocurrirá. El nuevo estándar de atención se convertirá en el mantenimiento de la temperatura normal y evitar la fiebre.
Después de unos años, la práctica del enfriamiento se olvidará, como el error de tratar las ESV después del IM. Pero creo que esta historia debe ser preservada, por el bien del aprendizaje.
Las lecciones aquí son muchas: el peligro de aceptar intervenciones basadas en estudios defectuosos y plausibilidad; el poder de la moda terapéutica, el exceso de confianza y el sesgo de intervención de los médicos, pero sobre todo el increíble poder de los ensayos controlados aleatorios adecuados para enseñarnos lo que funciona y lo que no. Esta historia nos indica la necesidad de tener evidencia de ensayos aleatorios adecuados antes de adoptar una intervención agresiva y costosa.

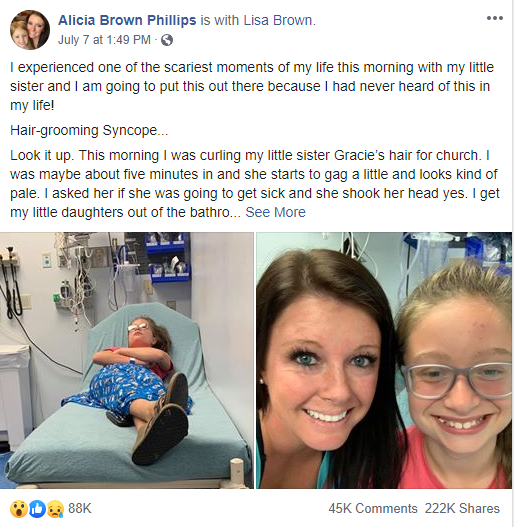
Marisol se esta peinando
Era la tercera vez que se desmayaba y fue la peor, si la peor, aunque ella había sentido lo mismo en otras ocasiones: un sudor frió que le recorría la espalda y el pecho, malestar en el estómago como si fuera a vomitar, la vista borrosa, nublada, sentía que se caía y…………

nada mas, hasta despertarse viendo la cara asustada de su madre que la llamaba en voz alta, aunque ella lo oía muy, muy lejano. Bueno, en esa ocasión no había sido su madre, por eso era la peor, era en un sitio extraño, se despertó ante una cara que no reconocía. Las otras dos habían sido en su casa
Ese día su madre la quería premiar, se había portado muy bien durante la cuarentena e irían a la peluquería. A Marisol no le hizo mucha gracia eso de que su madre se quedara fuera esperando, a pesar de sus 11 años estaba enmadrada como una niña chica; son normas del gobierno no podemos admitir más de dos personas, con mascarilla y se atiende por cita y turno recitaba como una cotorra Genoveva la peluquera en jefe.
Por desgracia paso, hacia tanto tiempo desde la última, pero paso, allí estaba ella con la ropa húmeda, pálida y asustada, no sabía muy bien si por su “mareo” o por los gritos de Genoveva: ¡mi niña! mi niña! ¿que le pasa a mi niña?. También oyó los pasos apresurados de su madre a la que habían avisado en cuanto cayo, con la cara desencajada le intentaba animar diciéndole “mañana sin falta vamos al médico”.
Vaya ánimos, pensó ella.
El síncope por cuidado del cabello o Hair Grooming Syncope es un sincope neuromediado que se presenta con más frecuencia en niñas en el periodo de adolescencia. Se caracteriza por presentar pérdida de conciencia súbita, transitoria y de escasa duración, desencadenada por diversas maniobras del cuidado del pelo, tales como peinado, corte o lavado, entre otras.
Fue descrito por primera vez en 1998 en una serie 20 niñas y adolescentes. Aunque no hay muchos caso descritos en la literatura en un estudio que exploraba las características clínicas del síncope situacional (sincopes relacionados con circunstancias concretas) en niños y adultos que iban a ser sometidos a pruebas de inclinación (se utiliza una cama basculante para provocar síncope), el (2.26%) estaba relacionado con actividades de cuidado del cabellos.
Hace poco menos de un año Alice Renee Phillips puso el foco en este tipo de síndrome tras vivir una experiencia cercana con su hermana pequeña que se hizo viral en las redes sociales, con este comentario en Facebook.
También ha sido descrito en Actualidad Peluquera.
El problema es benigno y tras una evaluación adecuada se pasa contemplar el tratamiento basados en tres pilares fundamentales: tranquilizar, educar y prevenir.
Mas información en Síncope por peinado del cabello en revista Pediatría de Atención Primaria.
Trampas
En la liga española hay un equipo de fútbol de la capital, que no es el Atleti, conocido como el trampas, es tan famoso este sobrenombre que tiene cuentas en Facebook y Twitter.
La investigación sanitaria española ha crecidos en las últimas décadas, hasta el punto que ya no es raro encontrarse artículos de autores españoles en revistas internacionales de prestigio, o ver revistas españolas encaramadas en lo alto de su especialidad. Sin embargo, este ascenso también tiene sus consecuencias indeseables, como la adopción de los vicios del sistema de investigación científica. Un buen ejemplo es la impactolatría o «culto o adoración incontinente al factor de impacto como panacea en la evaluación de la ciencia».
El factor de impacto (FI) es un indicador bibliométrico que pretende medir el impacto o repercusión de las revistas científicas, basándose en el promedio de citas recibidas por estas. En concreto el FI de una revista se obtiene dividiendo el número de citas que reciben en un año los trabajos publicados en esa revista a lo largo de los dos años anteriores por el número total de artículos o ítems citables publicados en esos dos años.
Desde su creación las críticas a este modelo de evaluar la ciencia y de paso a los científicos han sido innumerables* y documentadas, entre ellas el mal uso que supone calificar la calidad  e importancia de los artículos de investigación con un indicador que «mide” el impacto de la revista, en la que él artículo se publica.
e importancia de los artículos de investigación con un indicador que «mide” el impacto de la revista, en la que él artículo se publica.
Pero lejos de minar su alcance, el FI u otros indicadores similares, han crecido de manera inexorable, hasta el punto de que cuando en un país o disciplina comienza a eclosionar el sistema científico, el factor de impacto con todas sus virtudes (pocas) y defectos (muchos), emerge sin obstáculos. Pasó en España en su momento y desde hace unos años es una auténtica patología en China. La razón es sencilla y sorprendente: para los que dirigen y evalúan la ciencia, el FI es un mecanismo simple y aparentemente objetivo para repartir los fondos en investigación, medir e incentivar la producción científica y premiar carreras profesionales.
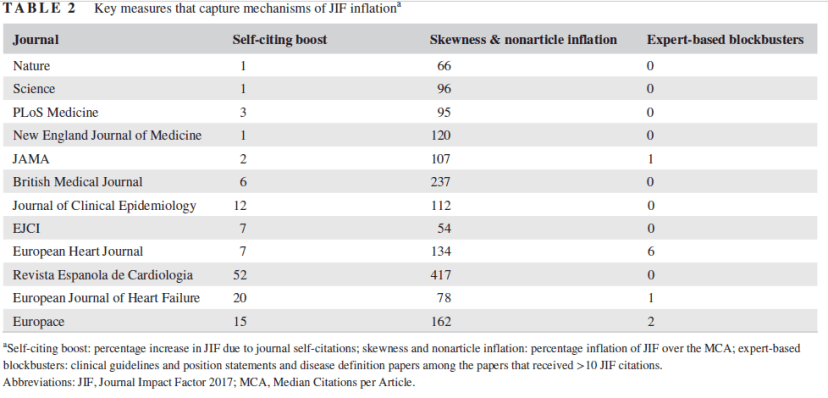
El Fi tiene además sus trampas y atajos, desenmascarar estos es precisamente el objetivo del artículo de John Ioannidis, que con el gráfico título de “Una guía del usuario para inflar y manipular los factores de impacto” se publica en la revista European Journal of Clinical Investigation. En este articulo se pone de manifiesto los trucos que utilizan los directores de revistas médicas para aumentar el factor de impacto. Con ese proceder, aceptan de facto, la falsa validez del factor de impacto y entran en la rueda con el objeto de atraer más artículos originales, de mayor calidad y aumentar el prestigio de la revista. Los equipos editoriales se disponen a jugar el juego del FI bordeando en ocasiones los límites éticos de las publicaciones científicas.
Como se explica en el artículo, estas medidas son:
- Acrecentar el FI promocionando la citación de artículos de la misma revista.
- Aumentar el número de ítems considerados como no citables en el cálculo del FI (editoriales, artículos de opinión, noticias, secciones formativas, etc), a los que también se cita con frecuencia, produciendo una asimetría e inflación del FI sin artículos.
- Sesgo hacia la publicación de artículos que por su propia naturaleza u objetivos, se sabe que atraerán muchas citas a la revista. Revisiones, guías de práctica clínica, conferencias de consenso, artículos donde se definen o se consensuan los criterios diagnósticos de enfermedades, son auténticos blockbusters sobre todo, si se publican en revistas que son órganos de expresión de sociedades científicas conocidas.
Una tabla con la representación numérica de estas medidas inflacionistas del FI en revistas generales y específicas de cardiología, entre las que desgraciadamente está la española Revista Española de Cardiología , muestra que la proporción de auto-citación, y la asimetría e inflación del FI es estas última revistas probablemente sea desproporcionada y explique la subida (artificial) del FI de estas publicaciones en los últimos años.
Los autores terminan diciendo que: el factor de impacto es un indicador muy imperfecto y fácil de trucar. Es un indicador que ha sobrevivido a su utilidad. La empresa que lo confecciona debería eliminarlo por completo de las ediciones de los Journal Citation Reports y reemplazarlo por otras medidas menos fáciles de manipular, hasta que no se den estos pasos, los científicos serios deberían tener cuidado con las medidas de impacto ya que son demasiado buenas para ser verdad.
*Bravo R, Ferreiro Aláez L. Factor de impacto y revistas biomédicas españolas. Med Clín (Barc). 1992; 98: 76-77
Estatinas y mayores: pues por ahora, va a ser que no.
Cuando María leyó el tuit sobre el articulo enseguida se lo hizo saber a Luis. Ella conocía la renuencia de su compañero a iniciar y mantener tratamiento con estatinas a los ancianos sin enfermedad cardiovascular previa, por mucho que alguien, un día aciago, les pidiera y encontrará elevado, el colesterol. A María, siempre le había parecido un compañero algo excéntrico; que puede ser más extraño que un médico al que no le gusten los medicamentos y que dude de medidas preventivas de reconocido prestigio y eficacia. Por eso, aunque muchas veces le daba la razón, María no dudo en comentarlo: “Pues parece que hay un meta-análisis que dice que a los mayores también hay que darles estatinas” dijo con cierto retintín. “No lo he leído” le contesto Luis, así que lo mirare y te cuento
Las expectativas no eran nada halagüeñas para la posición de Luis, según pudo leer en Twiter: “Las estatinas producen reducciones significativas en eventos cardiovasculares importantes cualquiera que sea (independientemente de) la edad” incluso había quien se atrevía a elevar la apuesta y exclamaba “Las estatinas reducen la mortalidad y complicaciones CV en todas las edades”
Así que armado de lápiz, borra y sobre todo de sano escepticismo, se puso a leer críticamente el artículo de marras. Era una revisión sistemática con meta-análisis de datos individuales publicada dos meses antes en la revista Lancet.
Tras la lectura del resumen, la cosa fue tomando otro cariz, la rotundidad de las conclusiones se moderaba en el último párrafo:
El tratamiento con estatinas produce reducciones significativas en los eventos vasculares mayores independientemente de la edad, pero hay menos evidencia directa de beneficio entre los pacientes mayores de 75 años que aún no tienen enfermedad vascular oclusiva. Esta limitación ahora está siendo abordada por ensayos adicionales.
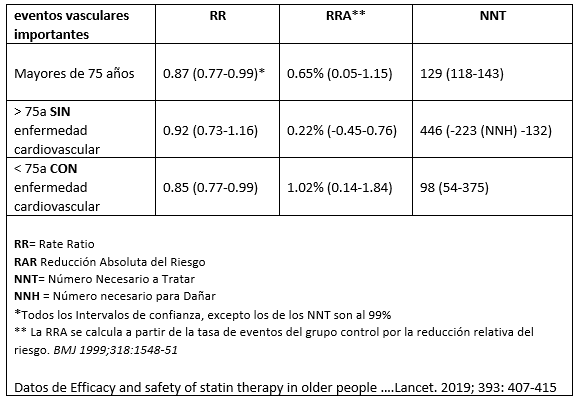
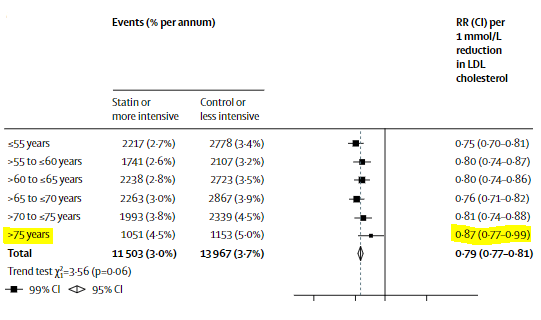 Siguio leyendo y llego a la primera figura donde vio que la razón de tasas de incidencia de la variable eventos vasculares importantes (una variable compuesta por eventos coronarios mayores, revascularización coronaria e ictus) por reducción de 1 mmol / L en el colesterol LDL en pacientes mayores de 75 año, era igual a 0.87 (0.77-0.99 IC del 99%). Cuando el efecto de esta variable se dividía en grupos: con o sin enfermedad cardiovascular previa, la rate ratio pasaba a 0.85 (0.77-0.98 CI 99%) y 0.92 (0.73-1.16 CI 99%) respectivamente.
Siguio leyendo y llego a la primera figura donde vio que la razón de tasas de incidencia de la variable eventos vasculares importantes (una variable compuesta por eventos coronarios mayores, revascularización coronaria e ictus) por reducción de 1 mmol / L en el colesterol LDL en pacientes mayores de 75 año, era igual a 0.87 (0.77-0.99 IC del 99%). Cuando el efecto de esta variable se dividía en grupos: con o sin enfermedad cardiovascular previa, la rate ratio pasaba a 0.85 (0.77-0.98 CI 99%) y 0.92 (0.73-1.16 CI 99%) respectivamente.
¿Que significaban estos datos?
En primer lugar, que el “tamaño” de la reducción del número de eventos era más bien moderado tirando a bajo, y que en el caso de los mayores de 75 años sin enfermedad cardiovascular, la reduccion no es significativa.
Se podía entender mejor, si estas diferencias se expresan en forma de medidas absolutas (diferentes del Rate Ratio que se utilizabs en el artículo), por ejemplo, índices como el NNT (1/ reducción absoluta del riesgo).
Como vemos en la tabla, la reducciones del riesgo muestran diferencias pequeñas, mientras que los NNT son bastante altos. En los mayores de 75 años sin enfermedad vascular, las estatinas no parecen reducir los eventos vasculares principales: NNT 446 (NNH 223 a NNT 132), tampoco se observa en variables de muerte cardiovascular o muerte por cualquier causa.
“Me temo María, que por ahora voy a seguir igual, seguiré intentando que mis pacientes mayores reciban la menor cantidad de estatinas posible. Un abrazo Luis”. Este fue el breve mensaje de wasap que Luis le dejo a su colega, incapaz de esperar al día siguiente para decírselo en persona.
Asistolia
 Asistolia el libro del cirujano cardiovascular Manuel Calleja nos introduce en el mundo interior de esta apasionante especialidad médica, que transcurre en una pugna constante entre la vida y la muerte
Asistolia el libro del cirujano cardiovascular Manuel Calleja nos introduce en el mundo interior de esta apasionante especialidad médica, que transcurre en una pugna constante entre la vida y la muerteVer cómo se para un corazón a voluntad es algo impresionante, solo superado por presenciar el reinicio del latido un tiempo después, a veces tras varias horas.
A menudo, las personas que habitan un hospital, profesionales o no, no se imaginan que algo así esté ocurriendo en ese momento en algún lugar del mismo. Cuando el corazón se para, el paciente muere inexorablemente, salvo si se mantienen unas condiciones mínimas en su fisiología que hagan posible recuperarlo pasado un tiempo.
Esta es la esencia de la cirugía cardiaca.
Y en esta historia que están leyendo, el corazón se va a detener –asistolia- muchas veces. En algunas ocasiones, a voluntad de un cirujano cardiovascular –durante la cirugía- y en otras, como resultado final del absoluto fracaso de la Medicina –al morir-.
Son dos situaciones tan diferentes como que la primera significa el principio de la esperanza de la curación y la segunda el final de todo, la muerte. Y en algunos casos, la segunda va a ser consecuencia de la primera.
Ha costado mucho tiempo y esfuerzo manipular quirúrgicamente con éxito el corazón. Fue algo que solo se demostró posible a mediados del siglo pasado; antes, había llegado a ser considerado imposible. A finales del XIX, tras muchos intentos fallidos, el cirujano prusiano Theodor Billroth dijo: “El cirujano que intentara suturar el corazón perdería el respeto de sus colegas”. Y el también cirujano inglés Stephen Paget, hijo del legendario patólogo Sir James Paget, añadió poco después: “La cirugía del corazón escapa probablemente de los límites de la cirugía”.
La sensación de vértigo que se tiene ante estos hechos, es algo que no cambia con el tiempo, algo a lo que nunca es posible acostumbrarse.
Pedro, treinta y siete años después de verlo por primera vez, sigue sintiendo la misma emoción que el primer día. Y no puede dejar de percibirlo casi como un milagro, apesar de que hay suficiente conocimiento científico para explicarlo. En la cirugía cardiovascular, parecen coexistir hechos biológicos con otros que afectan a los sentimientos. Además de poseer unas propiedades eléctricas y mecánicas propias, siempre hemos visto al corazón como el órgano del amor, de los sentimientos más nobles, sujeto y objeto de millones de poemas, aspectos de los que el cirujano, como humano que es, no puede nunca aislarse del todo.
Aquel día, Pedro salió de casa antes del amanecer. Mientras caminaba, se abría paso una mañana de primavera típicamente madrileña, fresca, limpia y seca, bajo su característico cielo. Y a la vez, también estaba amaneciendo en su vida profesional. Desde que despertó, se había preguntado la razón por la que habría acabado siendo médico, sin encontrar respuesta. Estaba allí sin causa aparente, empujado por las rachas del viento de la vida como tantos otros jóvenes. Ni siquiera había antecedentes familiares que pudieran justificarlo. Pero Pedro no había sentido ninguna llamada especial. Más que en la vocación creía en la anti-vocación, pues se sentía incapaz de dedicarse a ciertas profesiones. Cuando eligió su futuro, decidió ser marino militar. Por eso estuvo estudiando astronomía, preparando el examen de ingreso en la Escuela Naval Militar, en Marín, Pontevedra, que tendría lugar meses más tarde. Pero algo ocurrió entonces, la muerte inesperada de su madre.
10 cosas que he aprendido sobre la aspirina en el congreso europeo de cardiología
por John M. Mandrola, MD publicado en Medscape Family Medicine traducción al español
Cuando los investigadores hacen una pregunta importante, asignan al azar a las personas a un ensayo controlado con placebo y recopilan e informan los resultados, la sociedad gana, independientemente de los hallazgos. Uno de los problemas centrales de la ciencia clínica es que los estudios ‘positivos’ obtienen más elogios que los estudios neutrales. Esto es una tontería porque saber lo que no funciona es tan vital como saber lo que funciona. Ahora hablemos de aspirina (AAS) para prevenir eventos cardíacos en personas sin enfermedad cardíaca.
Dos ensayos importantes presentados en el Congreso de la Sociedad Europea de Cardiología (ESC) 2018 informan sobre este asunto. Dado que millones de personas toman AAS con la esperanza de mejorar la salud, esta es una gran noticia.
Los ensayos son:
- Effects of Aspirin for Primary Prevention in Persons with Diabetes Mellitus.The ASCEND Study.
- Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE): a randomised, double-blind, placebo-controlled trial
En ASCEND, más de 15,000 pacientes de mediana edad con diabetes pero sin enfermedad cardíaca evidente se aleatorizaron a recibir 100 mg de AAS o placebo..
En ARRIVE, más de 12,500 adultos con (supuesto) riesgo moderado pero sin enfermedad cardíaca evidente se aleatorizaron a 100 mg de AAS o placebo.
Ambos estudios usaron variables de resultados compuestas sobre eventos cardiacos importantes variables de seguridad sobre sangrado.Hablé con los investigadores principales (PI), Jane Armitage de la Universidad de Oxford, Reino Unido (ASCEND) y J. Michael Gaziano (ARRIVE) del Hospital Brigham and Women’s, Boston, Massachusetts.
Diez cosas que aprendí sobre la aspirina en ESC
1. Ha habido montones de estudios de AAS. ¿Por qué hacer más?
Ambos investigadores explicaron que existe un déficit de conocimiento para el uso de AAS en pacientes con riesgo moderado. Numerosos estudios han confirmado el beneficio de AAS después de un evento cardíaco o una intervención de prevención secundaria. Pero menos estudios han abordado la prevención primaria, y los que lo hicieron habian incluido pacientes con un riesgo súper bajo. ASCEND y ARRIVE tienen como objetivo abordar el papel de AAS para la prevención primaria en pacientes con mayor riesgo cardíaco. Esta es una pregunta vital porque cada vez más pacientes viven con factores de riesgo y riesgo moderado.
2. Los resultados más importantes fueron neutros.
En ARRIVE, el análisis por intención de tratar no mostró reducción de eventos con AAS. En ASCEND, los autores llegaron a una conclusión de ‘beneficio no neto’ para AAS ya que la reducción de los eventos cardíacos (alrededor del 1,1%) fue contrarrestada por eventos hemorrágicos (0,9%).
3. Ambos ensayos confirmaron el efecto biológico de AAS en la reducción de eventos cardíacos
En ASCEND, durante un promedio de 7.4 años de seguimiento, AAS redujo el punto final primario en un 12% en términos relativos y en un 1,1% en términos absolutos. Estos hallazgos tuvieron significación estadística. El ensayo ARRIVE, fue más complejo. Durante un promedio de 5 años de seguimiento, en el análisis por intención de tratar, AAS no redujo los eventos. Gaziano me dijo que debido a la naturaleza pragmática de ARRIVE, había muchos drop-ins (controles que comenzaron a tomar AAS) y abandonos (pacientes con brazo activo que dejaron de tomar AAS).
Cuando se analizaron según quién tomaba realmente AAS, también conocido como el análisis por protocolo, las tAASs de IM se redujeron significativamente, y la reducción relativa del 19% en el punto final primario compuesto casi alcanzó significación estadística (p = 0,07).
4. Ambos ensayos confirmaron el efecto biológico de AAS sobre el sangrado.
En ASCEND, AAS aumentó la tasa de hemorragia mayor en un 29% en términos relativos y en un 0.9% en términos absolutos. La mayoría del sangrado provenía del tracto gastrointestinal (GI). En ARRIVE, AAS duplicó la tasa de hemorragia digestiva en términos relativos, pero solo en 0.5% en términos absolutos.
5. AAS no influyó en eventos graves
En ambos ensayos, AAS no tuvo ningún efecto sobre la mortalidad general ni aumentó la hemorragia mortal.
6. Las tasas de eventos cardíacos en ARRIVE, fueron más bajas de lo esperado.
En ARRIVE, la tasa observada de eventos cardíacos fue solo un tercio de lo esperado (550 frente a 1488 eventos). Aunque los autores trataron de inscribir pacientes de mayor riesgo, incluyendo sólo aquellos con múltiples factores de riesgo, la cohorte terminó siendo un grupo de bajo riesgo.
7. Las calculadoras de riesgo sobrestiman las tasas de eventos en las sociedades occidentales.
Como se ha apuntado ante el estudio ARRIVE, tenía como objetivo reclutar a una cohorte con riesgo moderado, y las calculadoras de riesgo aplicadas a las personas que ingresaron en el mismo establecieron su riesgo cardiovascular en 17,3% a 10 años, aproximadamente. No obstante, la media observada de frecuencia de eventos a 10 años fue inferior a 9%.
Tanto Gaziano como Armitage me dijeron que las tendencias seculares y el mayor uso de terapias preventivas están disminuyendo las tasas de eventos cardíacos. Las tendencias seculares, significa que los esfuerzos de la sociedad, como la reducción de las tasas de tabaquismo y la eliminación de las grasas trans del suministro de alimentos, han conducido a un entorno más sano para el corazón. Además, un mayor uso de terapias preventivas -estatinas y medicamentos antihipertensivos, por ejemplo- también ha contribuido a tasas más bajas de enfermedad cardíaca. Estos avances aumentan la dificultad de ejecutar ensayos para la prevención primaria, pero son decididamente buenas noticias para los pacientes. Gaziano hizo la distinción de que las calculadoras que usan factores de riesgo típicos pueden ser más precisas en sociedades con tasas crecientes de enfermedades cardíacas, como China.
8. La diabetes es en la actualidad una enfermedad diferente.
Armitage me dijo que en el pasado, el gran temor a la diabetes eran las complicaciones cardiovasculares Pero en ASCEND, muchas muertes se debieron más a causas no vasculares (61% frente a 39%).
Esto también es una buena noticia, y es probable que se deba a las tendencias sociales y a una mejor gestión de los factores de riesgo
9. No se observaron efectos basados en el peso de AAS.
Un reciente análisis post hoc de ensayos de prevención primaria AAS mostró que las dosis bajas de aspirina (75 a 100 mg) fueron efectivas sólo en pacientes que pesaban menos de 70 kg y no tenían beneficio en el 80% de los hombres y casi el 50% de todas las mujeres que pesan 70 kg o más (alrededor de 154 lbs).
Ni ASCEND ni ARRIVE encontraron ningún efecto de tratamiento heterogéneo basado en el peso
Gaziano notó que casi el 80% de los participantes de ARRIVE tenían un índice de masa corporal mayor de 25 kg / m2. Dijo que planean análisis adicionales basados en el peso. En ASCEND, la tendencia en realidad fue en la dirección opuesta: AAS produjo una menor tasa de eventos en los individuos con peso superior a los 70 kg. Armitage advirtió que debemos ser ‘muy cautelosos’ en la interpretación de los estudios post hoc
10. AAS no tuvo efectos en la prevención del cáncer.
En la sección de discusión de ASCEND, los autores citaron múltiples metanálisis de bajas dosis de AAS que sugieren una posible reducción en el cáncer GI con el uso a largo plazo. El Grupo de Trabajo de Servicios Preventivos de EE. UU, concluye en sus recomendaciones que con certeza moderada que el beneficio neto del uso de aspirina para disminuir la incidencia de cáncer colorrectal en adultos de 50 a 59 años es moderado. El ensayo ASCEND no encontró diferencias en la tasa de cáncer GI. Gaziano me dijo que no vieron ninguna señal de prevención de cáncer en ARRIVE Ambos investigadores advirtieron que si AAS previene el cáncer, los efectos aparecen después de 10 años de uso, que es el seguimiento promedio más largo que el cualquiera de los estudios.
Conclusión
Cuando le pregunté a Armitage qué recomendaría a un paciente de mediana edad con diabetes, ella respondió que, en lugar de tomar AAS, sería mejor trabajar duro para modificar los factores de riesgo. Gaziano se hizo eco del mensaje de su párrafo final y dijo que el uso de AAS sigue siendo una decisión que debería implicar una discusión entre un médico y un paciente. Su sensación era que evitar un evento cardíaco valía el riesgo de tener un sangrado gastrointestinal.
Por ahora, estoy más cerca de la visión de Armitage: una mirada atenta del uso de AAS en pacientes con estos perfiles de riesgo muestra poco beneficio y poco daño. Debido a que las personas no tienen reservas infinitas de esfuerzo, parece más sabio enfatizar asuntos más importantes, como mantener un peso ideal, buscar la condición física, tomar medicamentos para la presión arterial y no fumar