Categoría: Atención Primaria
Tos tras un infección respiratoria en adultos
Postinfectious cough in adults
Traducción de Postinfectious cough in adults por Kevin Liang, Philip Hui and Samantha Green. CMAJ February 12, 2024 196 (5) E157; DOI: https://doi.org/10.1503/cmaj.231523
Cinco cosas que hay que saber sobre…» la tos tras un infección respiratoria en adultos
La tos postinfecciosa afecta al 11-25% de los adultos tras una infección respiratoria
La tos postinfecciosa se define como una tos subaguda, con síntomas que duran entre 3 y 8 semanas.1 La infección precedente desencadena una cascada inflamatoria que aumenta la sensibilidad bronquial y la producción de moco, al tiempo que reduce su eliminación.1
Diagnóstico por exclusión
Este diagnóstico clínico requiere una infección respiratoria previa, la ausencia de hallazgos preocupantes en la exploración física y la exclusión de otros diagnósticos diferenciales de tos subaguda (p. ej., asma, enfermedad pulmonar obstructiva crónica [EPOC], enfermedad por reflujo gastroesofágico o uso de inhibidores de la enzima convertidora de angiotensina).1,2 Debe considerarse la tos ferina en pacientes con tos paroxística, vómitos con o tras la tos y sibilantes inspiratorios.1
Las señales de alarma y la duración prolongada de la tos deben motivar la realización de más pruebas
La presencia de hemoptisis, síntomas sistémicos, disfagia, disnea excesiva o ronquera justifica la realización de estudios como una radiografía de tórax.2 Otras señales de alarma son los antecedentes de neumonía recurrente o un largo historial de tabaquismo.2 La tos que dura más de 8 semanas se considera crónica y requiere una evaluación adicional, como una prueba de función pulmonar para descartar asma o EPOC.1
No hay pruebas que apoyen el tratamiento farmacológico, el cual se puede asociar a daños
Las revisiones sistemáticas de los ensayos controlados aleatorizados que evaluaron los corticoesteroides inhalados, los broncodilatadores y los agentes orales para la tos postinfecciosa concluyeron que no hay pruebas de beneficio.3,4 La mayoría de los ensayos encontraron que los síntomas de la tos mejoran sin medicación, lo que pone de relieve la naturaleza autolimitada de la tos postinfecciosa.3 Más allá de los efectos adversos y los costes de la medicación, los inhaladores presurizados emiten potentes gases de efecto invernadero.5 El uso no indicado de inhaladores también puede aumentar el gasto médico.
Es fundamental tranquilizar y educar al paciente
Tranquilizar a los pacientes diciéndoles que la tos postinfecciosa tiene una duración limitada y se resuelve por sí sola puede reducir las prescripciones innecesarias, incluidas las de antibióticos.6 Los médicos deben aconsejar a los pacientes que concierten una cita de seguimiento para realizar más pruebas si la tos no se ha resuelto en 8 semanas o si aparecen nuevos síntomas.
adenda:
Galo Sanchez nos envía este comentario:
«Sobre este asunto hizo un ensayo la médico Kate B Thomas, en su propia consulta en 1987, que nosotros tradujimos y recalculamos hace varios años para una mejor comprensión de los resultados. Por si a alguien le interesa, puede encontrarlo en la web evalmed: El médico como placebo: ventajas e inconvenientes. [Kate B Thomas, 1987]«
.
De los Balcanes al Ministerio de Sanidad
Hace un año nos vimos sorprendidos por la noticia de que el Ministerio de Sanidad financiaba un nuevo medicamento para dejar de fumar. La sorpresa no fue tanto porque se comunicará a la prensa antes que a los profesionales, hecho habitual en todas las administraciones sanitarias, sino porque era un fármaco apenas conocido en nuestro ámbito, a pesar de que como se recogía en la noticia estaba disponible en España algunos años antes. El medicamento era la citisina o citisiniclina (marca comercial Todacitan® al que a finales de año se ha unido Recigarum® y un genérico no comercializado).
La citisina es un alcaloide que actúa como agonista de los receptores nicotínicos ya que tiene una estructura molecular similar a la de la nicotina. Durante la Segunda Guerra Mundial, en los Balcanes, los fumadores utilizaban las hojas de Cytisus laburnum, ricas en citisina, para suplir la carencia de tabaco y pocos años más tarde un laboratorio búlgaro, comercializo el principio activo como tratamiento para dejar de fumar bajo la marca Tabex.
Si uno indaga un poco sobre el fármaco se topa varias peculiaridades: en primer lugar, que el principio activo es de origen vegetal y se puede considerar, por tanto un medicamento “natural” como así se hace en otros países y en Internet. También sorprende que pesar de no ser un fármaco nuevo, los ensayos clínicos publicados son escasos y relativamente recientes en comparación con la antigüedad del fármaco.
Como se relata en las primeras revisiones sistemáticas, las publicaciones iniciales sobre la citisina sufrieron una difusión escasa, dadas las barreras políticas, lingüísticas y, porque no decirlo, por su pobreza metodológica. A partir del comienzo de la primera década del siglo XXI empiezan a aparecer en revistas “occidentales” ensayos clínicos y revisiones sistemáticas que seguían los estándares de realización y publicación
En ese momento se empieza a considerar su utilización en clínica. A pesar de que era un medicamento “sin padrinos industriales”, de países comunistas, por tanto, pobres, y poco estudiado, poco a poco (salvo en España que fue de manera brusca) se ha ido posicionando como tratamiento para la deshabituación tabáquica, oponiendo a la escasez de pruebas de eficacia y efectos adversos, una ventaja tan importante como el precio mucho, más bajo que la vareniclina. Suponemos que será esta y no otra, la razón para su atropellada introducción en el mercado español y la financiación por el ministerio con aportación normal por parte del paciente*. Nada más anunciarse la financiación en nuestro país, se incorporó a protocolos y vías clínicas ya que esta implicaba que el paciente debería estar en un programa de apoyo (individual y/o grupal) de deshabituación tabáquica que estuviera implementado en las diferentes comunidades autónomas.
Una última peculiaridad de este fármaco es la estrambótica posología recomendada, que obliga en veinticinco días a cambiar cinco veces de pauta de tratamiento. Esta posología se estableció en 1960 y ha permanecido hasta nuestros días, si bien su justificación no está clara, ni documentada. La complejidad y la exigencia de esta pauta posológica puede favorecer la falta de cumplimiento del tratamiento y la posibilidad de cometer errores de medicación. Es curioso que el lanzamiento (más intenso en prensa, radio y televisión, que por medios científicos) de la segunda marca: Recigarum® se basa en gran parte en proporcionar un blíster modelo calendario que facilita aparentemente, el difícil cumplimiento de una dosis no demasiado estudiada.
Esta compleja pauta de administración se justifica, al parecer, en la farmacocinética del fármaco y su capacidad para imitar los efectos de la nicotina, reduciendo al mismo tiempo los efectos gratificantes de esta y disminuyendo el ansia de fumar. Sin embargo, como decíamos antes no está suficientemente documentada y cada vez más, se piensa en establecer unas pautas más razonables que la actual.
En este sentido se ha publicado recientemente varios ensayos clínicos aleatorizados con este propósito, entre ellos destaca la serie ORCA, el primero de ellos ORCA-1 se publicó hace dos años, su objetivo era comparar dos dosis de citisiniclina (1,5 mg y 3 mg) frente a placebo, y dos pautas de administración: el ajuste descendente conocido, frente a una pauta de 3 veces al día. Los participantes en el grupo de citisiniclina 3 mg tres veces al día tuvieron la tasa de abstinencia más alta.
El año pasado, se publicó en la revista JAMA, se publica el ORCA- 2 donde se ponen a prueba dos posologías de diferente duración (3 mg tres veces al día durante seis semanas y la misma dosis durante doce semanas) entre sí y frente a placebo. Es un ensayo clínico multicéntrico aleatorizado, ciego y con asignación enmascarada. Como variable de resultado se evalúo la abstinencia de tabaco a partir de las tres semanas de iniciar el tratamiento y hasta las seis y doce semanas según la pauta. También se evalúo esta abstinencia a las 24 semanas como variable secundaria. En ambas pautas los resultados fueron favorables a la citisiniclina con odds ratio de 8 para la pauta de seis semanas y de 6,3 para la de doce, calculándose unos NNT de 5 y de 4 respectivamente. Como limitaciones de estudio: hacer notar que tuvo pérdidas de seguimiento de hasta el 28% y fue realizado con unos restrictivos criterios de inclusión. Aun así, con los resultados se puede considerar la citisiniclina como un medicamento eficaz en la lucha contra el tabaco, como se puede confirmar en la tabla de NNTs comparativa publicada en una “pregunta clínica” publicada recién en AMF.
Pero sobre todo muestra que otras pautas de administración son posibles, con la salvedad de que incluso la pauta de seis semanas implica tomar más del doble de medicamento que la esotérica pauta recomendada hasta ahora.
Notas
* El bupropion (Zyntabac) tiene un coste menor para el paciente que las otras dos opciones y goza además de aportación reducida , con lo cual el paciente solo aporta un máximo de 5,45 euros. La retirada del mercado de la vareniclina (Champix) por contaminación por nitrosaminas y el desabastecimiento de bupropion también han colaborado.
Romper las reglas para una mejor atencion sanitaria
Extracto de Breaking the Rules for Better Care de Berwick DM, Loehrer S, Gunther-Murphy C. JAMA. 2017 Jun 6;317(21):2161-2162. doi: 10.1001/jama.2017.4703 + pagina web de Institute for Healthcare Improvement + Leadership Alliance y sobre todo gracias a @conectantes que me hicieron buscar más información sobre este tema, en su podcast nº 235 se puede encontrar buenos comentarios sobre el asunto
Las cargas y la complejidad administrativas es una de las maneras más costosas de despilfarrar en sanidad. La burocracia merma la experiencia asistencial de los pacientes y restan tiempo y moral a los médicos y demás personal, impidiendo las interacciones de valor añadido. La revista JAMA publicó hace unos años un comentario sobre la iniciativa de una red de ejecutivos de hospitales y clínicas, empresas, gobiernos, asociaciones y organizaciones sin fines de lucro norteamericanas (Institute for Healthcare Improvement (IHI) Leadership Alliance) para estudiar los tipos y magnitud de este despilfarro en la primera línea asistencial.
Uno de los principios de “rediseño radical” que propone la Alianza es el de «Hacerlo fácil». Este exige la eliminación continua de las barreras administrativas que aportan poco o ningún valor a la asistencia, obstaculizan el trabajo de los médicos, frustran a pacientes y familiares y hacen perder tiempo y otros recursos.
En enero de 2016, esta Alianza (Alliance), declaró la «Semana de romper las reglas para mejorar la atención» (Breaking the Rules Week) . En este apartado de “romper las reglas”, la alianza se basó en la premisa de que las reglas y regulaciones existentes a menudo impiden que los profesionales brinden la mejor atención posible a sus pacientes. Al romper estas reglas, la alianza esperaba crear un sistema de atención médica más eficiente, efectivo y centrado en el paciente.
Las organizaciones participantes plantearon a su personal y pacientes una sencilla pregunta:
«Si pudiera interrumpir o cambiar cualquier norma para mejorar la experiencia asistencial para pacientes o profesionales, ¿Cuál sería?».
https://www.ihi.org/networks/leadership-alliance/breaking-the-rules-for-better-care
El personal del Institute for Healthcare Improvement revisó todas las normas propuestas por los participantes y clasifico las normas «a romper» en 3 tipos:
1. Hábitos arraigados en comportamientos organizativos, basados en interpretaciones erróneas y con poco o ningún fundamento real en requisitos legales, reglamentarios o administrativos (por ejemplo, prohibir que haya agua potable a disposición del personal en los puestos de enfermería).
2. Requisitos específicos de la organización que las autoridades locales podrían cambiar sin infringir ningún estatuto o reglamento formal (por ejemplo, obligar a los pacientes y familiares a pagar por el aparcamiento o restringir las horas de visita).
3. Requisitos legales y reglamentarios reales (por ejemplo, la «norma de los 3 días» para el acceso de los pacientes a los centros de enfermería especializada).
De las 342 normas recopiladas, 57 (16%) eran de tipo 1; 211 (62%) de tipo 2; y 74 (22%) eran de tipo 3.
Muchos miembros de la Alianza tomaron medidas en relación con las normas identificadas por sus pacientes y personal. Las acciones más comunes fueron de cuatro tipos: (1) desmentir mitos sobre normas reglamentarias y administrativas inexistentes o malinterpretadas mediante la formación del personal, (2) buscar la claridad de los organismos reguladores pertinentes sobre el verdadero alcance e intención de las normas, (3) cambiar las políticas administrativas locales para las que no se encontró una justificación suficiente y (4) hablar con una «voz colectiva» a los responsables políticos sobre normas perjudiciales para la atención o que suponen un despilfarro de recursos limitados. (La última categoría incluía reunirse con los responsables de los Centros de Servicios de Medicare y Medicaid para debatir los efectos adversos de la norma de los 3 días y el excesivo número de medidas exigidas por el gobierno federal).
Contrariamente a las expectativas iniciales, aunque existían obstáculos legales y reglamentarios que suponían un despilfarro, la mayoría (78%) de las normas obstruccionistas y despilfarradoras identificadas por los pacientes y el personal estaban totalmente bajo el control administrativo de los directivos y gestores sanitarios que podían cambiarlas.
La mayoría de las sugerencias del personal para cambiar las normas no iban dirigidas a sus propias condiciones de trabajo, sino más bien a atender mejor la comodidad de los pacientes y familiares, aliviando sus preocupaciones físicas, emocionales y financieras.
En gran parte de los casos, el personal tenía recomendaciones muy concretas sobre cómo abordar problemas antiguos como el acceso o los tiempos de espera. Aunque las normas que con más frecuencia se sugería cambiar eran a menudo complejas, muchas eran tan sencillas como el límite de una manta por paciente o no ofrecer comida a las parejas de las pacientes de maternidad.
Estas sugerencias de la Leadership Alliance indican que las organizaciones sanitarias pueden emprender acciones directas para reducir una parte sustancial del oneroso despilfarro administrativo tan frecuente en la sanidad, sin necesidad de batallas políticamente difíciles para modificar reglamentos, leyes o políticas de pago. Como suele ocurrir en los sistemas de producción complejos, gran parte de la sabiduría reside en los trabajadores y en las personas a las que prestan sus servicios. Si se les pide, en un entorno seguro, que identifiquen los obstáculos sin sentido al trabajo productivo, pueden hacerlo y lo harán al servicio de una mejor atención a los pacientes y sus familias.
Los responsables sanitarios harían bien en preguntar a sus médicos, personal y pacientes qué hábitos y normas parecen estar perjudicando la atención sin los beneficios correspondientes y, con prudencia y circunspección, cambiarlos.
Evaluación de modelos de lenguaje en IA médica: Importancia del estándar de referencia
adenda a Hacia una inteligencia artificial de diagnóstico conversacional
comentarios a adicionales a la entrada Hacia una inteligencia artificial de diagnóstico conversacional
Por Julio Bonis Sanz. Médico de familia + MBA + Ingeniero de IA PLN
Ojo, que el problema como siempre, es de fundamentos.
Lo más relevante en este estudio, y en otros, es el diseño del estudio y lo que ese diseño implica.
Es un diseño elaborado por ingenieros informáticos de Google (es decir clase media alta de San Francisco) asesorados por expertos clínicos (me apuesto a que especialistas de hospital de renombre).
El meollo del asunto es la definición del estándar de referencia o gold standard (el que se asume que clasifica de forma válida a los sujetos respecto a la presencia o ausencia de una condición clínica)
Cuando quieres evaluar cómo de buenas son los textos generados por un modelo de lenguaje (listas de diagnósticos, recomendaciones, etc) tienes que decidir cual es el texto «correcto» sobre el cual compararlo. Por ejemplo si le pides al modelo «dame los 10 diagnósticos por orden de más a menos probable» para saber cómo de bueno es, tienes que definir cual es el diagnostico correcto. Así puedes ver en qué posición incluyó el modelo el diagnóstico correcto y compararlo con la posición en la que lo incluyó el médico de familia. Pues bien, los ingenieros de google decidieron que el gold standard (el que juzga cómo de correcto o incorrecto el razonamiento clínico de la IA o del médico de familia) es la opinión de ¡un especialista!
El propio hecho de que evaluen el modelo viendo si elabora un diagnostico correcto (como si toda consulta de AP tuviese que concluir con un diagnóstico específico al final de la misma) revela su marco conceptual. Además los ingenieros decidieron qué especialista era el «adecuado». Uno de los problemas está, claro, en qué especialista elegir como gold standard para una paciente de 65 años que consulta en el centro de salud por «un mareillo que me da por las tardes» (¿cardiólogo? ¿Neurólogo? ¿Psiquiatra? ¿Digestivo?)
Naturalmente si como especialista eres el gold standard ninguna IA te va a poder superar, para eso eres el gold standard. Por eso digo que nada cambia. Lo que vemos en este (y otros estudios) es la asunción de que los especialistas son los que saben lo que hay que hacer, y pueden dar lecciones a los medfams sobre lo mal que lo hacen. Es la asunción del médico de familia como «especialista de segunda», que no aporta valor diferencial alguno en cuanto a abordaje especifico de la presentación clínica «indiferenciada» en etapas iniciales de la historia natural de la enfermedad, manejo de la incertidumbre, integración de los valores personales del paciente en la toma de decisiones (valores que se conocen a través de la relación longitudinal), sino simplemente una solución de «bajo coste» al hecho de no poder tener a un dermatólogo atendiendo todos los granos o a un cardiólogo atendiendo todas las palpitaciones o hipertensiones de la población.
La Atención Primaria está en crisis, porque nuestros políticos, dirigentes y resto de especialistas creen y actúan como si la función de la Atención Primaria fuese atender problemas menores, para que los pacientes no molesten en el hospital.
Julio Bonis y Rafael Bravo en los constipadillos
Podrían haber decidido que el gold standard fuera un panel de médicos de familia con más de 10 años de experiencia (por ejemplo) pero no, decidieron que fuese un endocrinólogo quien juzgara si la IA y el medfam habían hecho bien su trabajo al manejar un caso de paciente con glucemias mal controladas.
El diseño de este (y otros estudios) lo que demuestra es que la IA piensa más como un especialista de hospital que como un médico general (es decir la IA se aproxima más al gold standard que el médico general). Lo que subyace es la idea de que lo deseable sería que los pacientes pudiesen acceder directamente al especialista. Si la IA maneja los problemas cardiológicos mejor que un MedFam (a juicio de un cardiólogo) y los problemas neurológicos mejor que un MedFam (a juicio de un neurólogo) entonces mejor pongamos a la IA a pasar consultas de primaria porque sería como poder darles acceso directo a los distintos especialistas. Ninguno de los ingenieros de Google ni quienes les asesoran o financian comprenden el papel de filtro, el concepto de prevención cuaternaria, etc, etc. Si lo comprendieran usarían gold standards distintos para los distintos niveles asistenciales y estarían elaborando modelos específicos entrenados para elaborar razonamientos clínicos como un médico de atención primaria (no como un especialista de hospital).
Cribado y registro de los determinantes sociales de la salud: ¿Oportunidad o una carga irrazonable?
Por Paco Camarelles
La publicación del documento Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital (PDF) me suscita algunas dudas y preguntas como médico de familia clínico que se han planteado tambien otros médicos de familia en países como USA.
La primera duda es si el cribado y registro de los determinantes sociales de la salud es una oportunidad o una carga irrazonable. El artículo publicado en la revista FPM “Screening for Social Determinants of Health: An Opportunity or Unreasonable Burden?” nos aporta algunos aspectos de reflexión con los que coincido:
- Creo que la atención médica que proporciono promueve resultados saludables. Sin embargo, hay estudios que estiman que la atención clínica representa solo del 10 al 20 por ciento de los contribuyentes modificables a los resultados de salud en una población. De otro 80 o 90 por ciento de los factores de salud modificables son comportamientos relacionados con la salud, entre ellos los factores socioeconómicos y factores de entorno físico que, generalmente, caen fuera del alcance de lo que consideramos atención médica (determinantes sociales de la salud DSS).
- La genética es, por supuesto, un importante contribuyente a los resultados de salud. Pero al menos, por ahora, no es un contribuyente modificable de la salud.
- La investigación que respalda los beneficios de agregar la responsabilidad de cribado de los DSS a la atención primaria es limitada. Con las consultas sobrecargadas, y el déficit de profesionales sanitarios que tenemos, la responsabilidad de abordarlos no debería ser únicamente del médico de familia.
- Como médico que cree en el modelo biopsicosocial, encuentro el concepto de tratar de modificar los DSS de los pacientes atractivo. Pero como médico que es muy consciente de las expectativas en constante expansión de lo que debería estar haciendo para brindar atención de «calidad» en mi consulta, enfrentarme a esta nueva tarea me crea dudas: ¿Tiene sentido «medicalizar» cuestiones como la inseguridad económica, las desigualdades sociales y las condiciones de la vivienda? ¿No es este un cometido de la Salud Publica, las políticas y el trabajo sociales? ¿Deberíamos emplear más trabajadores sociales para ayudarnos a guiar a nuestros pacientes cuando sus resultados de detección de los DSS nos digan que necesitan ayuda? ¿Es posible dedicar mayores recursos? ¿Qué intervenciones marcarán la mayor diferencia? Y, finalmente, ¿Dónde está la investigación para apoyar este esfuerzo?
- Esas son algunas preguntas de la editorial que es necesario hacerse, al igual que reflexionar sobre la pertinencia de introducir otra encuesta de detección en mi práctica y luego no saber qué hacer con los resultados anormales, tema que me preocupa.
Hay otros aspectos del documento del Ministerio de Sanidad que creo que debemos abordar las sociedades científicas: la factibilidad del cribado de los DSS, como llevar a cabo la implementación de la propuesta y cómo podemos aumentar la implicación de los médicos de familia en esta tarea, y consensuar un paquete mínimo y factible de cribado de los DSS.
Hacia una inteligencia artificial de diagnóstico conversacional
Por Julio Bonis Sanz. Médico de familia + MBA + Ingeniero de IA PLN
En el repositorio arXiv investigadores de Google han publicado hace tres días un artículo titulado: «Hacia una IA de diagnóstico conversacional» (Towards Conversational Diagnostic AI)
Diseño del estudio: en un estudio aleatorizado, doble ciego cruzado de consultas basadas en texto. Se elaboraron 149 escenarios clínicos que fueron representados por actores entrenados, al estilo de un Examen Clínico Objetivo Estructurado (ECOE). Los actores interaccionaban exclusivamente vía chat de texto, bien con 20 médicos de atencion primaria (10 canadienses y 10 indios) con amplio rango de experiencia (entre 3 y 30 años), o bien con un modelo de lenguaje (estilo chatGPT) denominado AMIE (Articulate Medical Intelligence Explorer).
Se pidió a los médicos y a la IA elaborar un listado de los 10 diagnósticos más probables ordenados de más a menos probables. Además se evaluaron multitud de dimensiones de la entrevista clínica; desde aspectos relacionados con la empatía, presencia del diagnóstico correcto entre el listado de diagnóstico, si el tratamiento recomendado era apropiado, si las pruebas complementarias solicitadas eran apropiadas, si las derivaciones al especialista eran adecuadas, etc.
Esta evaluación se realizó mediante dos tipos de cuestionarios: unos de satisfacción validados, rellenados por los actores (para las dimensiones de empatía) y otros cuestionarios rellenados POR MÉDICOS ESPECIALISTAS seleccionando la especialidad según el caso, a juicio de los investigadores (ingenieros informáticos de Google) para evaluar la calidad clínica. Se media por tanto esta última y , pero también la calidad empática del encuentro.
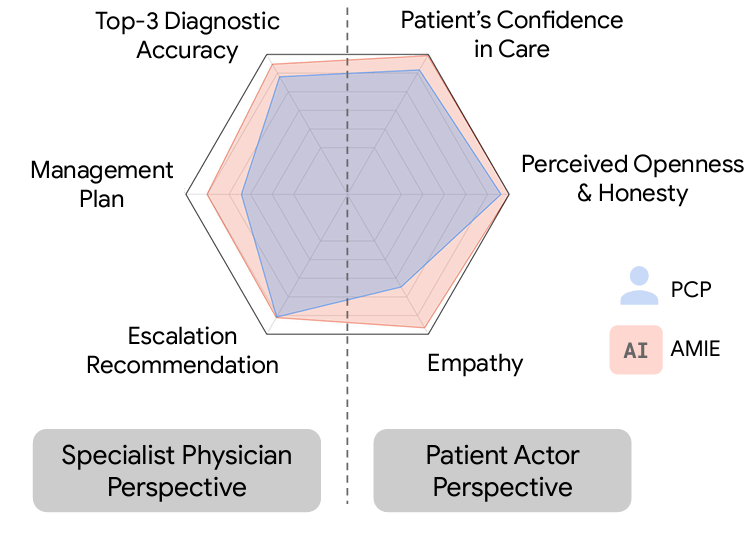
Resultados: La IA obtuvo mejores resultados en todas las dimensiones (clínicas y empáticas) que los médicos de atención primaria… a juicio de médicos especialistas.
Conclusión: La IA puede cambiar ciertas cosas, pero hay otras que no van a cambiar. Ninguno de los investigadores (ingenieros de Silicon Valley) ni ninguno de los médicos y expertos que andan estos días discutiendo las limitaciones del estudio (que las tiene) ha caído en la cuenta de que a lo mejor el criterio de un médico especialista no es lo mejor para valorar lo que ocurre en una consulta de atención primaria. Se considera una obviedad que el juicio clínico del médico especialista es el gold standard que por pura epistemología se asume que nunca se podrá superar (como mucho igualar).
Interpretación alternativa: Los resultados del estudio sugieren que la IA se comporta, en cuanto a sus decisiones clínicas, más como un especialista que como un médico de atención primaria. Esto tiene sentido pues los modelos de lenguaje están entrenados con el contenido encontrado en internet (incluido PubMed) y eso es lo que replican al generar textos.
Por tanto no sería descabellado pensar que los primeros susceptibles de ser sustituidos deberían ser los médicos especialistas y no los generalistas. Sin embargo eso tampoco lo veremos.
PD: como dato curioso se pidió a los especialistas indicasen si el «médico de familia/IA» había producido una «alucinación» (se define como un contenido sin sentido, erróneo o inventado por un modelo de lenguaje). Según se puede ver en el artículo publicado los especialistas (que evaluaban los chats sin saber si eran generados por humanos o una IA) encontraron alucinaciones en un 10% de los casos en la IA… y en un 15% de los médicos de familia. Corolario: Conviene no ir puestos de LSD al centro de salud.
Towards Conversational Diagnostic AI
Resumen canónico : En el corazón de la medicina se encuentra el diálogo médico-paciente, en el que una hábil anamnesis allana el camino para un diagnóstico preciso, un tratamiento eficaz y una confianza duradera. Los sistemas de Inteligencia Artificial (IA) capaces de dialogo diagnóstico podrían aumentar la accesibilidad, la coherencia y la calidad de la atención. Sin embargo, aproximarse a la experiencia de los médicos es un gran reto pendiente. Presentamos AMIE (Articulate Medical Intelligence Explorer), un sistema de IA basado en un modelo de lenguaje amplio (LLM) optimizado para el diálogo diagnóstico.
AMIE utiliza un novedoso entorno simulado basado en el juego automático con mecanismos de retroalimentación automatizados para escalar el aprendizaje a través de diversas enfermedades, especialidades y contextos. Diseñamos un marco para evaluar ejes de rendimiento clínicamente significativos, como la elaboración de la historia clínica, la precisión diagnóstica, el razonamiento de gestión, las habilidades de comunicación y la empatía. Comparamos el rendimiento de los AMIE con el de los médicos de atención primaria (MAP) en un estudio aleatorizado, doble ciego cruzado de consultas basadas en texto con actores pacientes validados al estilo de un Examen Clínico Objetivo Estructurado (ECOE). El estudio incluyó 149 escenarios de casos clínicos de profesionales de Canadá, el Reino Unido y la India, 20 MAPs para comparar con AMIE y evaluaciones por parte de médicos especialistas y los actores que actuaban como pacientes.
AMIE demostró una mayor precisión diagnóstica y un rendimiento superior en 28 de 32 ejes según los médicos especialistas y en 24 de 26 ejes según los pacientes actores. Nuestra investigación tiene varias limitaciones y debe interpretarse con la debida cautela. Los médicos se limitaron a un chat de texto sincrónico poco familiar que permite interacciones a gran escala entre el AMIE y el paciente, pero que no es representativo de la práctica clínica habitual. Aunque es necesario seguir investigando antes de que AMIE pueda trasladarse a entornos reales, los resultados representan un hito hacia la IA de diagnóstico conversacional.
Autojustificación de bajas breves y otras propuestas de mejora en incapacidad temporal
Leon Vázquez F. Cubero Gonzalez P, Ballarin Gonzalez A. Autojustificación de bajas breves y otras propuestas de mejora en incapacidad temporal. AMF 2022;18(9):507-514.
Disponible en https://www.amf-semfyc.com/es/web/articulo/la-legislacion-sobre-incapacidad-temporal
- La incapacidad temporal (IT) incluye una prestación sanitaria, una prestación económica y un permiso para ausentarse del trabajo.
- La Unión Europea lo reconoce como un derecho de todos los trabajadores comunitarios, desarrollado de forma soberana por cada Estado.
- La IT en España supone anualmente la pérdida de 1.700 millones de horas de trabajo, un coste patronal estimado de 31.000 millones euros y un coste para la Seguridad Social de 10.800 millones euros.
- La tasa de absentismo laboral en España (6,6%) está en la media europea, muy por debajo de países como Francia (18%).
- El médico de familia soporta, por motivos históricos, la mayor parte de las tareas derivadas de la IT durante los primeros 365 días, muchas de las cuales no aportan valor y deben ser revisadas.
- La autojustificación de las bajas breves (hasta 7 días) está presente en muchos países de nuestro entorno y podría aplicarse al nuestro.
- Los primeros 3 días de baja por contingencia común, el trabajador no recibe prestación económica, salvo mejora por vía de convenio colectivo, por lo que una baja breve no tiene relevancia económica para la Seguridad Social.
- El Real Decreto 625/2014 establece que el médico que reconoce al enfermo es quien debe emitir el parte de baja, sin especificar si se trata del médico hospitalario, el de familia, el de urgencias o privado.
- Para que se genere derecho a IT, la norma exige que el paciente reciba tratamiento en la Seguridad Social, lo que deja en un limbo legal la atención privada.
- Debería habilitarse un procedimiento ajeno al médico de familia para la gestión de las bajas nacidas de procesos en seguimiento en centros privados.
- Las mutualidades de funcionarios (MUFACE, ISFAS, MUGEJU) deberían tener una normativa homogénea con el resto de los trabajadores.
- La diferenciación entre contingencias comunes y laborales es fuente de conflictos por algunos casos que resultan mal definidos.
- Gran parte del contenido de los partes de incapacidad temporal son ajenos al acto clínico y al médico y deben ser aportados por el trabajador, la empresa o la mutua
¿Son fiables las nuevas recomendaciones de la Asociación Americana de la Diabetes?
Cada año por estas fechas, la ADA (American Diabetes Association) publica las Standards of Care in Diabetes que como su propio nombre indica marcas los estándares de atencion de los pacientes con diabetes.
un conjunto de pautas integrales basadas en evidencia para el manejo de la diabetes tipo 1, tipo 2, diabetes gestacional y prediabetes, según las últimas investigaciones científicas y ensayos clínicos. Incluye estrategias para diagnosticar y tratar la diabetes tanto en jóvenes como en adultos, métodos para prevenir o retrasar la diabetes tipo 2 y sus comorbilidades, como las enfermedades cardiovasculares (ECV) y la obesidad, y enfoques terapéuticos para minimizar las complicaciones y mejorar los resultados de salud.https://diabetes.org/newsroom/press-releases/la-asociacion-americana-de-la-diabetes-publica-los-estandares-de-cuidado
Nada mas publicarse son comentadas y difundidas en múltiples formatos por muchos interesados y asociaciones de médicos de familia, internistas, cardiólogos, nefrólogos y endocrinólogos, ya que al fin y al cabo se consideran como «El Caton» de todo aquél interesado en esta enfermedad.
Hasta tal punto se considera un fuente de autoridad que cualquier critica a estas origina polémica, no siempre científica. Por otro lado desde comienzos de este siglo el «mercado» de la diabetes se ha visto sacudido intensamente por la aparición de nuevos fármacos y la consiguiente del aumento explosivo de ensayos, publicaciones, guías, formación continuada, cursos, etc. que la promoción de estos medicamentos conlleva. En estos materiales las recomendaciones de la ADA suelen ocupar un lugar fundamental.
La revista Journal of Evaluation in Clinical Practice publica un breve comentario con el sugestivo titulo de Are American Diabetes Association’s new guidelines reliable? * donde se pone en duda la confiabilidad de estas directrices. En resumen, los autores piensan que estas recomendaciones fallan a la hora de realizar revisiones de la literatura y utilizar revisiones sistemáticas y metanálisis que apoyen sus recomendaciones, un paso imprescindible a la hora de emitir pautas fiables. Tomando como base las recomendaciones de la ADA de 2023 utilizan dos ejemplos que expresan como esta revisión sistemática falla o no se ha realizado, a saber:
- En el capitulo «Objetivos glucémicos», sólo se identificó un metanálisis que evaluaba el control. mientras que hay otros 11 metanálisis que evaluaron la eficacia del control glucémico intensivo y el logro de los objetivos de HbA1c que no se nombran, ni citan.
- En el capítulo «Enfoques farmacológicos del tratamiento glucémico«, se citan 114 referencias. Sin embargo, no se citan dos metaanálisis críticos con las aseveraciones de la recomendación, en concreto con a la eficacia de la metformina en el desarrollo de las complicaciones de las Diabetes Mellitus tipo II.
Los autores concluyen que los médicos asistenciales hacen bien en delegar las búsqueda y critica de la evidencia en otros expertos, siempre que dichos expertos respeten el enfoque que recomienda la medicina basada en la evidencia. Sin embargo, no parece que éste sea el caso de las recomendaciones Standards of Care in Diabetes-2023 de la ADA.
* Se puede consultar al traducción del texto completo aquí
Próximo comentario: «Reacciones a una entrada en X en el que se recogía la aparición de este artículo
Abrir la entrada legal a profesionales sin garantías formativas en AP para obtener rédito electoral o político debe ser un límite inadmisible.
La Sociedad Española de Psicología Clínica (SEPC) lleva a los tribunales al Servicio Riojano de Salud por incumplir la ley que exige el título de Psicólogo Especialista para trabajar en Atención Primaria
Por Félix Inchausti. Es Psicólogo Especialista en Psicología Clínica y Jefe de Sección en la Red de Salud Mental de Álava (Osakidetza).
En la mañana del pasado lunes, 11 de diciembre de 2023, ha quedado visto para sentencia en el Juzgado de lo Contencioso Administrativo nº2 de Logroño el pleito que la Sociedad Española de Psicología Clínica (SEPC) presentó hace unos meses contra el Servicio Riojano de Salud por la Resolución de 31 de marzo de 2023, de la Dirección de Recursos Humanos de la Gerencia del Servicio Riojano de Salud, por la que se convoca proceso selectivo para proceder al nombramiento de personal estatutario temporal en la categoría estatutaria de Psicólogo/a, para los dispositivos de psicología de atención primaria.
Si bien Rafael Bravo me pidió hace unas semanas que escribiera sobre las diversas iniciativas que llegan desde algunas Comunidades Autónomas (CC.AA) para incluir psicólogos (¿clínicos?) en Atención Primaria (AP), en este momento considero mucho más prioritario reflexionar sobre algunos aspectos previos clave que explican por qué elijo primero abordar esta demanda de la SEPC contra el Servicio Riojano de Salud. La razón primera la puedo exponer ya: porque lo que en este caso se dilucide no solo afectará a la ciudadanía de La Rioja sino que también puede tener un gran impacto en la calidad futura de todo nuestro Sistema Nacional de Salud (SNS).
Aviso que muchas de las cuestiones que voy a contar aquí son de sobra ya conocidas por el colectivo de especialistas que trabajan en el SNS y en AP, pero que me parece pertinente explicitar para dar coherencia a todo el hilo argumental que quiero seguir. Más adelante, me gustaría entrar al fondo del debate con datos sobre la pertinencia o no de incluir una atención psicológica en AP.
Algunas pinceladas sobre de dónde venimos
La pandemia demostró que nuestro SNS, especialmente nuestros servicios de AP y Salud Mental, arrastra unas carencias estructurales graves que no vienen de ahora, sino que emanan de mucho antes, como mínimo del periodo 2011-2017, cuando la última gran crisis de deuda provocó los mayores recortes en gasto sanitario conocidos en España en este siglo. Estos recortes, entre otras consecuencias, se materializaron en la jubilación forzosa de un gran número de sanitarios y especialistas muy valiosos y con larga experiencia, muchos de AP, la amortización de sus plazas y una drástica reducción del número de profesionales sanitarios en formación (MIR, PIR, EIR, etc.), esto es, de los profesionales futuros que garantizarán que el sistema disponga de los recursos humanos suficientes para brindar una asistencia sanitaria de calidad.
Las consecuencias de dichos recortes son que ¡oh, vaya! 10 años después tenemos muchos menos profesionales formados y disponibles de lo esperado y que, con el Plan Bolonia de convergencia educativa europea, además, ya no disponemos de ellos en exclusiva sino que tenemos que competir con otros países de nuestro entorno para captarlos y retenerlos. En cuanto a nuestra capacidad para atraer y retener profesionales, es importante subrayar que ahora mismo nuestro sistema público de salud no es para nada atractivo: nuestras listas de espera están disparadas en la mayoría de servicios; el tiempo de consulta por paciente se encuentra de manera generalizada muy por debajo de las recomendaciones científicas; arrastramos años de abuso sistemático de contrataciones muy precarias, lo que no solo ha generado una gran rotación de personal en los servicios sino también un gran molestar entre los propios sanitarios que los han sufrido; un sistema de retención y atracción del talento entre inexistente y decimonónico, fruto, entre otras causas, de una alta rigidez del SNS; una escasa remuneración —no solo económica— con respecto a otros países de nuestro entorno; una alta dispersión geográfica de la población que limita el acceso de un gran porcentaje de la población a servicios sociosanitarios; un marcado hospitalocentrismo asistencial que prima la atención inmediata frente a una longitudinal y comunitaria (mucho más efectiva), y un amplio etcétera que no expongo aquí para no alargarme demasiado.
Situación de la atención psicológica especializada en La Rioja
En el caso concreto que ahora nos atañe, La Rioja ha sido la última de las CC.AA. en pensar que ¡oh, vaya! necesito formar a psicólogos clínicos para que presten sus servicios en la región. Más si tenemos en cuenta el progresivo envejecimiento de la población, nuestro estilo de vida y trabajo cada vez más nocivos para la salud (mental), una pandemia que ha dejado importantes secuelas socioemocionales en una población que, además, cada vez más exigente con respeto al acceso y calidad de los servicios sociosanitarios públicos, etc.
A pesar de esto, no fue hasta 2020 cuando llegó a La Rioja el primer residente PIR, es decir, en llegar el primer psicólogo para formarse y poder trabajar en el Servicio Riojano de Salud. Sí, sí, habéis leído bien, a pesar de que el sistema PIR se inició en 1986 en Asturias y en 1993 se hizo la primera convocatoria estatal, no ha sido hasta 2020 cuando La Rioja comenzó a formar a los psicólogos (en mitad de una pandemia). Pero, claro, este residente no se convierte automáticamente en un profesional para el sistema, sino que necesita 4 años para formarse y poder ejercer de manera autónoma. Esto es así para garantizar, entre otras cosas, que la ciudadanía sea atendida en el SNS por profesionales suficientemente capacitados y con, como mínimo, 4 años de experiencia clínica supervisada. Pero ¡uf! claro, la cosa no termina aquí: al finalizar su formación, este profesional puede decidir quedarse a trabajar en el Servicio Riojano de Salud o marcharse a otras CC.AA. que le ofrezcan mejores condiciones o un mayor desarrollo profesional o, incluso, puede emigrar a otro país ávido por contratar a buenos profesionales sanitarios españoles. Si este residente PIR comienza su formación en 2020, como mínimo el gestor sanitario tendrá que esperar hasta 2024 para disponer de él. Y, en el caso de La Rioja, solo habrá un psicólogo clínico potencialmente contratable llegado ese momento.
Y, entonces, ¿por qué no se forman más? Esta es una buena pregunta. Pues porque nadie piensa a largo plazo. Bueno, miento, los profesionales del sistema sí pensamos a largo plazo porque hemos vivido este proceso formativo en nuestras propias carnes. Sabemos que formar a un buen especialista requiere tiempo, en el mejor de los casos, 8 años para la psicología clínica: 4 años de grado y 4 años de PIR. Son los políticos de turno los que no piensan en ello porque, entre otras razones, sus mandatos son cortos (de 4 o menos años) y, por regla general, las prioridades y asuntos que dirigen la agenda política no son lo que ocurrirá más allá de 4 años. Luego, pues ya veremos. Esta es la realidad general de la gestión sanitaria de nuestro país: solo se piensa en lo inmediato y, los problemas gruesos, como este, pues ya los resolverá el siguiente.
La AP y la atención especializada en Salud Mental ambulatoria de la región están colapsados desde hace años por la falta de profesionales. El departamento de Salud Mental del Servicio Riojano de Salud ya era deficitario en personal antes de la pandemia, pero en los últimos años su deterioro ha sido progresivo por, entre otras, las siguientes razones: pocos profesionales (nos referimos a psiquiatras, psicólogos clínicos, enfermeras generalistas —que no especialistas en Salud Mental porque tampoco se han formado hasta 2020—), problemas de espacio físico para ubicar a estos profesionales en los centros sanitarios, altas listas de espera, poco tiempo para la atención de los pacientes, disparada prescripción de psicofármacos para mitigar el malestar (principalmente con benzodiacepinas y antidepresivos), que si bien pueden amortiguar el problema a corto plazo no resuelven y cronifican el problema a largo plazo… (pero, de nuevo, ya vendrá otro a resolverlo), fuga por no decir espantada de profesionales a otras CC.AA. ante este panorama asistencial (un dato: en 15 años de formación MIR de Psiquiatría, solo 3 residentes se han quedado en la región) o la proximidad con el País Vasco y Navarra que disponen de servicios de salud mental mejor dotados y con mejores condiciones de trabajo.
Instrumentalización política de la salud mental
En mayo de 2023 se celebraron las elecciones autonómicas en España. La salud mental está de moda y copa portadas en el debate público. Como decía antes, la población exige cada vez más que sus problemas de salud mental sean atendidos en la sanidad pública, pero el Servicio Riojano de Salud ni contaba, ni cuenta ni contará con suficientes profesionales para ello: ni para atender los trastornos mentales graves ni para atender los trastornos mentales comunes (ya ni hablemos de atender la ola de malestar emocional). Tampoco ha sido capaz de planificar y formar a suficientes especialistas para ello, ni tampoco de atraerlos y retenerlos de otras regiones del país. Tampoco existe ni ha existido una estrategia para ello, como sí han hecho otras Comunidades Autónomas, por ejemplo, en Castilla y León . Al mismo tiempo, los políticos necesitan ganar elecciones y para ello es necesaria la propaganda: hacen falta titulares y propuestas que hagan creer a la población que se están tomando muy en serio las demandas de la población de mejorar su salud mental.
¿Solución? Pues hago una convocatoria 2 meses antes de las elecciones para contratar a 5 psicólogos que voy a colocar en algunos centros de AP de la región. Una curiosidad: no los voy a ubicar en los centros de salud de las zonas rurales donde el acceso a especialistas de Salud Mental es mucho más deficitario, sino que a 3 de los 5 los voy a ubicar en la capital, Logroño, porque a más población más votos, y no solo eso sino que, sorpresa, ¡los voy a colocar en los mismos centros de salud donde ya existen unidades de salud mental!, eso sí, colapsadas por la falta de psicólogos clínicos. Con esta convocatoria hago una buena propaganda electoral y me gano la confianza de mi partido político saliendo en todas las portadas de la prensa local .
Pero ¡oh, vaya! Hay un pequeño problema. ¡Solo estoy formando a 1 psicólogo clínico por año y el primero que tendré disponible será en septiembre de 2024… y las elecciones son en mayo del 2023! ¿Qué puedo hacer? Yo quiero exhibir lo antes posible a mis 5 psicólogos para que la población los vea y parezca que me preocupo mucho por su salud mental (aunque no haya hecho nada en mis 4 años de gobierno para planificar mejor las necesidades de recursos humanos y formar a más psicólogos clínicos). Y, claro, ¡no existen! Pero el político piensa y dice, bueno, no pasa nada. Yo saco una convocatoria a 2 meses de las elecciones saltándome la ley (a sabiendas, porque se les había informado verbalmente y por escrito de ello reiteradamente) y si cuela, cuela. Total, si pierdo las elecciones, ya resolverá el siguiente este problemilla.
Y ¿cómo se salta el político la ley en este caso? Pues sencillo, no contrato a psicólogos especialistas en psicología clínica que requieren de 4 años de formación PIR previa. Porque, aun sabiendo que la ley exige que se debe de cumplir este requisito[1], decido de forma unilateral solo exigir que ¡sean graduados en Psicología! … Espera, espera… Esto qué significa exactamente: pues que con esta convocatoria el Servicio Riojano de Salud tiene la capacidad de contratar a jóvenes recién graduados en Psicología en la Universidad; es decir, de contratar a profesionales que no son sanitarios (y por ley ni siquiera pueden acceder a la información sanitaria de un paciente), que no tienen ninguna experiencia ni sanitaria ni mucho menos en el SNS y que, por supuesto, no han realizado la formación PIR. Problema resuelto. Eso de las garantías asistenciales con profesionales con experiencia y bien formados que decíamos antes no me reporta ni foto ni titular ni tampoco votos. Nada. Fuera. Yo quiero a mis 5 psicólogos ya y punto. Me da igual de dónde salgan y qué experiencia tengan.
Si que debe decirse que, aunque no se exigía en la convocatoria, tener el título de Especialista al menos daba unos puntillos extra en el baremo de méritos. Algo es algo. Pero, claro, si no he formado a 5 psicólogos clínicos, difícilmente se pueden presentar 5 a esta convocatoria. Lo que no existe, no existe. Finalmente, el anterior gobierno perdió las elecciones y el nuevo gabinete entró y se encontró con esta patata caliente. Aunque aún no se retirado ni modificado esta convocatoria para que se ajustara a la ley (es decir, exigiéndose el título de Psicólogo Especialista en Psicología Clínica), el proceso ha quedado temporalmente paralizado a la espera del resultado de este contencioso. Debo decir que esto me parece igualmente triste porque considero que un gobierno serio debe de hacer las cosas bien y planificar a medio-largo plazo sus necesidades en materia de recursos humanos. Si necesito o voy a necesitar 5 o 10 o 15 psicólogos clínicos, lo primero que tengo que hacer es pensar en cómo formarlos. Para poder formarlos hace falta aumentar el número de plazas de formación PIR y diseñar una estrategia para que, cuando acaben dicha formación, decidan quedarse en La Rioja y no se marchen a otras CC.AA. o a otros países. Cómo hacerlo da para otro texto íntegro sobre ello, pero existen abundantes trabajos que abordan las posibilidades para desarrollar sistemas de incentivos y motivaciones en el SNS que pueden emplearse si existe voluntad política y formación en los mandos intermedios (jefes de servicio).
Conclusiones
Como decía al principio y a modo de conclusión, el fondo de este contencioso no solo dirime si es posible contratar o no a psicólogos sin la especialidad para trabajar en AP, sino que se están discutiendo las raíces mismas del SNS y cómo queremos que este sea en el futuro.
¿Queremos contar con profesionales bien formados y con experiencia dentro del propio sistema donde van a ejercer a través de los periodos de formación MIR, PIR, EIR… o queremos profesionales da igual de dónde procedan y qué formación tengan?
¿Queremos calidad y garantías asistenciales o solo consultas donde alguien, da igual quién, cómo y cuándo, nos atienda?
¿Queremos un SNS excelente o precarizado y con profesionales con baja o ninguna cualificación?
Yo tengo clara mi respuesta. Debemos cuidar con todas nuestras fuerzas el sistema de Formación Sanitaria Especializada que entre todos hemos construido (MIR, PIR, EIR…) y no quedarnos ahí, sino que también debemos de seguir mejorándolo para que siga nutriéndonos de los profesionales del futuro, los que nos curarán, cuidarán y acompañaran cuando lo necesitemos (que todos lo necesitaremos antes o después). Abrir la entrada legal a profesionales sin garantías formativas en AP para obtener rédito electoral o político debe ser un límite inadmisible.
[1]La Ley 33/2011, de 4 de octubre, General de Salud Pública, establece en su disposición adicional séptima punto 4, que “Los psicólogos que desarrollen su actividad en centros, establecimientos y servicios del Sistema Nacional de Salud o concertados con él, para hacer efectivas las prestaciones sanitarias derivadas de la cartera de servicios comunes del mismo que correspondan a dichos profesionales, deberán estar en posesión del título oficial de psicólogo especialista en psicología clínica al que se refiere el apartado 3 del anexo I del Real Decreto 183/2008, de 8 de febrero, por el que se determinan y clasifican las especialidades en Ciencias de la Salud y se desarrollan determinados aspectos del sistema de formación sanitaria especializada”.
Medicina basada en la cortesía, ¡qué menos!
por Juan Gérvas, Doctor en Medicina, médico general rural jubilado, Equipo CESCA, España
y Mercedes Pérez-Fernández, especialista en Medicina Interna y médica rural jubilada, Equipo CESCA, España
Contacto jjgervas@gmail.com mpf1945@gmail.com
Hace unos años (en 2008) se publicó en el New England un texto titulado “Medicina basada en la etiqueta”, en la que el autor (Michael Kahn, psiquiatra) relataba su experiencia como paciente ingresado en un hospital, incluyendo la falta de cortesía de los profesionales, que ni miraban a los ojos, ni se presentaban a los pacientes. Para paliarlo sugirió en el hospital una conducta apropiada que sintetizó en seis puntos:
1. Pida permiso para entrar en la habitación; espere la respuesta afirmativa.
2. Preséntese mostrando su tarjeta de identificación.
3. Dé la mano.
4. Siéntese. Sonría si es apropiado.
5. Explique brevemente su papel en el equipo que le atiende.
6. Pregunte al paciente cómo se se siente en el hospital.
A nosotros nos asombró su énfasis en las conductas apropiadas a la situación y el entorno, pues de siempre hemos practicado una medicina basada en la cortesía y nos parecía que todo el mundo lo hacía.
Pero no, en atención primaria pocos profesionales practicaban lo que a nosotros nos parecía básico en la consulta, esa “etiqueta” que podríamos resumir en:
- Salga a la puerta y llame por su nombre al paciente.
- Espere de pie, respetuosamente, a que el paciente se levante de la silla y llegue a la puerta.
- Salude apropiadamente, sea dando la mano, dando un beso si hay familiaridad y es conveniente, o un abrazo, llegado el caso (por ejemplo, paciente conocido que asiste por primera vez a consulta después de años en prisión).
- Ayude al paciente a sentarse, si es caso a quitarse el abrigo o dejar paquetes y bultos.
- Inicie la consulta, salvo que conozca el motivo exacto de la visita, con una pregunta abierta tipo “¿Por favor, qué le trae hoy a la consulta?”.
- Deje hablar al paciente (cuando se deja hablar libremente a los pacientes, sin interrumpirles, la mayoría se agota en menos de dos minutos). La escucha es terapéutica y dar fe del sufrimiento es lo mínimo que espera el paciente.
- Mire a los ojos al paciente cuando sea conveniente, pero siempre más que a la pantalla del ordenador/computadora. Si viene acompañado pregunte si hay alguna relación con quien acompaña (no dé por supuesto que sea la esposa, hija, nieto, marido, etc), y sea deferente pero no olvide que el paciente es el paciente, una obviedad que se suele ignorar frecuentemente en la práctica.
- Si el paciente es nuevo, preséntese (y, además, presente a quien le acompañe, residente, estudiante, etc, pidiendo permiso para que esté acompañando esa tercera persona) y siempre pregunte al paciente su nombre añadiendo, con un ejemplo “¿Cómo quiere que lo trate, de usted, de tú? ¿Francisca, Paca,…, usted dirá?”. En la entrevista, no olvide tratar la situación familiar y laboral. No dé por supuesta la heterosexualidad y no deje de tratar la sexualidad si es apropiado al problema.
- Advierta lo que va a hacer, pidiendo permiso con el tono de voz (al menos): “Le voy a hacer la historia clínica, que veo está vacía”, “Voy a actualizar su historia clínica, para confirmar el teléfono y dirección”, “Voy a explorarle y, dado el picor que me cuenta, le tengo que ver la vulva, si no le importa”, etc.
- Recuerde que los especialistas focales no suelen tocar ni explorar físicamente al paciente, no sea pues especialista focal sino generalista y no tema el contacto físico con el paciente.
- Si escribe en la historia clínica, “cante” lo que va escribiendo de forma que el paciente pueda asentir, o disentir.
- Asegúrese de la concordancia con el paciente, el construir “paisajes”. Estos paisajes son interpretaciones comunes entre pacientes-comunidades y profesionales para comprenderse mutuamente y generar una imagen que ayude a hacer “vivibles” las adversidades, las enfermedades-accidentes y el enfrentarse a la muerte. Por supuesto, son paisajes” imaginarios y compartidos en la mente de profesionales y pacientes, familiares y comunidades; en su construcción es clave el conocer a fondo la comunidad y su cultura.
- No tenga miedo a perder el control del tiempo por practicar una “medicina basada en la cortesía”. Como generalista, tiene que ser “especialista” en dicho control y en el control de la incertidumbre. En la consulta, el tiempo ni se crea ni se destruye, simplemente se gestiona.
- Resuma la situación, ayude al paciente a poner el problema en su contexto y ofrézcale un plan de seguimiento y alternativas que sean apropiadas a su situación y cultura. Deje la puerta abierta a un nuevo contacto si el problema tratado se complica o cambia de forma llamativa, y en caso de sospecha de efecto adverso.
- Para terminar la entrevista pregunte al paciente si tiene dudas o si le queda algo por decir, o algo que le preocupe.
- En la despedida, repita el ritual de la recepción, levantándose, ayudando al paciente a ponerse el abrigo, y según sea apropiado dándole la mano en la puerta, o un beso, o un abrazo (por ejemplo, si ha sido una consulta sagrada como despedirse porque se va a vivir a un asilo, “obligado por las circunstancias”).
La cortesía se utiliza para lograr que todos estemos cómodos.
Por ejemplo, bien le duele al anciano ingresado de urgencias por hematemesis, que de pronto es tuteado y llamado «abuelo» por cualquier chiquillo que pasa por allí, de prácticas en la facultad, no digamos por administrativos, celadores, médicos y enfermeras. El anciano rumia su pensamiento sin decir nada: «¿De qué me conocerán?» o «¿Cuántas veces hemos comido juntos?». Nadie le pregunta cómo quiere ser tratado y muchos piensan que esa campechanía estilo Casa Real es expresión de cercanía; craso error en ambos casos.
Trabajar con cortesía es respetar las buenas costumbres, según la cultura y situación del paciente. De ahí la importancia de conocer la sociedad de los pacientes que atendemos, sean rumanos, musulmanes, daneses, británicos o gitanos, o españoles rurales, o catalanes o extremeños. Sobre todo cuando no es uno ni dos, sino un montón.
No puede ser dar por supuesto normas de cortesía de la clase media urbana española de la que solemos proceder.
En cortesía conviene más un punto de exceso que la escasez que casi llega al desprecio, insultante en lo más hondo. Dar la mano al recibir y despedir a un paciente es lo mínimo. Ayudar a quitarse el abrigo se hace con gusto a pacientes de todas las edades y sexos. Saludar cortésmente al paciente que se encuentra en la calle nos abre puertas para después poder prestar una atención de calidad en la consulta. Etc.
Hay que adaptarse. Por ejemplo, no es la misma la cortesía con un niño que con un anciano, ni con una adolescente a la que se conoce desde que nació que con una adolescente extranjera en su primera consulta.
La cortesía pretende que el paciente se sienta cómodo y relajado, con libertad para expresarse al ser tratado con la deferencia apropiada. En seguida ajustamos la cortesía a la situación y al paciente pues no puede ser la misma con quien habla fluidamente español y conocemos «de ciencia propia» que con quien acude por primera vez cubierta con un hiyab y apenas nos entiende.
Cortesía es en parte etiqueta pero como una forma de expresar reconocimiento, no como mecanismo para establecer barreras sino para derribarlas. La cortesía sitúa en plano de igualdad al médico y al paciente, por el respeto y dignidad que expresa al enfermo como persona.
Webgrafía -enlaces:
https://perioperative.files.wordpress.com/2016/04/etiquette-based-medicine.pdf
http://www.bmj.com/content/325/7366/682
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(19)32280-9/fulltext
http://saludineroap.blogspot.com/2023/05/multimorbidad-biologica-psiquica.html
http://e-spacio.uned.es/fez/eserv/bibliuned:500576/n3.9_Como_ejercer_una_medicina_arm__nica.pdf