Categoría: Atención Primaria
Lo estás haciendo muy bien
Murcia, primera región….
Murcia, primera región en la que los jefes de equipo de Primaria deben ser médicos
En medio de tanta noticia desesperanzadora para los profesionales de primaria, los médicos de Familia y pediatras que ejercen en la Región de Murcia han tenido una buena noticia.
La última reunión de la mesa sectorial ha servido para aprobar, con el único voto a favor del Sindicato Médico, que los jefes de equipo de primaria tengan que ser necesariamente médicos, tal y como se pactó en el acuerdo firmado en abril de 2007 entre el Servicio Murciano de Salud, CESM y CCOO, que, entre otras cosas, sirvió para evitar una huelga en el nivel (ver DM del 30-IV-2007).
Murcia se convierte así en la primera región que aprueba de manera oficial en un órgano de negociación algo que los facultativos vienen pidiendo desde hace tiempo en varias comunidades. Madrid (ver DM del 11-X-2010) y Asturias (7-IX-2010), por ejemplo, han tenido sendos conflictos entre sus respectivas administraciones y sus profesionales por la definición de este tema. Además, en el caso de Extremadura, la duración de la jornada y la titularidad de las direcciones médicas paralizaron la negociación del nuevo reglamento de atención primaria (ver DM 27-I-2011), que aún sigue en punto muerto.
«Hito histórico»
La medida aprobada en la mesa murciana supone, según Francisco Miralles, presidente de CESM en la comunidad, «un hito histórico para los médicos de primaria, ya que adoptarán el mismo rango que los servicios hospitalarios y la responsabilidad de la dirección recaerá sobre el facultativo, que es el profesional que cuenta con los conocimientos, la capacidad y la autoridad necesarios para liderar el funcionamiento adecuado de estos equipos». Miralles, que es, además, portavoz de turno del Foro de Médicos de Atención Primaria, defendió este punto ante todos los responsables autonómicos reunidos en la Conferencia Nacional de Primaria (ver DM del 17-X-2011).
La nueva medida, que tendrá rango de decreto, entrará en vigor a lo largo de los próximos meses, una vez que se cumplimenten todos los trámites exigidos para este tipo de normas. Su aplicación supone, entre otras cosas, modificar y adaptar el reglamento de funcionamiento de los equipos de atención primaria (EAP) en la región, y adecuar las funciones de los distintos profesionales que los integran.
Centro de salud gaseoso
Tras el éxito del hospital domiciliado introducimos un nuevo paradigma que contribuirá al sostenimiento del sistema sanitario en general y de la atención primaria en particular
¿ Qué es un centro de salud gaseoso?
Un Centro de salud Gaseoso es un centro de salud que vas más allá de la simple asistencia sanitaria y del relleno incesante de protocolos sin sentido, pero a la vez es algo más que un tramitador de burocracia infinita. Es un centro de salud que como el gas se extiende fuera de sus límites arquitectónicos y mentales llegando rápidamente al bar de la esquina, testigo impertérrito de desayunos eternos, e incluso algún centro comercial cercano. Es aquel que al contrario como el tradicional, huye de la sociedad real y corre presto a fundirse con los pacientes en el ciberespacio 2.0………. como el gas butano más o menos.
¿Quien trabaja en un centro de salud gaseoso?
En un centro de salud gaseoso puede trabajar desde un consejero.com a un vigilante de la playa, basta con tener mentalidad y agallas, ah y saber algo de blogs y ser muy disruptivo.
Los trabajadores de los centro de salud gaseoso son híbridos y como las moléculas de un gas son capaces de distribuirse por todo el espacio en el cual son contenidos. Las fuerzas gravitatorias y de atracción entre ellos son fuertes y basta tener un blog, escribir alguna tontería en twitter, perder las tardes con cualquier aplicación de la nube o editar un video casero, para pertenecer a esta nueva casta .Sus dirigentes viajan en AVE y participan en muchos saraos.Estos nuevos profesionales como el gas pueden comprimirse fácilmente, por lo que dejan enormes espacios vacíos entre ellos y el resto, y entre ellos y la realidad
y si quiero que mi centro de salud sea gaseoso?
Estimado amigo, para empezar tendrás que repetir varias veces al día durante todo el proceso de iniciación este mantra: Be gas may fríen, deberás hacerlo juntando la manos- insertar vídeo- mirada beatifica, voz grave y aspecto sereno.
¿Recomiendan algún master, curso, libro de autoayuda o similar?
Como parte teórica se recomienda el siguiente portfolio que deberían realizar al menos dos terceras partes del personal del centro:
Curso de informática aplicada y documentación audiovisual como una nueva dimensión, para torpes
Tunnig chu poin zero de viejos y manidos conceptos
Curso de iniciación al buerollismo I y II
Fraseologia, citas petulantes y autoanimación
Aprendizaje en odios a los malos hábitos como “pensar por uno mismo”
Pasantía en reivindicaciones profesionales eternas y trasnochadas en su nueva versión ¿ cuál? La 2.0
Estética personal y arreglos. Imprescindible para salir en el Delirio Médico ( La ISo-Cancamusa exige para acreditar un centro de salud gaseoso que al menos uno de sus miembros haya sido portada o doble página en este diario)
Chis-Garabis primer trimetre
Cantamañanismo avanzado
Vocalización y resumen en 140 caracteres (se quitaran al menos 10, para añadir: me gusta, guapa, auhhh, eres un crack o estoy contigo)
Curso de dilución ética y estética
Curso de alienación donde se aprenderá a reconocer como compañeros dignos de consideración solo a los que escriben en twitter , los que tienen Ipad, Iphone, Mac, twiiter, blog, drupal, prezi. No excluyente pero por este orden
Continuara
Si son iguales, que parezcan iguales
La Sociedad Española de Medicina Familiar y Comunitaria (SEMFyC), la Federaciónde Asociaciones de Enfermería Comunitaria y Atención Primaria (FAECAP) y la Sociedad Española de Calidad Asistencial (SECA) ante la publicación del Real Decreto-ley 9/2011, que en su capítulo 1 establece la prescripción de medicamentos por principio activo, queremos declarar lo siguiente:
1. Asumimos los contenidos del Real Decreto-ley 9/2011.
2. Dentro del Real Decreto-ley se incluye la prescripción por principio activo, que puede significar un importante aumento del riesgo para los pacientes y en particular para los más frágiles, aquellos que padecen varias enfermedades.
En estos pacientes, que son tratados con un arsenal más o menos numeroso de medicamentos, los errores en la medicación son frecuentes. No es inhabitual, por ejemplo, que un paciente duplique e incluso triplique la dosis de un mismo medicamento, que se le ha prescrito con diferentes nombres comerciales por diferentes profesionales, por lo que el paciente cree que está tomando diferentes medicamentos cuando en realidad está tomando varias dosis del mismo, con el grave riesgo que eso significa.
Para evitar ese error los profesionales sanitarios y los pacientes deben trabajar en establecer un listado escrito de medicación, con el nombre del medicamento, la dosificación, a qué patología corresponde, etc. Estos listados cada vez están más extendidos, ya que con ellos se evitan en buena parte los errores comentados. Sin embargo la prescripción por principio activo puede hacer inútil este esfuerzo, si no se toman medidas al respecto.
Hasta ahora se podía prescribir un genérico o un medicamento con marca, con nombre propio. Si se prescribía un medicamento genérico en la farmacia se dispensaba una caja en cuya etiqueta aparecía destacado el nombre del genérico, habitualmente junto con el nombre del laboratorio fabricante. El paciente podía comprobar fácilmente que estaba tomando omeprazol, por ejemplo. Si se prescribía un medicamento con marca se dispensaba una caja en cuya etiqueta aparecía destacada la marca. En ambos casos el paciente podía comprobar en su listado de medicamentos si estaba tomando lo que se le había indicado.
A partir de la entrada en vigor de la ley se prescribirá por el principio activo, y en los listados de medicación de los pacientes aparecerán los principios activos que debe tomar. Pero, y ahí está el problema, cuando acuda a la farmacia se le entregará una caja en cuya etiqueta podrá aparecer el nombre del principio activo, si dispone de genérico, o cualquiera de las marcas que corresponden a ese principio activo y estén dentro del rango de precios más bajo.
Un ejemplo para aclararlo. Omeprazol es un medicamento muy utilizado, del cual existen más de 40 presentaciones genéricas y más de 20 presentaciones con marca, todas ellas en el mismo rango de precios. Cuando se prescriba un omeprazol el paciente puede recibir más de 60 envases diferentes. Ciertamente en 40 de ellos pondrá el nombre “omeprazol”, pero en los demás pondrá nombres diferentes. En resumen, cuando se dispense este medicamento el paciente recibirá uno de los más de 20 envases con nombres diferentes. El ejemplo del omeprazol quizá sea el de mayor número de presentaciones, pero para inducir a error con que hay dos diferentes ya es suficiente.
Ese es el problema, en la etiqueta del envase, el nombre del medicamento no tiene porque coincidir con el principio activo. De hecho, si un principio activo no tiene genérico, solo tiene marcas, nunca el nombre que aparece en el envase será el del principio activo.
El riesgo que esto implica es muy alto. Los fallecimientos por errores de medicación son frecuentes, y con los etiquetados actuales es previsible que aumenten.
Todos, la administración pública, la industria farmacéutica, médicos, enfermeros, farmacéuticos y pacientes debemos implicarnos en identificar de forma inequívoca los medicamentos. Nuestra salud está en juego.
SI SON IGUALES, QUE PAREZCAN IGUALES
Sin duda es la Administración, y en este caso el Ministerio de Sanidad, quien puede resolver en buena medida el problema sin grandes cambios. Nuestra propuesta es tan simple como que una de las dos caras principales de los envases (hablamos siempre del envase externo, de la caja) contenga exclusivamente la siguiente información:
– Nombre del principio activo, por ejemplo “OMEPRAZOL”
– Dosis, por ejemplo 20 mg
– Número de dosis y forma farmacéutica, por ejemplo 28 comprimidos
Y simplemente con eso las más de 60 cajas diferentes que ahora existen de omeprazol 20 mg, 28 comprimidos, aprobadas para su dispensación según el listado de precios de referencia, tendrán todas una cara común con sus señas de identidad (principio activo, dosis, número de dosis y forma farmacéutica), de manera inequívoca, lo que facilitará la identificación de duplicidades, omisiones, etc.
La normativa española, basada en la europea en cuanto a etiquetado, es perfectamente compatible, ya que lo único que se hace es redistribuir la información que ya ve en el envase. La norma (RD 1345/2007) no establece preponderancia de una información frente a otra, por lo que la adecuación a nuestra propuesta es sencilla y posible, y además necesaria. Y el laboratorio dispone del resto del envase para individualizarse.
A este concepto, las cajas que contengan un mismo principio activo han de mostrar una apariencia común, le denominamos ISOAPARIENCIA, que preferimos al de bioapariencia que se maneja habitualmente.
Para concluir: la prescripción por principio activo puede ser conveniente, pero debe modificarse de manera urgente el etiquetado, introduciendo la isoapariencia. Al fin y al cabo, SI SON IGUALES, QUE PAREZCAN IGUALES.
¿quieren los pacientes estar cerca de «sus» especialistas?
#16Bsefap= hashtag del 16 Congreso nacional de la sociedad española de farmacéuticos de atención primaria (SEFAP). Conferencia de @vmontori
la eficacia real de la vacuna antigripal
Conclusión: La vacuna contra la gripe tiene un efecto modesto en la reducción de los síntomas de la gripe y en la reducción de días de trabajo perdidos en adultos sanos. No hay evidencia de que afectan a las complicaciones de la gripe (como neumonía), o a la transmisión.
La dramática diferencia entre el tamaño aparente del efecto con el riesgo relativo (RR) y la diferencia de riesgo (DR) se debe a que RR es una medida relativa y DR es una medida absoluta teniendo en cuenta el riesgo basal de la gripe. Este riesgo inicial es relativamente bajo. Durante los meses de invierno será de siete (7) episodios de síndromes gripales cada cien (100) adultos, pero menos de uno de estos es causada por gripe.
¿Libre elección?…..¿Mentira?
por Joaquín Morera Montes. Médico de familia
Tras más de un año desde que se implantó la libre elección en Madrid, en algunos centros, es más difícil el poder ejercer el derecho de cambio de médico de lo que lo era antes.
Aunque la idea está muy bien porque defiende un derecho clave de la atención sanitaria, la realidad exige una revisión en profundidad del modelo.
En el centro de salud donde trabajo intentar cambiar de médico es simplemente una utopía. La razón es muy simple, la media de pacientes asignados por cupo es muy superior a la “cifra umbral” que se ha considerado adecuada y a partir de la cual se puede rechazar la libre elección argumentando que no es recomendable la nueva asignación por exceso de cupo. Todos los cupos médicos, sin excepción, pasan con creces esta “cifra umbral” que en nuestro centro es de 2066, siendo el cupo con menos pacientes asignados de 2111 y el máximo de 2285 (cifras oficiales a 31 de agosto de 2011).
 Esto lleva a situaciones tan increíbles como que un paciente que no está en absoluto de acuerdo con el trato recibido por el médico (con razón o sin ella), solicita el cambio y se encuentra con que no ha sido aceptada su solicitud. Ha sido temporalmente atendido por otro médico, el que en principio eligió, pero en uno o dos meses recibe una carta que le indica que sigue con el médico previo. Esto tiene mucha importancia si ha existido alguna discusión entre paciente y médico, encontrándose ambos en una situación totalmente desagradable y forzada que no ayuda nada a la relación paciente-medico, al establecimiento de las necesarias alianzas entre ambos, ni a una atención mínimamente correcta. Se ha dado el caso de cambiarse de médico porque no se le había concedido una incapacidad temporal (IT) por no considerarlo indicado, haber solicitado el cambio de médico, ser atendido por otro facultativo que le atiende y le da la IT pero no lo acepta en su cupo y vuelve al médico previo con una IT que tiene que continuar aunque no esté de acuerdo con tal proceder. Esto puede pasar igual con un tratamiento, solicitud de pruebas, etc. En todos los casos se produce una situación realmente desagradable, cuando no conflictiva o incluso de riesgo.
Esto lleva a situaciones tan increíbles como que un paciente que no está en absoluto de acuerdo con el trato recibido por el médico (con razón o sin ella), solicita el cambio y se encuentra con que no ha sido aceptada su solicitud. Ha sido temporalmente atendido por otro médico, el que en principio eligió, pero en uno o dos meses recibe una carta que le indica que sigue con el médico previo. Esto tiene mucha importancia si ha existido alguna discusión entre paciente y médico, encontrándose ambos en una situación totalmente desagradable y forzada que no ayuda nada a la relación paciente-medico, al establecimiento de las necesarias alianzas entre ambos, ni a una atención mínimamente correcta. Se ha dado el caso de cambiarse de médico porque no se le había concedido una incapacidad temporal (IT) por no considerarlo indicado, haber solicitado el cambio de médico, ser atendido por otro facultativo que le atiende y le da la IT pero no lo acepta en su cupo y vuelve al médico previo con una IT que tiene que continuar aunque no esté de acuerdo con tal proceder. Esto puede pasar igual con un tratamiento, solicitud de pruebas, etc. En todos los casos se produce una situación realmente desagradable, cuando no conflictiva o incluso de riesgo.
Es cierto que al paciente le queda la opción de solicitar a otro facultativo, pero se convierte en un “rodador” que no será aceptado por nadie de forma definitiva. Por último, el paciente puede solicitar mediante instancia al altísimo (responsable en la Gerencia) el cambio, que será realizado de facto y sin que medie opinión de ningún facultativo, aunque la mayoría no conoce esta posibilidad.
Esta situación también va en contra del derecho de elección de cualquier ciudadano al conocer la opinión favorable sobre algún médico en concreto y el derecho a cambiar para ser atendido mejor según el criterio de quién elije.
En estas circunstancias además es muy fácil caer en la selección adversa, es decir, no elegir a los pacientes que se suponen conflictivos o a aquellos que puedan dar más trabajo (por ejemplo los que tengan patologías crónicas, pluripatológicos y mayores) y elegir sin embargo a aquellos que acuden muy poco y son jóvenes. Los cupos se llenan así de población que dan “poco trabajo”, quedando en un círculo de mala atención precisamente quienes más precisan de ella.
Como usuario y también como profesional creo que, según está en este momento la libre elección, se está engañando y faltando al respeto de todos los implicados. El haber creado una normativa sin tener las herramientas adecuadas para que siempre pueda llevarse a cabo es una medida falsa que interrumpe los derechos que como ciudadanos tenemos y que curiosamente antes podíamos ejercer con mayores garantías. En estas circunstancias se convierte en una medida exclusivamente de propaganda política.
La única manera de que sea una medida real es teniendo los umbrales siempre en una cifra superior a la de la mayoría de los cupos, y en cualquier caso superior a la media del centro, teniendo en cuenta los óptimos que están establecidos para poder realizar una atención adecuada a las necesidades de la población (nunca más de 2000 pacientes para los cupos normales de medicina de familia, sin dispersión geográfica ni situaciones especiales). Y si no puede ser así será mejor dejarlo como estaba antes para que el médico no pueda rechazar por exceso de cupo. Aunque no es la mejor solución al menos será sincera, el paciente podrá ejercer sus derechos y los médicos mostraremos nuevamente que somos capaces de asumir esto y mucho más, pero sin pantomimas.
lecciones de un acordeonista en el metro de Begoña
Innovación, cambio organizacional y pequeñas cosas: lecciones en el metro
Hace unos días tuve la oportunidad de asistir a un simposium de directivos sanitarios; estaba muy interesado en oír a los ponentes de una mesa sobre tecnologías de la información y comunicación en sanidad. La verdad es que fue bastante decepcionante y, excepto, el ponente extranjero que mantuvo el tipo explicándonos como funcionan estas tecnologías en su país, el tono de las intervenciones fue mediocre y poco novedoso. Hasta tal punto fue átona la mesa, que voy a tener que replantearme seriamente la idea que tengo de los denomidados expertos (de España y de la CEE) en esta materia de nuevas tecnologías.
Sin embargo, no perdí el día. Pude asistir a otra mesa sobre integración asistencial muy interesante con ponentes de bastante nivel y, sobre todo, fui testigo de una circunstancia que me hizo meditar sobre las oportunidades de cambio en la organizaciones mediante medidas sencillas.
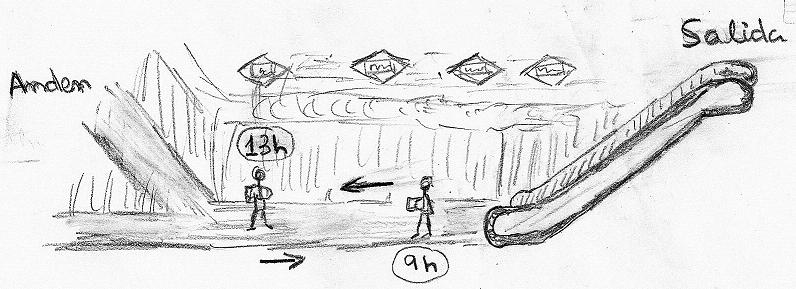
El suceso ocurrió a la ida y a la vuelta de la reunión, en la estación de Begoña del metro de Madrid ( salida a hospital de La Paz y las cuatro torres). Se resume en el gráfico adjunto, que explico por mi escasa habilidad con el dibujo: el protagonista – muñequillo- era un músico que tocaba el acordeón en las galerías del metro para sacarse unas monedas.
Cuando uno tiene un martillo, todo lo que ve son clavos
Elección del tratamiento: el sesgo del especialista
Los pacientes necesita información equilibrada
No existen ensayos comparativos consistentes en el que basar la elección entre las tres opciones principales para los pacientes con cáncer de próstata localizado: prostatectomía radical, radioterapia, y conducta expectante (1).
Entonces, ¿Cómo se realiza esta elección en la práctica?
Los médicos suelen recomendar la terapia en la que son especialistas. En el año 2000, se les pidió a 501 urólogos estadounidenses y 559 oncólogos que dijeran que tratamiento consideraban más eficaz para el cáncer de próstata localizado en pacientes con una esperanza de vida de al menos 10 años. Nueve de cada diez urólogos recomendó la prostatectomía, mientras que 7 de cada 10 oncólogos consideran que la radioterapia y la prostatectomía eran igual de efectivos (2).
En otro estudio realizado en EE.UU, publicado en 2010, se analizaron 85. 088 pacientes con cáncer de próstata localizado (3). En este estudio retrospectivo, el 70% de los 12.248 pacientes de 65 a 69 años que consultó solo a un urólogo sufrieron prostatectomía radical, mientras que el 78% de los 10.064 pacientes de la misma edad que consultó a un urólogo y a un médico especialista en oncología radioterápica, recibieron radioterapia. Una ligera mayoría (53%) de los 2.329 pacientes que vio a un urólogo y a un oncólogo médico se sometieron a prostatectomía radical (3), mientras que el 70% de los 2.910 pacientes que vieron los tres tipos de especialistas recibieron radioterapia (3)
Entre los 14 599 pacientes que consultaron a un médico general después de ver a un urólogo, casi el 58% decidió en la espera expectante, frente a alrededor del 7% (en promedio) de los pacientes que eligieron esta opción, pero no consultaron a un médico de medicina general (3).
El intercambio de información con los pacientes. Un estudio retrospectivo de este tipo no puede demostrar que la elección de un tratamiento particular está determinada exclusivamente por el tipo de especialista que el paciente ha consultado: es posible que los pacientes estuvieran particularmente bien informados y eligieron a sus especialistas en consecuencia.
Sin embargo, este estudio demuestra que la decisión de un urólogo para referir a un paciente a un oncólogo radioterapico depende más de factores como la proximidad a las instalaciones de radioterapia o punto de vista personal del urólogo, que la situación clínica del paciente (3).
Parece poco probable que los pacientes tengan acceso a la información necesaria, para tomar una decisión informada entre las opciones de tratamiento disponibles
1- Prescrire Rédaction “1-5. Patients ayant un cancer de la prostate” Rev Prescrire 2010; 30 (326 suppl. interactions médicamenteuses).
2- Fowler FJ et al. Comparison of recommendations by urologists and radiation oncologists for treatment of clinically localized prostate cancer. JAMA 2000; 283 (24): 3217-3222.
3- Jang TL et al. Physician visits prior to treatment for clinically localized prostate cancer. Arch Int Med 2010; 170 (5): 440-450.
traducción del editorial publicado en Prescrire International. February 2011; 20( 113) ©Prescrire
merece la pena facilitar el acceso a la información médica (1)
 La necesidad de que los médicos tengan acceso a las mejores fuentes de información biomédica es puesta en cuestión a menudo, incluso en épocas de vacas gordas. Un elegante menosprecio o la ignorancia más absoluta han sido moneda común en las apreciaciones de gestores y políticos hacia esta necesidad. Todavía recordamos como un hábil gestor decía no entender el porqué de las quejas cuando a pesar de haber suspendido la subscripción de cerca de mil revistas (entre ellas las más relevantes), todavía quedaban unas dos mil por consultar, o esa consejera autonómica que a pesar de su “modernez dospuntocerica” impide a los profesionales el acceso a internet desde la consultas.
La necesidad de que los médicos tengan acceso a las mejores fuentes de información biomédica es puesta en cuestión a menudo, incluso en épocas de vacas gordas. Un elegante menosprecio o la ignorancia más absoluta han sido moneda común en las apreciaciones de gestores y políticos hacia esta necesidad. Todavía recordamos como un hábil gestor decía no entender el porqué de las quejas cuando a pesar de haber suspendido la subscripción de cerca de mil revistas (entre ellas las más relevantes), todavía quedaban unas dos mil por consultar, o esa consejera autonómica que a pesar de su “modernez dospuntocerica” impide a los profesionales el acceso a internet desde la consultas.
Los profesionales interesados en hacer ver esta necesidad tampoco colaboran mucho. Cuando lo que se trata es de resolver las dudas de la práctica diaria, el empobrecimiento inquisitivo de los médicos es notorio, y cada vez más se conforman con una única fuente de información. Que según un estudio, Jano, una (buena) revista de noticias y artículos de opinión con un suplemento clínico de revisiones breves, sea la más apreciada por los médicos de atención primaria, habla poco a favor de estos profesionales, y mucho a favor de la revista. Las sucesivas hornadas de médicos en formación, siguen llegando a los hospitales con un desconocimiento claro de las estrategias más eficaces para conseguir información científico-médica, y lo que es peor, muchos se van con la misma impericia.
Los otros profesionales interesados tampoco han colaborado mucho. La creación de fastuosas bibliotecas virtuales nacidas al albor del exceso de dinero y de las ganas de publicitar algo con muchas lucecitas y tecnología, ha sido (o será) un arma de doble filo. Nuestra s bibliotecas han caído en la tentación tecnológica del acceso digital per se y no como producto de una planificación. No se han evaluado necesidades, ni costes y se han convertido en simples adquiridoras de ofertas. No han sabido posicionarse en la autoridad de la parte que demanda y no han querido convertirse en intermediarias de los deseos y necesidades de sus usuarios. En honor de la verdad cuentan con pocos recursos e influencia pero cuando la han tenido, se ha dilapidado en fuegos de artificio para una promoción fatua o personal.