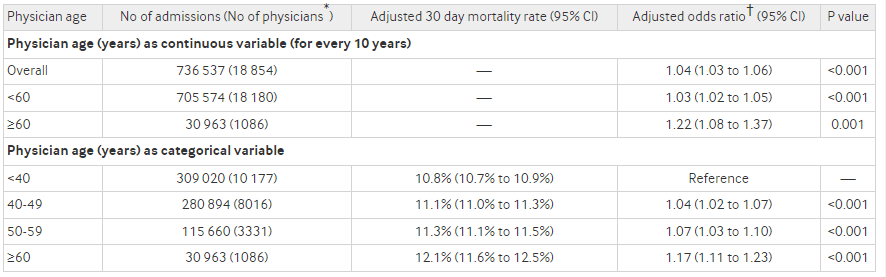Categoría: Asistencia sanitaria
De obligada lectura
En medicina hay libros o artículos de esos que te llevan a decir: “todo estudiante (o residente) debería leer”. Aunque la comprendo, a mí no me gusta la frase, es lógico que tu sorpresa o ilusión ante un buen trabajo te lleve a recomendarlo a generaciones venideras, pero esa «obligación» que impones, no es de recibo. Puede que el artículo no sea tan bueno, o el momento no sea el adecuado como lo fue para ti, es probable que esa persona a la que se lo dices, no lo necesite o no lo entienda en ese momento determinado. Seria mejor recomendar, e incluso recomendar solo a demanda del interesado. Solo en contadas ocasiones y conociendo al que crees que lo necesita, le puedes decir eso de “léete esto ¡chaval!”
Gracias a Juan Gérvas (una vez más) he llegado a este antiguo articulo que documenta y explica un hecho típico de la medicina generalista y que todos los que trabajamos en atención primaria deberíamos aprehender, ya que conocer casi todos lo conocemos. Se trata de eso que los bayesianos y evidenciologos llaman la probabilidad preprueba y cómo varía esta probabilidad según el entorno en el que trabajemos
Juan,lo aplica para ilustrar la peligrosidad de la desaforada afición de nuestros conciudadanos para acudir a los servicios de urgencias, y lo explica sencillo y bien. Da igual, casi nadie lo leerá y de los que lo hagan unos será para criticarlo sin misericordia por venir de quien viene, otros porque nunca entenderán, a pesar de su aparente formación intelectual, este sencillo problema de la masificación de las urgencias ambulatorias y el abuso de las hospitalarias.
Bien, pero hablemos del artículo. Se titula: Occurrence and clinical significance of overt blood loss per rectum in the general population and in medical practice (Frecuencia e importancia clínica de la pérdida manifiesta de sangre por recto en la población general y en la práctica médica) y el resumen traducido es este
Aunque la pérdida de sangre por el recto en medicina general es frecuente y no suele ser grave, puede ser el primer síntoma de un trastorno maligno colorrectal. Para determinar la incidencia y la importancia clínica de la pérdida evidente de sangre por el recto, se realizó una búsqueda bibliográfica en Medline. Se informó de que la incidencia de este síntoma en la población general era de aproximadamente 20 por 100 personas al año, la «incidencia de consulta de atención primaria» de aproximadamente seis por 1.000 y la incidencia de derivación a un especialista médico se estimó en aproximadamente siete por 10.000 al año. La importancia clínica del síntoma variaba en función de la población: el valor predictivo de la pérdida de sangre rectal manifiesta para una neoplasia maligna colorrectal se estimaba en menos de uno de cada 1.000 en la población general, aproximadamente dos de cada 100 en la práctica general y hasta 36 de cada 100 en pacientes derivados. Se desconoce cómo contribuye la manifestación de la hemorragia (y otros signos y síntomas) a la selección de pacientes en cada uno de estos estadios, dando lugar a probabilidades previas crecientes.
Juan Gérvas nos lo explica en este articulo :
En general la rectorragia es “inocente”, se debe a hemorroides o fisuras anales, y los pacientes lo suelen saber y manejar por sí mismos, sin consultar con el médico de cabecera y sin ir a urgencias. La probabilidad de que la rectorragia se deba a un cáncer del aparato digestivo es muy baja, del 1 por 1000.
Cuando los pacientes en ese estudio decidieron consultar con su médico de cabecera la probabilidad del cáncer subió al 20 por 1000. Es decir, los pacientes, si deciden consultar es porque “saben” que la rectorragia es distinta, que vale la pena la consulta, y sube a veinte por mil la probabilidad de cáncer, un ejercicio excelente de “auto-cuidado”, de “auto-selección”.
Después, cuando los médicos generales decidieron mandar a los pacientes con rectorragia a los especialistas focales, o a urgencias, la probabilidad de cáncer subió a 360 por 1000. Es decir, los médicos de cabecera seleccionaron a los que tenían mayor probabilidad de cáncer (en los que valía “la pena” el realizar más pruebas) y multiplicaron por 18 la probabilidad de cáncer de aparato digestivo. Así, de 1000 personas con rectorragia que a través del médico de cabecera llegaron a urgencias o especialistas focales, 360 tenían cáncer (640 no)
¿Se imagina si los pacientes con rectorragia de este estudio hubieran ido todos a urgencias hospitalarias o los especialistas “para estar tranquilos”, pruebas y más pruebas, daños sin sentido a 999 de cada 1000?
De todas formas, lo “recomendable” que no obligatorio, es cogerse el artículo completo en PDF con lápiz, «borra» y subrayador de colorines y estudiarlo en profundidad
Más información en El fundamento científico de la función de filtro del médico general del mismo autor y Mercedes Pérez Fernández
Romper las reglas para una mejor atencion sanitaria
Extracto de Breaking the Rules for Better Care de Berwick DM, Loehrer S, Gunther-Murphy C. JAMA. 2017 Jun 6;317(21):2161-2162. doi: 10.1001/jama.2017.4703 + pagina web de Institute for Healthcare Improvement + Leadership Alliance y sobre todo gracias a @conectantes que me hicieron buscar más información sobre este tema, en su podcast nº 235 se puede encontrar buenos comentarios sobre el asunto
Las cargas y la complejidad administrativas es una de las maneras más costosas de despilfarrar en sanidad. La burocracia merma la experiencia asistencial de los pacientes y restan tiempo y moral a los médicos y demás personal, impidiendo las interacciones de valor añadido. La revista JAMA publicó hace unos años un comentario sobre la iniciativa de una red de ejecutivos de hospitales y clínicas, empresas, gobiernos, asociaciones y organizaciones sin fines de lucro norteamericanas (Institute for Healthcare Improvement (IHI) Leadership Alliance) para estudiar los tipos y magnitud de este despilfarro en la primera línea asistencial.
Uno de los principios de “rediseño radical” que propone la Alianza es el de «Hacerlo fácil». Este exige la eliminación continua de las barreras administrativas que aportan poco o ningún valor a la asistencia, obstaculizan el trabajo de los médicos, frustran a pacientes y familiares y hacen perder tiempo y otros recursos.
En enero de 2016, esta Alianza (Alliance), declaró la «Semana de romper las reglas para mejorar la atención» (Breaking the Rules Week) . En este apartado de “romper las reglas”, la alianza se basó en la premisa de que las reglas y regulaciones existentes a menudo impiden que los profesionales brinden la mejor atención posible a sus pacientes. Al romper estas reglas, la alianza esperaba crear un sistema de atención médica más eficiente, efectivo y centrado en el paciente.
Las organizaciones participantes plantearon a su personal y pacientes una sencilla pregunta:
«Si pudiera interrumpir o cambiar cualquier norma para mejorar la experiencia asistencial para pacientes o profesionales, ¿Cuál sería?».
https://www.ihi.org/networks/leadership-alliance/breaking-the-rules-for-better-care
El personal del Institute for Healthcare Improvement revisó todas las normas propuestas por los participantes y clasifico las normas «a romper» en 3 tipos:
1. Hábitos arraigados en comportamientos organizativos, basados en interpretaciones erróneas y con poco o ningún fundamento real en requisitos legales, reglamentarios o administrativos (por ejemplo, prohibir que haya agua potable a disposición del personal en los puestos de enfermería).
2. Requisitos específicos de la organización que las autoridades locales podrían cambiar sin infringir ningún estatuto o reglamento formal (por ejemplo, obligar a los pacientes y familiares a pagar por el aparcamiento o restringir las horas de visita).
3. Requisitos legales y reglamentarios reales (por ejemplo, la «norma de los 3 días» para el acceso de los pacientes a los centros de enfermería especializada).
De las 342 normas recopiladas, 57 (16%) eran de tipo 1; 211 (62%) de tipo 2; y 74 (22%) eran de tipo 3.
Muchos miembros de la Alianza tomaron medidas en relación con las normas identificadas por sus pacientes y personal. Las acciones más comunes fueron de cuatro tipos: (1) desmentir mitos sobre normas reglamentarias y administrativas inexistentes o malinterpretadas mediante la formación del personal, (2) buscar la claridad de los organismos reguladores pertinentes sobre el verdadero alcance e intención de las normas, (3) cambiar las políticas administrativas locales para las que no se encontró una justificación suficiente y (4) hablar con una «voz colectiva» a los responsables políticos sobre normas perjudiciales para la atención o que suponen un despilfarro de recursos limitados. (La última categoría incluía reunirse con los responsables de los Centros de Servicios de Medicare y Medicaid para debatir los efectos adversos de la norma de los 3 días y el excesivo número de medidas exigidas por el gobierno federal).
Contrariamente a las expectativas iniciales, aunque existían obstáculos legales y reglamentarios que suponían un despilfarro, la mayoría (78%) de las normas obstruccionistas y despilfarradoras identificadas por los pacientes y el personal estaban totalmente bajo el control administrativo de los directivos y gestores sanitarios que podían cambiarlas.
La mayoría de las sugerencias del personal para cambiar las normas no iban dirigidas a sus propias condiciones de trabajo, sino más bien a atender mejor la comodidad de los pacientes y familiares, aliviando sus preocupaciones físicas, emocionales y financieras.
En gran parte de los casos, el personal tenía recomendaciones muy concretas sobre cómo abordar problemas antiguos como el acceso o los tiempos de espera. Aunque las normas que con más frecuencia se sugería cambiar eran a menudo complejas, muchas eran tan sencillas como el límite de una manta por paciente o no ofrecer comida a las parejas de las pacientes de maternidad.
Estas sugerencias de la Leadership Alliance indican que las organizaciones sanitarias pueden emprender acciones directas para reducir una parte sustancial del oneroso despilfarro administrativo tan frecuente en la sanidad, sin necesidad de batallas políticamente difíciles para modificar reglamentos, leyes o políticas de pago. Como suele ocurrir en los sistemas de producción complejos, gran parte de la sabiduría reside en los trabajadores y en las personas a las que prestan sus servicios. Si se les pide, en un entorno seguro, que identifiquen los obstáculos sin sentido al trabajo productivo, pueden hacerlo y lo harán al servicio de una mejor atención a los pacientes y sus familias.
Los responsables sanitarios harían bien en preguntar a sus médicos, personal y pacientes qué hábitos y normas parecen estar perjudicando la atención sin los beneficios correspondientes y, con prudencia y circunspección, cambiarlos.
Cribado y registro de los determinantes sociales de la salud: ¿Oportunidad o una carga irrazonable?
Por Paco Camarelles
La publicación del documento Condicionantes sociales y del contexto familiar que sería recomendable incluir en la historia de salud digital (PDF) me suscita algunas dudas y preguntas como médico de familia clínico que se han planteado tambien otros médicos de familia en países como USA.
La primera duda es si el cribado y registro de los determinantes sociales de la salud es una oportunidad o una carga irrazonable. El artículo publicado en la revista FPM “Screening for Social Determinants of Health: An Opportunity or Unreasonable Burden?” nos aporta algunos aspectos de reflexión con los que coincido:
- Creo que la atención médica que proporciono promueve resultados saludables. Sin embargo, hay estudios que estiman que la atención clínica representa solo del 10 al 20 por ciento de los contribuyentes modificables a los resultados de salud en una población. De otro 80 o 90 por ciento de los factores de salud modificables son comportamientos relacionados con la salud, entre ellos los factores socioeconómicos y factores de entorno físico que, generalmente, caen fuera del alcance de lo que consideramos atención médica (determinantes sociales de la salud DSS).
- La genética es, por supuesto, un importante contribuyente a los resultados de salud. Pero al menos, por ahora, no es un contribuyente modificable de la salud.
- La investigación que respalda los beneficios de agregar la responsabilidad de cribado de los DSS a la atención primaria es limitada. Con las consultas sobrecargadas, y el déficit de profesionales sanitarios que tenemos, la responsabilidad de abordarlos no debería ser únicamente del médico de familia.
- Como médico que cree en el modelo biopsicosocial, encuentro el concepto de tratar de modificar los DSS de los pacientes atractivo. Pero como médico que es muy consciente de las expectativas en constante expansión de lo que debería estar haciendo para brindar atención de «calidad» en mi consulta, enfrentarme a esta nueva tarea me crea dudas: ¿Tiene sentido «medicalizar» cuestiones como la inseguridad económica, las desigualdades sociales y las condiciones de la vivienda? ¿No es este un cometido de la Salud Publica, las políticas y el trabajo sociales? ¿Deberíamos emplear más trabajadores sociales para ayudarnos a guiar a nuestros pacientes cuando sus resultados de detección de los DSS nos digan que necesitan ayuda? ¿Es posible dedicar mayores recursos? ¿Qué intervenciones marcarán la mayor diferencia? Y, finalmente, ¿Dónde está la investigación para apoyar este esfuerzo?
- Esas son algunas preguntas de la editorial que es necesario hacerse, al igual que reflexionar sobre la pertinencia de introducir otra encuesta de detección en mi práctica y luego no saber qué hacer con los resultados anormales, tema que me preocupa.
Hay otros aspectos del documento del Ministerio de Sanidad que creo que debemos abordar las sociedades científicas: la factibilidad del cribado de los DSS, como llevar a cabo la implementación de la propuesta y cómo podemos aumentar la implicación de los médicos de familia en esta tarea, y consensuar un paquete mínimo y factible de cribado de los DSS.
Hacia una inteligencia artificial de diagnóstico conversacional
Por Julio Bonis Sanz. Médico de familia + MBA + Ingeniero de IA PLN
En el repositorio arXiv investigadores de Google han publicado hace tres días un artículo titulado: «Hacia una IA de diagnóstico conversacional» (Towards Conversational Diagnostic AI)
Diseño del estudio: en un estudio aleatorizado, doble ciego cruzado de consultas basadas en texto. Se elaboraron 149 escenarios clínicos que fueron representados por actores entrenados, al estilo de un Examen Clínico Objetivo Estructurado (ECOE). Los actores interaccionaban exclusivamente vía chat de texto, bien con 20 médicos de atencion primaria (10 canadienses y 10 indios) con amplio rango de experiencia (entre 3 y 30 años), o bien con un modelo de lenguaje (estilo chatGPT) denominado AMIE (Articulate Medical Intelligence Explorer).
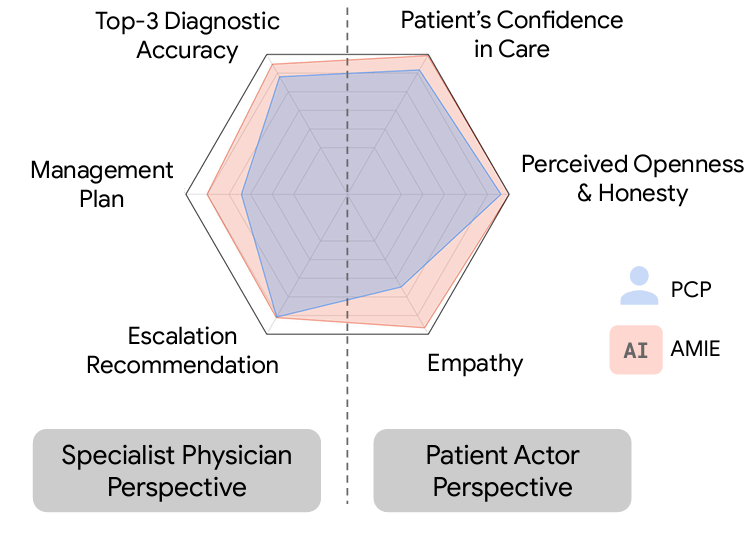
Se pidió a los médicos y a la IA elaborar un listado de los 10 diagnósticos más probables ordenados de más a menos probables. Además se evaluaron multitud de dimensiones de la entrevista clínica; desde aspectos relacionados con la empatía, presencia del diagnóstico correcto entre el listado de diagnóstico, si el tratamiento recomendado era apropiado, si las pruebas complementarias solicitadas eran apropiadas, si las derivaciones al especialista eran adecuadas, etc.
Esta evaluación se realizó mediante dos tipos de cuestionarios: unos de satisfacción validados, rellenados por los actores (para las dimensiones de empatía) y otros cuestionarios rellenados POR MÉDICOS ESPECIALISTAS seleccionando la especialidad según el caso, a juicio de los investigadores (ingenieros informáticos de Google) para evaluar la calidad clínica. Se media por tanto esta última y , pero también la calidad empática del encuentro.
Resultados: La IA obtuvo mejores resultados en todas las dimensiones (clínicas y empáticas) que los médicos de atención primaria… a juicio de médicos especialistas.
Conclusión: La IA puede cambiar ciertas cosas, pero hay otras que no van a cambiar. Ninguno de los investigadores (ingenieros de Silicon Valley) ni ninguno de los médicos y expertos que andan estos días discutiendo las limitaciones del estudio (que las tiene) ha caído en la cuenta de que a lo mejor el criterio de un médico especialista no es lo mejor para valorar lo que ocurre en una consulta de atención primaria. Se considera una obviedad que el juicio clínico del médico especialista es el gold standard que por pura epistemología se asume que nunca se podrá superar (como mucho igualar).
Interpretación alternativa: Los resultados del estudio sugieren que la IA se comporta, en cuanto a sus decisiones clínicas, más como un especialista que como un médico de atención primaria. Esto tiene sentido pues los modelos de lenguaje están entrenados con el contenido encontrado en internet (incluido PubMed) y eso es lo que replican al generar textos.
Por tanto no sería descabellado pensar que los primeros susceptibles de ser sustituidos deberían ser los médicos especialistas y no los generalistas. Sin embargo eso tampoco lo veremos.
PD: como dato curioso se pidió a los especialistas indicasen si el «médico de familia/IA» había producido una «alucinación» (se define como un contenido sin sentido, erróneo o inventado por un modelo de lenguaje). Según se puede ver en el artículo publicado los especialistas (que evaluaban los chats sin saber si eran generados por humanos o una IA) encontraron alucinaciones en un 10% de los casos en la IA… y en un 15% de los médicos de familia. Corolario: Conviene no ir puestos de LSD al centro de salud.
Towards Conversational Diagnostic AI
Resumen canónico : En el corazón de la medicina se encuentra el diálogo médico-paciente, en el que una hábil anamnesis allana el camino para un diagnóstico preciso, un tratamiento eficaz y una confianza duradera. Los sistemas de Inteligencia Artificial (IA) capaces de dialogo diagnóstico podrían aumentar la accesibilidad, la coherencia y la calidad de la atención. Sin embargo, aproximarse a la experiencia de los médicos es un gran reto pendiente. Presentamos AMIE (Articulate Medical Intelligence Explorer), un sistema de IA basado en un modelo de lenguaje amplio (LLM) optimizado para el diálogo diagnóstico.
AMIE utiliza un novedoso entorno simulado basado en el juego automático con mecanismos de retroalimentación automatizados para escalar el aprendizaje a través de diversas enfermedades, especialidades y contextos. Diseñamos un marco para evaluar ejes de rendimiento clínicamente significativos, como la elaboración de la historia clínica, la precisión diagnóstica, el razonamiento de gestión, las habilidades de comunicación y la empatía. Comparamos el rendimiento de los AMIE con el de los médicos de atención primaria (MAP) en un estudio aleatorizado, doble ciego cruzado de consultas basadas en texto con actores pacientes validados al estilo de un Examen Clínico Objetivo Estructurado (ECOE). El estudio incluyó 149 escenarios de casos clínicos de profesionales de Canadá, el Reino Unido y la India, 20 MAPs para comparar con AMIE y evaluaciones por parte de médicos especialistas y los actores que actuaban como pacientes.
AMIE demostró una mayor precisión diagnóstica y un rendimiento superior en 28 de 32 ejes según los médicos especialistas y en 24 de 26 ejes según los pacientes actores. Nuestra investigación tiene varias limitaciones y debe interpretarse con la debida cautela. Los médicos se limitaron a un chat de texto sincrónico poco familiar que permite interacciones a gran escala entre el AMIE y el paciente, pero que no es representativo de la práctica clínica habitual. Aunque es necesario seguir investigando antes de que AMIE pueda trasladarse a entornos reales, los resultados representan un hito hacia la IA de diagnóstico conversacional.
Autojustificación de bajas breves y otras propuestas de mejora en incapacidad temporal
Leon Vázquez F. Cubero Gonzalez P, Ballarin Gonzalez A. Autojustificación de bajas breves y otras propuestas de mejora en incapacidad temporal. AMF 2022;18(9):507-514.
Disponible en https://www.amf-semfyc.com/es/web/articulo/la-legislacion-sobre-incapacidad-temporal
- La incapacidad temporal (IT) incluye una prestación sanitaria, una prestación económica y un permiso para ausentarse del trabajo.
- La Unión Europea lo reconoce como un derecho de todos los trabajadores comunitarios, desarrollado de forma soberana por cada Estado.
- La IT en España supone anualmente la pérdida de 1.700 millones de horas de trabajo, un coste patronal estimado de 31.000 millones euros y un coste para la Seguridad Social de 10.800 millones euros.
- La tasa de absentismo laboral en España (6,6%) está en la media europea, muy por debajo de países como Francia (18%).
- El médico de familia soporta, por motivos históricos, la mayor parte de las tareas derivadas de la IT durante los primeros 365 días, muchas de las cuales no aportan valor y deben ser revisadas.
- La autojustificación de las bajas breves (hasta 7 días) está presente en muchos países de nuestro entorno y podría aplicarse al nuestro.
- Los primeros 3 días de baja por contingencia común, el trabajador no recibe prestación económica, salvo mejora por vía de convenio colectivo, por lo que una baja breve no tiene relevancia económica para la Seguridad Social.
- El Real Decreto 625/2014 establece que el médico que reconoce al enfermo es quien debe emitir el parte de baja, sin especificar si se trata del médico hospitalario, el de familia, el de urgencias o privado.
- Para que se genere derecho a IT, la norma exige que el paciente reciba tratamiento en la Seguridad Social, lo que deja en un limbo legal la atención privada.
- Debería habilitarse un procedimiento ajeno al médico de familia para la gestión de las bajas nacidas de procesos en seguimiento en centros privados.
- Las mutualidades de funcionarios (MUFACE, ISFAS, MUGEJU) deberían tener una normativa homogénea con el resto de los trabajadores.
- La diferenciación entre contingencias comunes y laborales es fuente de conflictos por algunos casos que resultan mal definidos.
- Gran parte del contenido de los partes de incapacidad temporal son ajenos al acto clínico y al médico y deben ser aportados por el trabajador, la empresa o la mutua
Medicina basada en la cortesía, ¡qué menos!
por Juan Gérvas, Doctor en Medicina, médico general rural jubilado, Equipo CESCA, España
y Mercedes Pérez-Fernández, especialista en Medicina Interna y médica rural jubilada, Equipo CESCA, España
Contacto jjgervas@gmail.com mpf1945@gmail.com
Hace unos años (en 2008) se publicó en el New England un texto titulado “Medicina basada en la etiqueta”, en la que el autor (Michael Kahn, psiquiatra) relataba su experiencia como paciente ingresado en un hospital, incluyendo la falta de cortesía de los profesionales, que ni miraban a los ojos, ni se presentaban a los pacientes. Para paliarlo sugirió en el hospital una conducta apropiada que sintetizó en seis puntos:
1. Pida permiso para entrar en la habitación; espere la respuesta afirmativa.
2. Preséntese mostrando su tarjeta de identificación.
3. Dé la mano.
4. Siéntese. Sonría si es apropiado.
5. Explique brevemente su papel en el equipo que le atiende.
6. Pregunte al paciente cómo se se siente en el hospital.
A nosotros nos asombró su énfasis en las conductas apropiadas a la situación y el entorno, pues de siempre hemos practicado una medicina basada en la cortesía y nos parecía que todo el mundo lo hacía.
Pero no, en atención primaria pocos profesionales practicaban lo que a nosotros nos parecía básico en la consulta, esa “etiqueta” que podríamos resumir en:
- Salga a la puerta y llame por su nombre al paciente.
- Espere de pie, respetuosamente, a que el paciente se levante de la silla y llegue a la puerta.
- Salude apropiadamente, sea dando la mano, dando un beso si hay familiaridad y es conveniente, o un abrazo, llegado el caso (por ejemplo, paciente conocido que asiste por primera vez a consulta después de años en prisión).
- Ayude al paciente a sentarse, si es caso a quitarse el abrigo o dejar paquetes y bultos.
- Inicie la consulta, salvo que conozca el motivo exacto de la visita, con una pregunta abierta tipo “¿Por favor, qué le trae hoy a la consulta?”.
- Deje hablar al paciente (cuando se deja hablar libremente a los pacientes, sin interrumpirles, la mayoría se agota en menos de dos minutos). La escucha es terapéutica y dar fe del sufrimiento es lo mínimo que espera el paciente.
- Mire a los ojos al paciente cuando sea conveniente, pero siempre más que a la pantalla del ordenador/computadora. Si viene acompañado pregunte si hay alguna relación con quien acompaña (no dé por supuesto que sea la esposa, hija, nieto, marido, etc), y sea deferente pero no olvide que el paciente es el paciente, una obviedad que se suele ignorar frecuentemente en la práctica.
- Si el paciente es nuevo, preséntese (y, además, presente a quien le acompañe, residente, estudiante, etc, pidiendo permiso para que esté acompañando esa tercera persona) y siempre pregunte al paciente su nombre añadiendo, con un ejemplo “¿Cómo quiere que lo trate, de usted, de tú? ¿Francisca, Paca,…, usted dirá?”. En la entrevista, no olvide tratar la situación familiar y laboral. No dé por supuesta la heterosexualidad y no deje de tratar la sexualidad si es apropiado al problema.
- Advierta lo que va a hacer, pidiendo permiso con el tono de voz (al menos): “Le voy a hacer la historia clínica, que veo está vacía”, “Voy a actualizar su historia clínica, para confirmar el teléfono y dirección”, “Voy a explorarle y, dado el picor que me cuenta, le tengo que ver la vulva, si no le importa”, etc.
- Recuerde que los especialistas focales no suelen tocar ni explorar físicamente al paciente, no sea pues especialista focal sino generalista y no tema el contacto físico con el paciente.
- Si escribe en la historia clínica, “cante” lo que va escribiendo de forma que el paciente pueda asentir, o disentir.
- Asegúrese de la concordancia con el paciente, el construir “paisajes”. Estos paisajes son interpretaciones comunes entre pacientes-comunidades y profesionales para comprenderse mutuamente y generar una imagen que ayude a hacer “vivibles” las adversidades, las enfermedades-accidentes y el enfrentarse a la muerte. Por supuesto, son paisajes” imaginarios y compartidos en la mente de profesionales y pacientes, familiares y comunidades; en su construcción es clave el conocer a fondo la comunidad y su cultura.
- No tenga miedo a perder el control del tiempo por practicar una “medicina basada en la cortesía”. Como generalista, tiene que ser “especialista” en dicho control y en el control de la incertidumbre. En la consulta, el tiempo ni se crea ni se destruye, simplemente se gestiona.
- Resuma la situación, ayude al paciente a poner el problema en su contexto y ofrézcale un plan de seguimiento y alternativas que sean apropiadas a su situación y cultura. Deje la puerta abierta a un nuevo contacto si el problema tratado se complica o cambia de forma llamativa, y en caso de sospecha de efecto adverso.
- Para terminar la entrevista pregunte al paciente si tiene dudas o si le queda algo por decir, o algo que le preocupe.
- En la despedida, repita el ritual de la recepción, levantándose, ayudando al paciente a ponerse el abrigo, y según sea apropiado dándole la mano en la puerta, o un beso, o un abrazo (por ejemplo, si ha sido una consulta sagrada como despedirse porque se va a vivir a un asilo, “obligado por las circunstancias”).
La cortesía se utiliza para lograr que todos estemos cómodos.
Por ejemplo, bien le duele al anciano ingresado de urgencias por hematemesis, que de pronto es tuteado y llamado «abuelo» por cualquier chiquillo que pasa por allí, de prácticas en la facultad, no digamos por administrativos, celadores, médicos y enfermeras. El anciano rumia su pensamiento sin decir nada: «¿De qué me conocerán?» o «¿Cuántas veces hemos comido juntos?». Nadie le pregunta cómo quiere ser tratado y muchos piensan que esa campechanía estilo Casa Real es expresión de cercanía; craso error en ambos casos.
Trabajar con cortesía es respetar las buenas costumbres, según la cultura y situación del paciente. De ahí la importancia de conocer la sociedad de los pacientes que atendemos, sean rumanos, musulmanes, daneses, británicos o gitanos, o españoles rurales, o catalanes o extremeños. Sobre todo cuando no es uno ni dos, sino un montón.
No puede ser dar por supuesto normas de cortesía de la clase media urbana española de la que solemos proceder.
En cortesía conviene más un punto de exceso que la escasez que casi llega al desprecio, insultante en lo más hondo. Dar la mano al recibir y despedir a un paciente es lo mínimo. Ayudar a quitarse el abrigo se hace con gusto a pacientes de todas las edades y sexos. Saludar cortésmente al paciente que se encuentra en la calle nos abre puertas para después poder prestar una atención de calidad en la consulta. Etc.
Hay que adaptarse. Por ejemplo, no es la misma la cortesía con un niño que con un anciano, ni con una adolescente a la que se conoce desde que nació que con una adolescente extranjera en su primera consulta.
La cortesía pretende que el paciente se sienta cómodo y relajado, con libertad para expresarse al ser tratado con la deferencia apropiada. En seguida ajustamos la cortesía a la situación y al paciente pues no puede ser la misma con quien habla fluidamente español y conocemos «de ciencia propia» que con quien acude por primera vez cubierta con un hiyab y apenas nos entiende.
Cortesía es en parte etiqueta pero como una forma de expresar reconocimiento, no como mecanismo para establecer barreras sino para derribarlas. La cortesía sitúa en plano de igualdad al médico y al paciente, por el respeto y dignidad que expresa al enfermo como persona.
Webgrafía -enlaces:
https://perioperative.files.wordpress.com/2016/04/etiquette-based-medicine.pdf
http://www.bmj.com/content/325/7366/682
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(19)32280-9/fulltext
http://saludineroap.blogspot.com/2023/05/multimorbidad-biologica-psiquica.html
http://e-spacio.uned.es/fez/eserv/bibliuned:500576/n3.9_Como_ejercer_una_medicina_arm__nica.pdf
Las compañías farmacéuticas financian sistemáticamente a grupos de pacientes que presionan al organismo de control de medicamentos del NHS para que apruebe la comercialización de sus fármacos,

Traducido de Drug firms funding UK patient groups that lobby for NHS approval of medicines
Resumen:
Las compañías farmacéuticas financian sistemáticamente a grupos de pacientes que presionan al organismo de control de medicamentos del NHS para que apruebe la comercialización de sus fármacos, según revela el Observer.
Una investigación de The Observer ha descubierto que de 173 evaluaciones de medicamentos realizadas por el Instituto Nacional para la Salud y la Excelencia en la Atención (Niza) desde abril de 2021, 138 involucraron a grupos de pacientes que tenían un vínculo financiero con el fabricante del medicamento que se estaba evaluando, o que han recibido financiación desde entonces.
A menudo, los intereses financieros no se revelaron claramente en los documentos de transparencia del NICE. Muchas de las asociaciones que recibieron los pagos hicieron apasionadas peticiones al organismo de control de medicamentos de Inglaterra para que se aprobaran tratamientos para enfermedades y dolencias como el cáncer, las cardiopatías, la migraña y la diabetes. Otros presentaron recursos contra decisiones del NICE en las que se denegaban medicamentos por ser demasiado caros.
Según señalo Martin McKee, experto en salud pública y ex presidente de la Asociación Médica Británica, afirmó que la financiación de grupos de pacientes por parte de la industria es «motivo de preocupación desde hace tiempo», y añadió: «Los mecanismos de gestión de conflictos de intereses no son adecuados»
Este fin de semana, NICE declaró que estaba estudiando las cuestiones planteadas. Afirmó que sus evaluaciones se habían visto «enormemente reforzadas por la voz de los pacientes» y que contaba con «procesos sólidos» que le permitían «hacer recomendaciones basadas en un análisis cuidadoso de todas las pruebas» frente a las «presiones de todo el ecosistema sanitario».
Los grupos de pacientes identificados en el análisis negaron rotundamente haber sido influenciados por financiación alguna y afirmaron haber cumplido las normas de NICE
La Asociación de la Industria Farmacéutica Británica (ABPI) dijo que las compañías farmacéuticas tenían prohibido pagar a grupos de pacientes para abogar por sus productos en las evaluaciones de Niza.
Sin embargo, un estudio realizado por académicos de la London School of Economics descubrió que «casi todos los fondos (90%) de las empresas farmacéuticas se destinaban a organizaciones de pacientes… alineadas con las carteras de medicamentos aprobados y los proyectos de investigación y desarrollo de las empresas».
Traducción de Drug firms funding UK patient groups that lobby for NHS approval of medicines
Texto completo traducido aquí
Do Younger or Older Doctors Get Better Results?
¿Obtienen mejores resultados los médicos más jóvenes que los mayores?
La eficacia de un médico tiene menos que ver con la edad que con el número de pacientes que atiende y con su capacidad para mantenerse al día de las nuevas investigaciones.
Traducción de Do Younger or Older Doctors Get Better Results? por Anupam B. Jena y Christopher Worsham publicado en The Wall Street Journal el 8/7/2023
Imagina que te ingresan en el hospital y conoces por primera vez al médico que te atiende. ¿Quién esperas que entre por esa puerta? ¿Preferirías que tuviera más de 50 años y muchas canas, o que tuviera más de 30 y acabara de terminar la residencia?
En un estudio publicado en 2017, uno de nosotros (el Dr. Jena) y sus colegas se propusieron arrojar algo de luz sobre el papel de la edad cuando se trata de internistas que tratan a pacientes en hospitales. Estos médicos (conocidos como hospitalistas en USA) proporcionan la mayor parte de la atención a los pacientes de edad avanzada hospitalizados en EE. UU. con algunas de las enfermedades agudas más comunes, como infecciones graves, insuficiencia orgánica y problemas cardíacos.
En gran parte de la atención médica, los pacientes eligen a sus médicos basándose en aspectos como el trato con el paciente, la experiencia percibida, la capacidad de respuesta y otros atributos imposibles de deducir. Sin embargo, los pacientes hospitalizados no pueden decidir qué medico les atenderá, sino que son atendidos por el médico que esté de guardia en ese momento. Los médicos suelen cubrir el hospital en bloques de una o dos semanas cada vez.
Utilizamos los datos de Medicare sobre pacientes mayores de 65 años, y una base de datos que contiene las edades de los médicos, identificamos entre 2011 y 2013. unas 737.000 hospitalizaciones no electivas gestionadas por unos 19.000 médicos (hospitalistas) diferentes. Dividimos a los pacientes en cuatro grupos diferentes en función de la edad del médico que los trató: médicos de menos de 40 años, de 40 a 49 años, de 50 a 59 años y de 60 años en adelante.
Obviamente, los médicos de más edad tenían más años de experiencia desde que terminaron la residencia: los menores de 40 años tenían una media de 4,9 años de experiencia tras la residencia, mientras que los mayores de 60 años tenían 28,6 años. También era más probable que los médicos de más edad sean hombres: el 61% de los médicos menores de 40 años son hombres, frente al 84% de los médicos mayores de 60 años, lo que refleja el cambio en la composición por sexos que se ha producido en nuestra profesión en las últimas décadas.
Un porcentaje de pacientes hospitalizados sobrevivirá o morirá independientemente de quién sea su médico, pero para otros, el juicio clínico, la toma de decisiones y la habilidad técnica de su médico pueden ser la diferencia entre la vida y la muerte.
Asociación entre la edad del médico y la mortalidad del paciente a los 30 días en pacientes ingresados en el hospital.
El siguiente paso, por tanto, fue comparar las tasas de mortalidad a los 30 días entre los cuatro grupos de edades diferentes. Nuestro modelo estadístico reveló que, a medida que los médicos envejecían, sus pacientes presentaban tasas de mortalidad más elevadas. La tasa de los médicos menores de 40 años era del 10,8%, y aumentaba al 11,1% en el grupo de 40-49 años, al 11,3% en el grupo de 50-59 años y al 12,1% en el grupo de más de 60 años.
Para poner estas cifras en perspectiva, los resultados sugerían que si los médicos mayores de 60 años atendían a 1.000 pacientes, 13 pacientes que murieron a su cuidado habrían sobrevivido si hubieran sido atendidos por médicos menores de 40 años. Se repitió el análisis utilizando las tasas de mortalidad a 60 y 90 días, por si los resultados a más largo plazo hubieran sido diferentes, pero, una vez más, el patrón persistió: los médicos más jóvenes obtuvieron mejores resultados que sus compañeros con más experiencia. De ahí surgió la pregunta inevitable: ¿Por qué?
Hay dos explicaciones posibles. La primera es que exista un verdadero efecto de la edad, en el que el mero hecho de ser mayor provoque cambios en la forma de ejercer la medicina, lo que se traduce en una mayor mortalidad. Quizá los médicos de más edad confíen demasiado en su experiencia y piensen que «han visto un caso así un millón de veces», por lo que no aciertan en diagnósticos delicados.
La otra, que nos parece más probable, es que los médicos mayores y los más jóvenes hagan las cosas de forma diferente simplemente porque se formaron en épocas distintas. Los médicos más jóvenes poseen conocimientos clínicos más actuales. Si los médicos mayores no se han mantenido al día de los últimos avances en investigación y tecnología, o si no siguen las directrices más recientes, su atención puede no ser tan buena como la de sus colegas más jóvenes.
Una forma de que los médicos se mantengan al día es simplemente atendiendo a los pacientes. Cuando los pacientes acuden a nosotros con un diagnóstico determinado, esto puede incitarnos a consultar las últimas investigaciones, directrices o recomendaciones para esa enfermedad. Los medicamentos son la principal herramienta del internista; dado que se desarrollan nuevos y mejores fármacos a un ritmo (relativamente) rápido, atender a un gran volumen de pacientes es una buena forma de mantenerse al día.
Para ver si esto era así, repetimos el análisis, pero esta vez dividimos a los médicos en función de la edad y el volumen de casos. Comprobamos que, en el caso de los médicos de «bajo volumen», la mortalidad era mayor entre los de más edad. En el caso de los médicos de «volumen medio», el patrón era menos pronunciado. Y en el caso de los médicos de «gran volumen», el patrón desaparecía por completo. En la práctica, mientras un médico atienda a un número suficiente de pacientes, su edad es irrelevante para la atención que presta.
¿Significa esto que, en conjunto, los médicos jóvenes son «mejores» que los mayores? Este estudio sugiere que si por «mejor» se entiende que un medico tenga una menor mortalidad a los 30 días, entonces habría que decir que sí. Pero, ¿Qué ocurre con los cirujanos, que además de su capacidad diagnóstica requieren habilidades técnicas que dependen de la experiencia y de su «memoria motriz»?
Para averiguarlo, otro estudio del Dr. Jena y sus colegas analizó a unos 900.000 pacientes de Medicare que se sometieron a cirugías mayores comunes no electivas (por ejemplo, reparación urgente de fractura de cadera o cirugía de vesícula biliar) realizadas por unos 46.000 cirujanos de distintas edades. Elegimos la cirugía no electiva porque los pacientes no tienen mucho control sobre su cirujano cuando acuden con un problema urgente o emergente. Al igual que ocurre con los internistas de hospital, acaban siendo asignados al cirujano de turno de forma aleatoria. Al igual que antes, los pacientes se dividieron en cuatro grupos en función de la edad de su cirujano, y utilizamos un modelo estadístico para calcular la tasa de mortalidad a los 30 días de la intervención.
Los resultados mostraron que, a diferencia de los internistas, los cirujanos mejoraban con la edad. Las tasas de mortalidad de sus pacientes disminuían ligera, pero significativamente a medida que envejecían: la mortalidad era del 6,6% para los cirujanos menores de 40 años, del 6,5% para los cirujanos de 40-49 años, del 6,4% para los cirujanos de 50-59 años y del 6,3% para los cirujanos mayores de 60 años.
Está claro que aquí ocurre algo diferente. Es posible que para los internistas, el beneficio de una experiencia cada vez mayor empiece a verse superado por su conocimiento cada vez menor de los cuidados más actualizados. Sin embargo, es diferente para los cirujanos, que perfeccionan muchas de sus habilidades en el quirófano. Los cirujanos adquieren memoria motriz (muscle memory) mediante la repetición, trabajando en espacios reducidos con una anatomía compleja. Aprenden a prever los problemas técnicos antes de que se produzcan y a planificarlos basándose en la experiencia previa. Con el tiempo, adquieren una mayor destreza técnica en una mayor variedad de situaciones, aprenden a evitar mejor las complicaciones y a elegir mejores estrategias quirúrgicas.
¿Qué significa esto para los pacientes cuando conocemos a un nuevo médico? Si tomamos en conjunto los estudios sobre internistas y cirujanos, está claro que la edad de un médico no es algo que pueda descartarse de plano -la edad sí importa-, pero tampoco puede considerarse de forma aislada. Si nos preocupa la calidad de la atención que recibimos, las preguntas que merece la pena hacerse no son «¿Cuántos años tiene?», ni siquiera «¿Cuántos años de experiencia tiene?», sino más bien «¿Tiene mucha experiencia atendiendo a pacientes en mi situación?» o «¿Qué hace para mantenerse al día en la investigación?».
Los doctores Jena y Worsham son investigadores en Harvard y ejercen la medicina en el Hospital General de Massachusetts. Este ensayo es una adaptación de su nuevo libro, «Random Acts of Medicine: The Hidden Forces That Sway Doctors, Impact Patients, and Shape Our Health», publicado el 11 de julio por Doubleday.
El impacto de la continuidad interpersonal de la atención primaria en los costes y el uso de la asistencia sanitaria: Una revisión crítica
Andrew Bazemore, Zach Merenstein, Lara Handler and John W. Saultz The Annals of Family Medicine May 2023, 21 (3) 274-279; DOI: https://doi.org/10.1370/afm.296
OBJETIVO Se ha demostrado que la continuidad interpersonal* desempeña un papel esencial en los efectos saludables de la atención primaria. En medio de 2 décadas de rápida evolución en el modelo de pago de la atención sanitaria, hemos intentado resumir la literatura revisada por pares que relaciona la continuidad con los costes y el uso de la atención sanitaria, información fundamental para evaluar la necesidad de medir la continuidad en el diseño de pagos basados en el valor.
MÉTODOS Tras revisar exhaustivamente la literatura previa sobre continuidad, utilizamos una combinación de descriptores (MeSH) establecidos y palabras clave para buscar en PubMed, Embase y Scopus artículos publicados entre 2002 y 2022 sobre “continuity of care” y “continuity of patient care,” , y resultados relevantes para el pagador, incluido el coste de la atención, los costes de la atención sanitaria, el coste de la atención sanitaria, el coste total de la atención, la utilización, las afecciones sensibles a la atención ambulatoria y las hospitalizaciones por estas afecciones. Limitamos nuestra búsqueda a palabras clave de atención primaria (primary care), términos MeSH y otro vocabulario controlado, incluyendo primary care, primary health care, family medicine, family practice, pediatrics, and internal medicine
RESULTADOS La búsqueda proporcionó 83 artículos que describían estudios publicados entre 2002 y 2022. De ellos, 18 estudios con un total de 18 resultados únicos examinaron la asociación entre la continuidad y los costes de la asistencia sanitaria, y 79 estudios con un total de 142 resultados únicos evaluaron la asociación entre la continuidad y el uso de la asistencia sanitaria. La continuidad interpersonal se asoció con costes significativamente más bajos o un uso más favorable para 109 de los 160 resultados.
CONCLUSIONES En la actualidad, la continuidad interpersonal sigue estando significativamente asociada con menores costes sanitarios y un uso más adecuado. Se necesita más investigación para desglosar estas asociaciones a nivel clínico, de equipo, de práctica y de sistema, pero la evaluación de la continuidad es claramente importante para diseñar el pago basado en el valor para la atención primaria.
*La continuidad interpersonal de la atención médica, se define como la relación continua entre médico y paciente, fue etiquetada como un atributo fundamental de la atención primaria de alta calidad en dos informes seminales de la Academia Nacional de Medicina.
¿Prohibir trabajar en el exterior durante las olas de altas temperaturas para evitar muertes por golpe de calor?
Mejor regularlo.
Y cuidar de ancianos polimedicados y pobres, y de vagabundos, que son la mayoría que sufre golpes de calor.
por Juan Gérvas, Doctor en Medicina, médico general jubilado, Equipo CESCA, Madrid, España. jjgervas@gmail.com @JuanGrvas
Regular el trabajo en el exterior durante las olas de altas temperaturas
¿Ha visto la polémica sobre prohibir trabajar en el exterior con altas temperaturas?
Lo que habría que hacer es «regularlo», como está regulado el trabajo en un alto horno en los lugares con altísima temperatura.
Demagogia
¿Ha visto la demagogia a favor y en contra?
Dicen, por ejemplo, respecto a la gráfica que sigue:
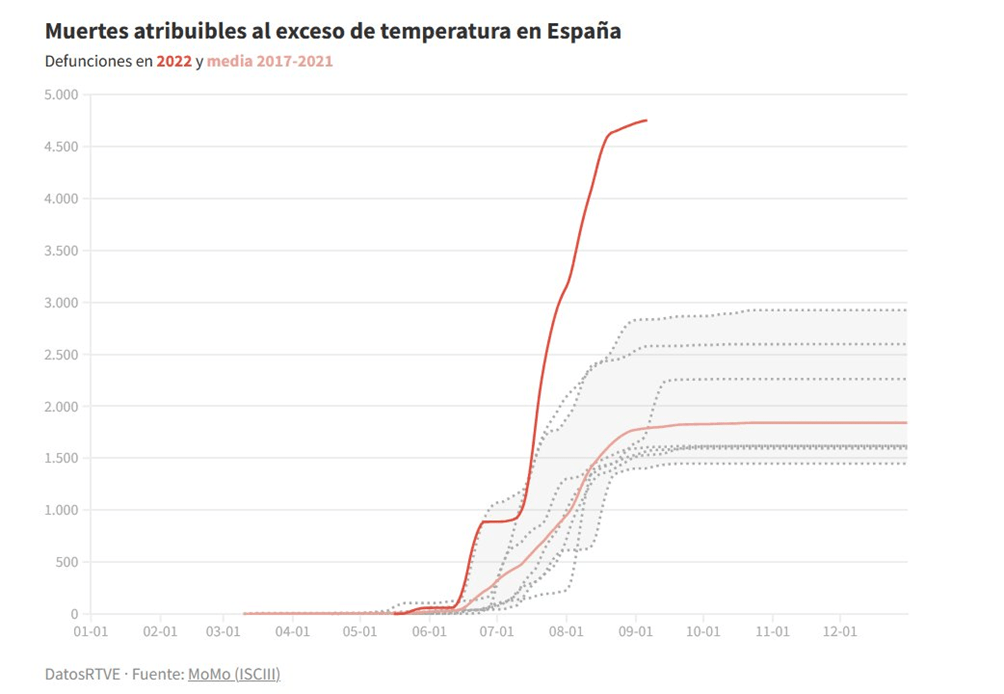
En Datos RTVE
“¿Veis a la línea roja? Pues es la línea que representa al año 2022. El resto de líneas es de años anteriores. Esto va dedicado a toda esa gente que está diciendo que les parece mal prohibir trabajar al aire libre en plena ola de calor”.
Es un comentario demagógico porque sugiere que la mayoría de los casos y de las muertes por golpe de calor se da en trabajadores. Y es cierto que hay algunas muertes atribuibles a accidente laboral por golpe de calor, y ello es injustificable y habría que tomar medidas para que nadie muera en el trabajo.
Casos y muertes por golpe de calor, cuestión social
En la mayoría de los casos y muertes por golpe de calor es cosa de viejos polimedicados y de pobres. Son muertes «sociales» como demuestra esta tesis doctoral del Hospital del Mar en Barcelona. En especial los casos y muertes tienen que ver con los médicos y los servicios sociales dado el impacto de medicamentos y otras drogas y la pésima calidad de las viviendas.
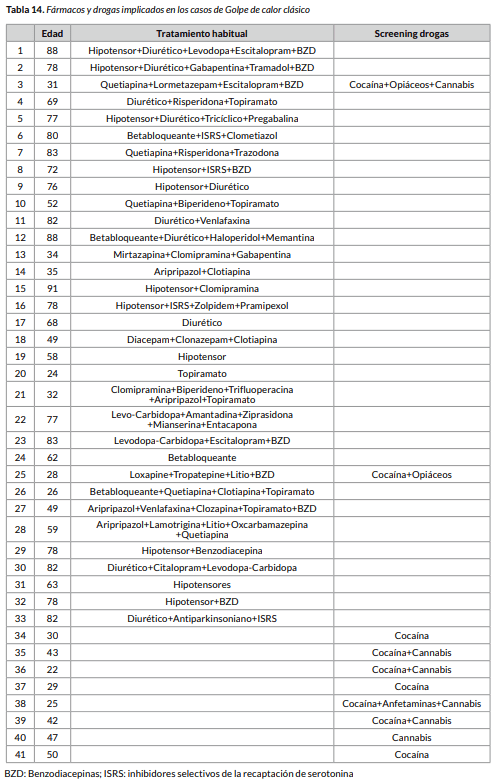
En este estudio hubo 12 muertes siendo 7 de ellas en ancianos, 2 en pacientes con VIH, 1 en indigente con cirrosis alcohólica y 2 en otros casos.
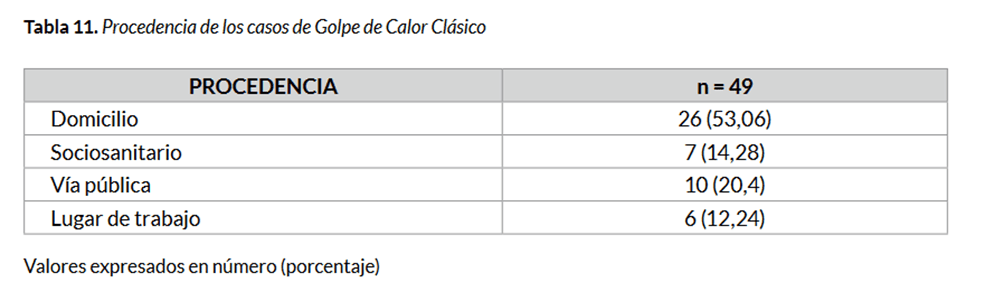
En las olas de calor, y siempre, convendría revisar los tratamientos de los ancianos para deprescribir y dejar sólo lo esencial. Y sobre todo, tomar contacto e intentar prevenir el daño cuando se combina polimedicación, pobreza y vivienda de mala calidad. Lo mismo respecto a indigentes y vagabundos y a los usuarios de drogas ilegales.
Autopsias
Los forenses saben de esto, del levantamiento de cadáveres en casos de golpe de calor, que suele ser de pobres. O como comenta un forense “levantamiento de cadáveres en los cajeros automáticos de los bancos, y no suele ser ni de clientes ni de banqueros”.
Por no imaginar la de cientos de ancianos, indigentes y usuarios de drogas ilegales que mueren por golpe de calor y en los que ni siquiera se sospecha tal causa.
Sobre la experiencia forense vale la pena leer la descripción de dos casos “clásicos”, de un vagabundo y de un anciano polimedicado. Ninguna de ellos fue incluido en las estadísticas oficiales provisionales.
Síntesis
Las olas de calor se acompañan de un incremento de las muertes por golpe de calor. Estas muertes no se distribuyen al azar y para su prevención hay que tener en cuenta el trabajo en el exterior, que habría que regular, y sobre todo a ancianos pobres polimedicados, habitantes de viviendas de baja calidad, y a vagabundos e indigentes y consumidores de drogas ilegales.