Prescripción basada en el marketing
Carta al director pendiente de publicación en Atención Primaria por Luz Fidalgo García, Ana Gangoso Fermoso y José Manuel Izquierdo Palomares
Sr. Director:
En el año 2004 se financian en España los fármacos SYSADOA (symptomatic slow action drugs for osteoarthritis), que incluyen los principios activos glucosamina, condroitinsulfato y diacereína, a los que se atribuye un efecto analgésico y protector sobre el cartílago articular, este último probablemente asociado con un beneficio en el proceso subyacente de la osteoartritis (artrosis en nuestro medio).
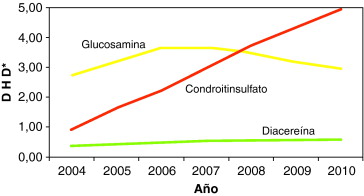
Inmediatamente, tras su financiación, aumentó de forma importante su prescripción en la Comunidad de Madrid, liderada por glucosamina (fig. 1). Gran parte de la bibliografía disponible, aunque cuestionada, avaló su eficacia en osteoartritis durante varios años, tanto en el alivio del dolor como en la disminución del estrechamiento del espacio articular1. Su prescripción fue creciendo en los años sucesivos, favorecida por el hecho de que son fármacos sin efectos adversos de interés (salvo diacereína, asociada con alta incidencia de diarrea) y que podrían ser de utilidad en pacientes que no toleran AINE. En el año 2007 se publicó un metaanálisis que cuestionaba la eficacia de condroitinsulfato2 y, en 2010, se publicó otro reforzando lo anterior y haciéndolo extensivo a glucosamina y a la asociación de condroitinsulfato y glucosamina3.
Llama la atención que mientras la tendencia de prescripción de condroitinsulfato es creciente en todo momento, la de glucosamina se estabiliza a partir de 2007, no coincidiendo con la publicación de estas importantes evidencias ni de otras previas, pero sí con la comercialización de glucosamina como genérico en ese mismo año y el freno de su prescripción. La conclusión que se puede sacar parece obvia: no son las evidencias científicas, sino las estrategias de marketing de la industria farmacéutica las que están marcando la evolución de la prescripción de estos fármacos.
El problema es que este hecho no es algo excepcional. La influencia del marketing de la industria farmacéutica en las prescripciones es incuestionable, a pesar de que los profesionales que emiten las recetas suelen minimizar o no reconocer su influencia4. Es la industria farmacéutica la que decide qué fármacos hay que promocionar y cuáles abandonar, según su rentabilidad. Aquí, las técnicas de marketingconstituyen estrategias decisorias fundamentales [5] and [6].
En el caso de los SYSADOA, la situación es más llamativa porque son fármacos de eficacia cuestionada, que en países como Estados Unidos ni siquiera son considerados medicamentos, sino suplementos dietéticos. Y, si impacta su elevada prescripción, que en la Comunidad de Madrid sólo condroitinsulfato llega a superar a naproxeno y diclofenaco, no llama menos la atención que sean fármacos sujetos a financiación pública.
En estos momentos, en que se está debatiendo con intensidad la sostenibilidad del sistema sanitario público, es una aberración consentir que nos gastemos millones de euros anuales en financiar fármacos «inútiles» (solo en Madrid, en el año 2010, supusieron 8.726.311 de euros), lo que cuestiona el sistema selectivo de financiación contemplado en el artículo 89 de la Ley de Garantías y Uso Racional del Medicamento del año 2006. La exclusión de estos fármacos, que ya se ha realizado en países como Suecia, debería extenderse a España, potenciándose una financiación que realmente sea selectiva, facilitando la prescripción y ayudando a la maltrecha economía sin perder calidad terapéutica.
Parece evidente que, en el caso de los SYSADOA, su prescripción está más determinada por los condicionamientos del mercado que por los aspectos que deberían regirlo, como son fundamentalmente las evidencias de seguridad y eficacia. Quizás sea ahora un buen momento, con la crisis aposentada en el sistema sanitario, para que empiecen a cambiar las cosas. No perdamos la esperanza. Todos tenemos nuestra parte de responsabilidad y, al menos, debemos levantar nuestras voces para recabar un poco de coherencia.