a vueltas con el omeprazol y los IBPs
Se publica un artículo científico en una revista importante que pone de manifiesto UNO de los posibles efectos adversos de la toma continuada de omeprazol (y todos los prazoles). La prensa y la televisión lo recogen y se monta la marimorena. En este blog lo llevamos diciendo hace mucho tiempo, pero con nuestro habitual efecto Casandra y lo dificultosa que es la difusión de este tipo de información entre pacientes y profesionales, el éxito fue escaso.
Bien nunca es tarde, si la dicha es buena. Si esto sirve para que de una vez por todas se acabe el exceso de consumo de este medicamento, bienvenida sea la jarana mediática.
No obstante no conviene olvidar las lecciones que este caso nos proporciona, a saber:
- Este medicamento, y todos, tienen efectos adversos asumibles cuando la indicación es adecuada pero inasumibles cuando no es el caso. En román paladino cuando los beneficios superan los daños los medicamentos merecen la pena, en caso contrario NO.
- La toma indiscriminada de omeprazol como “protector gástrico” (dañino concepto sin sentido) y otras peregrinas indicaciones (como la que con poca fortuna apunta la médico de la tele: «si lo toma porque va hacer un exceso») ha hecho aumentar mucho el numero de personas que toma este medicamento. El riesgo de efectos adversos como los apuntados en el articulo original es bajo, pero la magnitud del problema es muy importante, ya que afecta en potencia a un gran cantidad de individuos.
- No solo los desafortunados pacientes y sus aspiraciones son los únicos culpables, también hay que apuntar hacia otros lados. La administración y su miope política de promoción de genéricos también tiene algo que ver como se comenta en este post y sus comentarios y se puede observar en la gráfica.
- Los profesionales, aparte de su alegría prescriptora y de ser responsables de difundir el malicioso concepto de protección gástrica, han colaborado con dos peculiares y modernas formas de utilización de los IBP: el aumento de dosis y su utilización en síntomas y enfermedades extraesofágicas como el asma, tos crónica, o laringitis, en las que se presupone, sin mucho fundamento, un origen relacionado con el reflujo del contenido gástrico.
Por ultimo apuntar que si bien esta noticia tendrá más de un efecto positivo, también conlleva riesgos y uno de ellos es que la supresión brusca puede producir efecto rebote (vamos que el omeprazol produce “mono”). Conviene que los médicos de cabecera lo recuerden, la supresión debe ser paulatina y nunca brusca, so pena de tener que volver a tener que reintroducirlo , esta vez si de por vida ( otro maléfico concepto).
Predicciones para los próximos cinco años
Como en años anteriores IBM ha presentado predicciones “5 en 5”, una serie de innovaciones que podrán cambiar la forma en que las personas trabajarán, vivirán e interactuarán en los próximos 5 años. Las predicciones “5 de 5” de IBM de este año exploran la idea de que todos los objetos podrán aprender, gracias a la nueva era de sistemas cognitivos en la que las máquinas van a razonar y participar con nosotros de una manera más natural y personalizada. Estas innovaciones están comenzando a emerger gracias al uso de nuevas tecnologías, como el cloud computing, el análisis de grandes volúmenes de datos (big data) y las tecnologías de aprendizaje, y al cumplimiento de una serie de normas de privacidad y seguridad para los consumidores, los ciudadanos, los estudiantes y los pacientes médicos. Con el tiempo, los ordenadores serán más inteligentes y personalizados, gracias a las interacciones entre las personas, los datos y los dispositivos móviles, y nos ayudarán a afrontar problemas sin solución aparente mediante el uso de toda la información que nos rodea y la elección de la sugerencia o respuesta más adecuada y en el momento más adecuado. Una nueva era en la informática dará lugar a grandes avances que engrandecerán las capacidades de los seres humanos, nos ayudará en la toma de decisiones, estará atenta de nosotros y nos ayudará a caminar en el mundo de una forma más innovadora.
Una de las cinco predicciones que definirán el futuro inmediato tiene que ver con la medicina, y es la siguiente:
3. Los médicos usarán regularmente el ADN de los pacientes para mejorar su salud
A pesar de los extraordinarios avances en la investigación y en el tratamiento del cáncer, su incidencia se ha incrementado en más de un 10 por ciento desde 2008. No en vano, afecta a más de 14 millones de pacientes en el mundo y se cobra la vida de 8,1 millones de vidas cada año, según datos de la Organización Mundial de la Salud. Ante tal realidad, podemos ya imaginar que el tratamiento algún día sea más preciso y que los ordenadores puedan ayudar a los médicos a comprender cómo un tumor afecta a un paciente a través de su ADN y a presentar los medicamentos más indicados para atacar la enfermedad.
En cinco años, los grandes volúmenes de datos y los sistemas cognitivos en la nube, junto a los avances en la investigación y las pruebas genómicas, podrían ayudar a los médicos a diagnosticar con precisión el cáncer y a crear planes personalizados de tratamiento para millones de pacientes en todo el mundo. Las máquinas inteligentes analizarán extensos archivos de registros médicos y de publicaciones, los aprenderán y rápidamente proporcionarán una respuesta específica para los oncólogos sobre las opciones de tratamiento. Aunque la atención personalizada del cáncer a nivel genómico ha estado en el horizonte desde que los científicos secuenciaron por primera vez el genoma humano, realmente son pocos los médicos con acceso a las herramientas y el tiempo para evaluar los conocimientos disponibles a este nivel.
Sin embargo, dentro de cinco años, los sistemas cognitivos en la nube podrían hacer que tal medicina personalizada esté disponible a una escala y una velocidad únicas.
Estos sistemas están destinados a ser aún más inteligentes en el futuro, gracias al aprendizaje de las personas, la información genómica y la respuesta a los medicamentos, lo cual podría también proporcionar opciones de tratamiento personalizadas para derrames cerebrales o enfermedades cardíacas. A través de la tecnología en la nube, la asistencia sanitaria más inteligente podría llegar a más personas y en más lugares, además de proporcionar el acceso a información vital a una comunidad global de profesionales de la salud.
Bienvenidos a la computación cognitva
Del blog La construcción de un planeta más inteligente por Antonio Orbe
Computación cognitiva es una de esas buzz words que suenan muy bien pero hay que investigar un poco para conocer su significado. En IBM la usamos con creciente frecuencia y el motivo es bien claro: representa el presente y el futuro de la computación. Engloba un conjunto de tecnologías que están, por decirlo de alguna manera, bioinspiradas.
Computación cognitiva
En poco más de medio siglo de computación el avance en tecnología ha sido gigantesco. Desde que Von Neumann diseñó la arquitectura que lleva su nombre, todos los ordenadores se han construido basados en ella. Gordon Moore estableció la famosa ley que lleva su nombre, la ley de Moore. Según esta ley empírica, cada dos años se duplica el número de transistores en un circuito integrado. Todo esto está basado en la lógica y la física. Y ahí está precisamente uno de los problemas actuales, en la física. En una reciente presentación sobre el esperado chip POWER8, el ponente hizo una broma al respecto: “he preguntado a los físicos y me han confirmado que la física no ha cambiado”. Y es que nos acercamos a la frontera del átomo y no es probable que la ley de Moore se siga cumpliendo.
El otro de los problemas está en la lógica. Como gusta recordar a nuestra presidenta, Virginia Marie “Ginni” Rometty, estamos iniciando la tercera era de la computación. De las tabuladoras pasamos a los ordenadores programables y de ahí a la computación cognitiva. El esfuerzo de programar ordenadores es demasiado costoso, necesitamos otro paradigma, ordenadores que aprendan, computación cognitiva.
¿De dónde podemos aprender? ¿En qué podemos inspirarnos? En el mundo vivo, en la biología.
La neurona, base del sistema nervioso, es un dispositivo muy antiguo. Apareció probablemente en la explosión cámbrica hace la respetable cifra de quinientos millones de años. Es un dispositivo lento comparado con un procesador actual, pero con una gran cantidad de ventajas: conectividad, bajo consumo y plasticidad. El cerebro humano contiene 86.000.000.000 de neuronas que trabajan en paralelo de forma coordinada. Consume apenas 20 watios, lo que una bombilla pequeña (un superordenador muy eficiente como Sequoia de IBM consume 7 megawatios, 350.000 veces más que el cerebro). Y, sobre todo, tiene plasticidad, aprende.
De modo que si queremos cambiar de forma radical la forma en la que construimos ordenadores y los usamos necesitamos volver la vista a esos hermosos sistemas biológicos entre los cuales nos encontramos. Basados en ellos hemos comenzado a diseñar chips neurosinápticos, computación cognitiva y sistemas que aprenden, uno de los cuales es Watson, la joya de la corona.
Bienvenidos a la computación cognitva.
Bienvenidos a La construcción de un planeta más inteligente.
#NoSinEvidencia
La evidencia científica es uno de los pilares sobre los que se asienta la medicina moderna. Esto no siempre ha sido así: durante años, se aplicaron tratamientos médicos sin comprobar previamente su eficacia y seguridad. Algunos fueron efectivos, aunque muchos tuvieron resultados desastrosos.
Sin embargo, en la época en la que más conocimientos científicos se acumulan de la historia de la humanidad, existen todavía pseudo-ciencias que pretenden, sin demostrar ninguna efectividad ni seguridad, pasar por disciplinas cercanas a la medicina y llegar a los pacientes.
Los firmantes de este manifiesto, profesionales sanitarios y de otras ramas de la ciencia, periodistas y otros, somos conscientes de que nuestra responsabilidad, tanto legal como ética, consiste en aportar el mejor tratamiento posible a los pacientes y velar por su salud. Por ello, la aparición en los medios de comunicación de noticias sobre la apertura de un proceso de regulación y aprobación de medicamentos homeopáticos nos preocupa como sanitarios, científicos y ciudadanos, y creemos que debemos actuar al respecto. Las declaraciones de la directora de la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS) asegurando que “no todos los medicamentos homeopáticos tienen que demostrar su eficacia” y que “la seguridad no se tiene que demostrar con ensayos clínicos específicos” no hacen sino aumentar nuestra preocupación.
Por lo tanto, solicitamos:
- Que no se apruebe ningún tratamiento que no haya demostrado, mediante ensayos clínicos reproducibles, unas condiciones de eficacia y seguridad al menos superiores a placebo. La regulación de unos supuestos medicamentos homeopáticos sin indicación terapéutica es una grave contradicción en sí misma y debe ser rechazada. Si no está indicado para nada ¿para qué hay que darlo?.
- Que la AEMPS retire de la comercialización aquellos fármacos, de cualquier tipo, que pese a haber sido aprobados, no hayan demostrado una eficacia mayor que el placebo o que presenten unos efectos adversos desproporcionados.
- Que el Ministerio de Sanidad, Servicios Sociales e Igualdad y el resto de autoridades sanitarias persigan a aquellas empresas que atribuyen cualidades curativas o beneficiosas para la salud a sus productos sin haberlo demostrado científicamente.
- Que el Consejo General de Colegios de Médicos de España / Organización Médica Colegial, en cumplimiento del artículo 26 del Código de Deontología Médica, desapruebe a los facultativos que prescriban tratamientos sin evidencia científica demostrada.
más información en http://nosinevidencia.wordpress.com/
La importancia de saber lo que se hace
En 1991 Loren Carpenter durante un congreso de SIGGRAPH hizo un experimento. Reunió un grupo numeroso de personas en una sala, cada una de ellas tenía en su asiento una paleta con un color diferente en cada lado (rojo y verde). Enfrente de ellos había una pantalla gigante, no se le dijo a la gente para que era y para qué servía la paleta, al poco tiempo alguien se dio cuenta que había puntos rojos y verdes en la pantalla que se correspondían con la paleta de cada individuo y la posición de esta, es decir, rojo y verde. Poco a poco cada persona descubrió que una parte de la pantalla respondía a la posición de su propia paleta. De pronto la sala estalló de forma espontánea en un aplauso, y es que todos habían comprendido la situación.
 En ese momento, Carpenter proyectó en la pantalla el conocido juego del Ping Pong virtual, cada mitad de la audiencia controlaba una de las palas del ping pong de la pantalla. Sin que lo supieran de antemano, cuando una persona mostraba un lado rojo de su paleta un ordenador lo captaba y la pala de la pantalla descendía, si levantaban el color verde la barra subía. La pala virtual del juego se movía en la pantalla, pero si todos mostraban el mismo lado, la paleta virtual salía disparada. Es decir, para poder jugar bien, algunas personas de un mismo grupo debían mostrar un lado y otras el otro al mismo tiempo, de manera que se lograra un equilibrio que moviera la paleta sin cambios bruscos.
En ese momento, Carpenter proyectó en la pantalla el conocido juego del Ping Pong virtual, cada mitad de la audiencia controlaba una de las palas del ping pong de la pantalla. Sin que lo supieran de antemano, cuando una persona mostraba un lado rojo de su paleta un ordenador lo captaba y la pala de la pantalla descendía, si levantaban el color verde la barra subía. La pala virtual del juego se movía en la pantalla, pero si todos mostraban el mismo lado, la paleta virtual salía disparada. Es decir, para poder jugar bien, algunas personas de un mismo grupo debían mostrar un lado y otras el otro al mismo tiempo, de manera que se lograra un equilibrio que moviera la paleta sin cambios bruscos.
Lograron jugar sin problemas sin que nadie les dijera específicamente como se hacía. El resultado fue un logro colectivo a través de una suma, o más bien de una integración de acciones, completamente individuales.
Loren Carpeter Experiment 1991 VÍDEO con subtitulos en español
Este experimento puede tener muchas interpretaciones y aplicaciones, que van desde la de una sociedad sin jerarquías, hasta la ventajas del trabajo en equipo. Pero lo que nos interesa ahora es la demostración de que todo esfuerzo (o cambio de actitud), común o no, necesita retroalimentación. Si los jugadores no hubieran tenido la pantalla nunca lo habrían logrado, en todo momento tenían información de lo que hacían y los resultados de una modificación de su actitud.
A pesar de su antigüedad los sistemas sanitarios no han aprendido la lección, no saben que con una acción simple como proporcionar información a los profesionales pueden lograr mucho de sus objetivos. Los sistemas de información están diseñados para mostrar una panoplia de indicadores sólo inteligibles para los que dominan la jerga gestora. Se utilizan para efectuar injustas comparaciones y como remedo de una pobre evaluación, no para cambiar formas de trabajar, o para lograr un verdadera excelencia. A pesar de las TICs y la historia clínica electrónica, los profesionales no conocen el resultado de su trabajo, no saben ni el número, ni las peculiaridades de la gente que atienden, como se les atiende, el gasto que generan ni el ahorro que producen, y lo que es peor los cambios que se alcanzan cuando modifican su conducta.
Índices sintéticos, objetivos de cartera de servicios, gasto bruto en medicamentos o presuntos indicadores de calidad solo interesan a los que trabajan, por y para ellos. Una casta de mandos intermedios, renegados del trabajo asistencial, que en este nuevo mundo encuentran un auténtico desarrollo para su mediocridad. Es imposible sobresalir aportando y/o reclamado una verdadera retroalimentación instantánea de la información que permita a un grupo de personas lograr objetivos sanitarios realmente importantes y orientados a mejorar la salud de sus pacientes.
¿Más de mil millones de personas tomando estatinas?
 La ACC y la AHA están entre las organizaciones más experimentadas en el desarrollo de guías de práctica clínica. Sus procedimientos son meticulosos, incluyendo transparencia en la comunicación de los conflictos de interés. El trabajo detrás del desarrollo de las guías fue monumental. Las referencias a los ensayos clínicos aleatorizados y revisiones sistemáticas eran continuas (la palabra «evidencia» aparece 346 veces en el informe sobre evaluación del riesgo cardiovascular y 522 veces en el informe sobre el tratamiento). Los panelistas estaban altamente cualificados. Las estatinas se habían evaluado en numerosos ensayos clínicos aleatorizados. Las guías se centraron en resultados clínicos robustos, tales como infarto de miocardio e ictus. Se hicieron advertencias que fueron explicitamente abordadas en documentos que ocuparon cientos de páginas. Sin embargo, esta conjunción de datos y opinión llevaría al uso masivo de estatinas a nivel poblaciones; una «estatinización». No sabemos si esto sería uno de los grandes aciertos o uno de los peores desastres de la historia médica.
La ACC y la AHA están entre las organizaciones más experimentadas en el desarrollo de guías de práctica clínica. Sus procedimientos son meticulosos, incluyendo transparencia en la comunicación de los conflictos de interés. El trabajo detrás del desarrollo de las guías fue monumental. Las referencias a los ensayos clínicos aleatorizados y revisiones sistemáticas eran continuas (la palabra «evidencia» aparece 346 veces en el informe sobre evaluación del riesgo cardiovascular y 522 veces en el informe sobre el tratamiento). Los panelistas estaban altamente cualificados. Las estatinas se habían evaluado en numerosos ensayos clínicos aleatorizados. Las guías se centraron en resultados clínicos robustos, tales como infarto de miocardio e ictus. Se hicieron advertencias que fueron explicitamente abordadas en documentos que ocuparon cientos de páginas. Sin embargo, esta conjunción de datos y opinión llevaría al uso masivo de estatinas a nivel poblaciones; una «estatinización». No sabemos si esto sería uno de los grandes aciertos o uno de los peores desastres de la historia médica.
No eres tú, soy yo: hora de reducir la brecha en la atención de fin de semana
No eres tú, soy yo: hora de reducir la brecha en la atención de fin de semana
Lauren Lapointe-Shaw , Chaim M Bell
Departamento de Medicina , Hospital Mount Sinai de la Universidad de Toronto, Toronto , Canadá
Tradución libre del editorial publicado en BMJ Qual Saf doi:10.1136/bmjqs-2013-002674
Numerosos estudios han descrito el «efecto fin de semana» y su impacto negativo en la atención hospitalaria puntual y la mortalidad. Los pacientes con numerosos problemas médicos y quirúrgicos experimentan mejores resultados si llegan al hospital en un día de trabajo en comparación con un fin de semana. Los investigadores han puesto de relieve el problema como un reflejo de la reducción de personal y la disminución del acceso a los servicios especializados los fines de semana. Cabe destacar que este efecto de fin de semana se ha visto recientemente también en ingresos y cirugías optativas, lo que plantea importantes preguntas acerca de la planificación de recursos en torno a la atención optativa que ocurre cerca del final de la semana.
Pérez Concha et al analizaron los datos administrativos de los hospitales de Australia entre 2000 y 2007. Ellos compararon la mortalidad durante 7 días después de la admisión hospitalaria en pacientes ingresados durante el fin de semana frente a un día de la semana normal, estratificando el análisis por grupo de diagnóstico. Definieron el fin de semana como algo que ocurre entre la medianoche del viernes y la medianoche del domingo. El análisis incluyó OR para la muerte después de ingreso en fin de semana frente a la admisión de lunes a viernes, así como curvas de supervivencia y los hazard ratios.
En total, 16 de los 430 grupos de diagnóstico mostraron evidencia de un efecto de fin de semana para la mortalidad del paciente en 7-días. Ningun grupo mostró un «efecto fin de semana inverso ‘, o disminución de la mortalidad durante el fin de semana con respecto a los dias de trabajo. Además de las razones de riesgo (risk ratio), los autores presentaban el exceso del número absoluto de muertes para cada grupo. En conjunto, estos grupos representan un incremento de 21 muertes por cada mil admisiones de pacientes. En el ajuste por diferencias en el case-mix entre los grupos de fin de semana y de día trabajo aumentó sorprendentemente la magnitud del efecto fin de semana. Este hallazgo sugiere que los pacientes ingresados en el fin de semana tuvieron un riesgo inicial más bajo que los ingresados durante el resto de la semana, un resultado que a primera vista parece contradictorio.
Así que ¿por qué este estudio informa que los pacientes de fin de semana tenían de hecho un riesgo más bajo? Los autores señalan que los pacientes ingresados en el fin de semana eran más jóvenes y tenían menos comorbilidad. A primera vista, esto sugiere que los pacientes de fin de semana son inherentemente un riesgo menor, y que cualquier exceso de mortalidad debe ser el resultado de deficiencias en la atención. Hay, sin embargo, otra posible explicación. Los pacientes más jóvenes y más saludables podrían estar más enfermos de forma aguda. Los pacientes más jóvenes con menos comorbilidad tienen más probabilidades de tener un empleo Los pacientes con trabajo podrían retrasar la atención médica durante los dias de trabajo durante la semana y presentarse el fin de semana en peor estado.
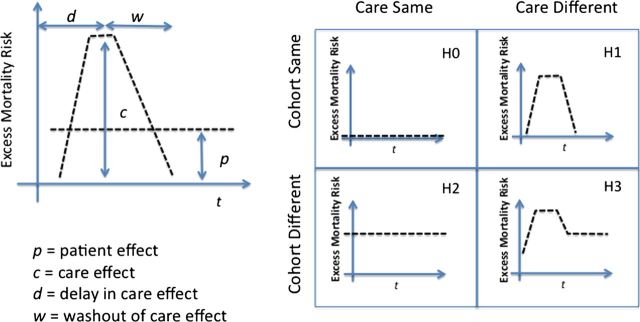
El exceso de riesgo de mortalidad asociado con la entrada de fin de semana por grupo de diagnóstico relacionado, pueden presentar diferentes patrones temporales en función de si la causa son los pacientes más enfermos (efecto del paciente: H2) o la atención más pobre (efecto cuidado: H1 (efecto del paciente: H2) o peor atención (cuidar efecto : H1)
La gravedad de la presentación de la enfermedad es un importante factor determinante de pronóstico, sin embargo, no tiene en cuenta en el ajuste del riesgo basado en datos administrativos. Al igual que en la mayoría de los estudios sobre el efecto de fin de semana, el ajuste del riesgo se limita a la información disponible, como la edad y las comorbilidades. Estos ajustes no representan ni la gravedad de la enfermedad, ni el estado funcional del paciente. Los pacientes de fin de semana, puede parecer que tienen un menor riesgo, pero de hecho están más enfermos, y esto no se refleja cuando se usa datos administrativos. El ajuste de las comorbilidades y la edad sólo hará que los resultados de este grupo empeoren con respecto a sus contrapartes de entre semana con más enfermos crónicos y de más edad.
Si el ajuste del riesgo basal es limitado, es difícil averiguar si la atención o que características de esta produce el exceso de riesgo. Afortunadamente, los autores encontraron una forma alternativa para distinguir los pacientes y los efectos del cuidado. La principal contribución del estudio de Pérez Concha et al es el nuevo uso del exceso de riesgo sobre las curvas temporales para identificar tendencias en el tiempo de que grupos diagnósticos son más sugerentes de un efecto de fin de semana. Estos se generaron restando las curvas de riesgo de mortalidad específicos para cada condición médica para los pacientes de lunes a viernes de las generadas por los pacientes de fin de semana. Para cada diagnóstico de admisión, estos perfiles muestran el incremento de riesgo incurrido a través del tiempo por los pacientes ingresadosa lo largo del fin de semana.
Las curvas de riesgo de mortalidad en exceso generado para cada condición permite una mejor comprensión de en qué momento el exceso de riesgo se encuentra y lo que puede conducirlo. Las arritmias graves, embolia pulmonar y edema pulmonar mostraron un riesgo de mortalidad en exceso que fue concentrada al principio en los primeros días de la admisión, y se a normalizo, cuando se reanudó la semana de trabajo. Los autores postulan que un patrón de riesgo tan agudo es consistente con un efecto de cuidado de fin de semana, con la normalización del riesgo una vez que el paciente se vuelve a exponer a la atención habitual de lunes a viernes. Hay algunas razones clínicamente plausibles para un efecto de fin de semana en estos grupos diagnósticos. Las tres condiciones implican un riesgo considerable de muerte aguda (por ejemplo, la inestabilidad hemodinámica en el momento de la presentación) y con frecuencia requieren pruebas de urgencia y de intervención. El fin de semana, la reducción de personal puede disminuir la posibilidad de acceso a los servicios especializados, radiodiagnóstico y procedimientos de urgencia. Esto problemas médicos de «alto riego» conllevan el aumento de la mortalidad sin el cuidado oportuno.
Por el contrario, tres categorías de malignidad (neoplasia maligna del tejido conectivo, linfoma y leucemia) mostraron un aumento constante del perfil de riesgo, lo que sugiere que su mayor mortalidad fue fijado desde el momento de la admisión en adelante. Este patrón se esperaría si la mortalidad se debía a las características de alto riesgo del paciente y no a la calidad de la atención. Para los pacientes con cáncer avanzado, u otras afecciones crónicas paliativas, el fin de semana (o el día previo) puede ser un período de menor acceso a la atención en el hogar o a un servicio de cuidados paliativos. Estos pacientes tienen un riesgo intrínsecamente más elevado de muerte, ya sean dentro o fuera del hospital, el hecho de que sea ingresados puede llevar a un «efecto fin de semana observado de forma accidental. Por el contrario, los pacientes con cáncer de pulmón, hepatobiliar, páncreas y cáncer de mama muestran un patrón «mixto» de mayor riesgo, que se caracteriza por un pico temprano de exceso de mortalidad, seguido de un lento declive en la re-exposición a la atención de lunes a viernes. Este patrón de riesgo puede sugerir una interacción entre un perfil de paciente de alto riesgo y un entorno de alto riesgo. Por lo tanto, en los pacientes de mayor riesgo, saber si la atención o que características de esta tienen la culpa puede no ser tan sencillo.
A pesar de dos décadas de trabajos sobre el tema de, el efecto fin de semana se sigue observando. Ciertos problemas médicos parecen más vulnerables que otras a los efectos de la atención de fin de semana. Las enfermedades urgentes, tales como la embolia pulmonar, accidente cerebrovascular e insuficiencia renal aguda han demostrado un aumento de la mortalidad, si el paciente es admitido el fin de semana. Por el contrario, varios estudios sobre el cuidado de fin de semana en la hemorragia gastrointestinal alta aguda, mostraron diferencias en las esperas para realizar procedimientos, pero no pudo demostrar un efecto de la mortalidad. Los tiempos de espera prolongados son una prueba más de la capacidad de trabajo disminuida en el fin de semana y los efectos directos sobre la atención al paciente. Un retraso en una prueba urgente es un evento centinela. Al igual que otras cuasi accidentes, una proporción de éstas puede conducir a un resultado adverso. Los estudios que muestran efectos sobre el tiempo de procedimiento pueden no haber sido suficientemente grandes para detectar pequeñas diferencias en la mortalidad posterior.
Los fines de semana tienen un estatus especial en nuestra cultura médica y en la sociedad en su conjunto. Si la reducción de la capacidad durante el fin de semana es el resultado de estrategias de reducción de costos o de la preferencia de personal del hospital, es claramente problemático. Desafortunadamente, la evidencia de daño en un modelo existente es a menudo la única manera de forzar un cambio de cultura. En este punto, la evidencia parece suficiente para justificar un cambio en la manera en que damos atención en fines de semana. La economía proporciona un argumento más para reducir la brecha entre los niveles de servicio de fin de semana y entre semana. Los pacientes en espera de procedimientos y pruebas en el fin de semana tienen una mayor tiempo de estancia, y las intervenciones destinadas a mejorar el acceso de fin de semana han logrado reducirlo. La duración de la estancia es a la vez un resultado importante para el paciente y un factor de costo que puede abordarse mediante la mejora de los niveles de servicio en el fin de semana. Es el momento adecuado para reestructurar la semana trabajo en el hospital, tanto para maximizar la eficiencia como para mejorar los resultados del paciente.
La corrupción de la medicina basada en la evidencia
El futuro ya esta aquí y se llama Watson
Uno de los aportes de la medicina basada en la evidencia menos reconocidos, pero no menos importante es el de haber dado un marco conceptual a la utilización de la información por el médico. Con aportaciones de las ciencias de la información y sentido práctico, han creado conceptos como la pregunta clínica y su formulación, o el modelo piramidal 4-6 S que introduce a las búsquedas, no solo la pertinencia o exactitud, sino también el concepto de tiempo o esfuerzo empleado en localizar y utilizar la información requerida.
En este modelo piramidal el piso más alto y, por tanto el que utilizar primero, está representado por los denominados Sistemas, en estos las características individuales del paciente se ligan automáticamente a la mejor y más actualizada evidencia para proporcionar al médico los aspectos clave de la gestión del caso.
En el artículo donde se explica el modelo (ver figura) se ponen como ejemplo los sistemas informatizados de apoyo a la toma de decisiones, si bien se hace hincapié en que pocos de estos, por no decir ninguno, sistemas estaban disponibles en ese momento.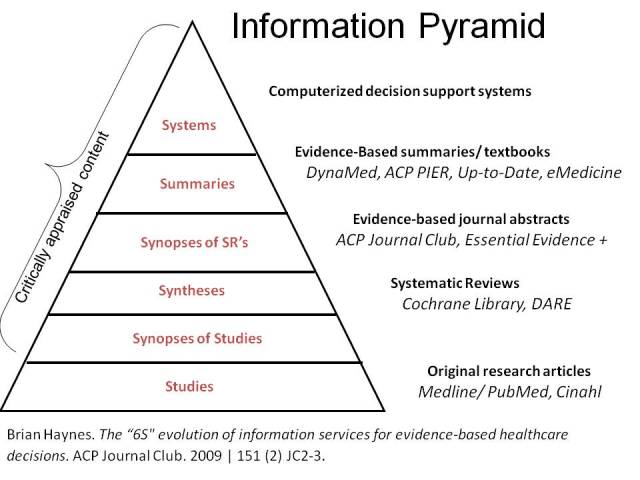
La cima de la pirámide estaría ocupada por un sistema de información clínica que integra y resume todas las evidencias provenientes de la investigación, pertinente e importante sobre un determinado problema clínico, que se actualiza conforme aparezcan nuevas evidencias y que se vincula automáticamente a través de la historia clínica electrónica.
En estos sistemas informatizados de apoyo a la toma de decisiones, los datos detallados de cada paciente se introducen en un programa de ordenador y se parean con programas o algoritmos de una base informatizada de conocimiento médico. Lo que resulta es la generación de recomendaciones para los médicos específicas para cada pacientes. Si la historia clínica electrónica incorporara un SIATDs que vinculara de forma fiable las características de un paciente con guías de practica clínica actuales y basadas en la evidencia, no es necesario ir más allá (hacia abajo) en el modelo piramidal.
Curiosamente en una reseña de Oncology Expert Advisor una aplicación medica de una nueva generación de ordenadores “cognitive computing” en concreto Watson de IBM, se dice:
«Oncology Expert Advisor estará disponible para los oncólogos afiliados al hospital MD Anderson a través de ordenadores de sobremesa y dispositivos móviles. La plataforma tendrá los datos del paciente, tanto la contenida en formularios estructurados como en notas clínicas no estructuradas, y harán coincidir con todo tipo de información, desde los datos clínicos, protocolos de investigación, las guías de tratamiento, para hacer una recomendación de tratamiento más personalizado».
Al identificar y ponderar las conexion de los datos del perfil de un paciente y el corpus de conocimiento de la literatura médica publicada y guías Watson y Oncology Expert Advisor del MD Anderson puede proporcionar un tratamiento basado en la evidencia y las opciones de gestión personalizadas a la paciente, para ayudar al tratamiento del médico y las decisiones de atención.
Bueno pues parece que Haynes ya tiene su sexto piso cubierto y nosotros ya tenemos el futuro




