Etiquetado: información médica
Cómo comunicar «los números» médicos
Traducción y adaptación de Zikmund-Fisher BJ, Thorpe A, Fagerlin A. How to Communicate Medical Numbers. JAMA. 2025 Oct 28; 334(16): 1474-1475. doi: 10.1001/jama.2025.13655.
| Conclusions: When communicating health numbers to patients, clinicians can improve patient understanding by presenting information using numbers rather than providing verbal probability terms such as rare, common, or unlikely; using consistent denominators; discussing absolute rather than relative risks; and providing context for unfamiliar types of data. Conclusión: Al comunicar cifras relacionadas con la salud a los pacientes, los médicos pueden mejorar la comprensión de estos presentando la información mediante cifras en lugar de términos verbales que expresan probabilidad, como «raro», «común» o «poco probable»; utilizando denominadores coherentes; analizando los riesgos absolutos en lugar de los relativos; y proporcionando contexto para los tipos de datos con los que no están familiarizados. |
En medicina de familia, la forma en que comunicamos probabilidades y cifras influye directamente en la comprensión del paciente, su adherencia terapéutica y sus decisiones de salud. Este artículo propone cinco recomendaciones basadas en evidencia para mejorar esa comunicación:
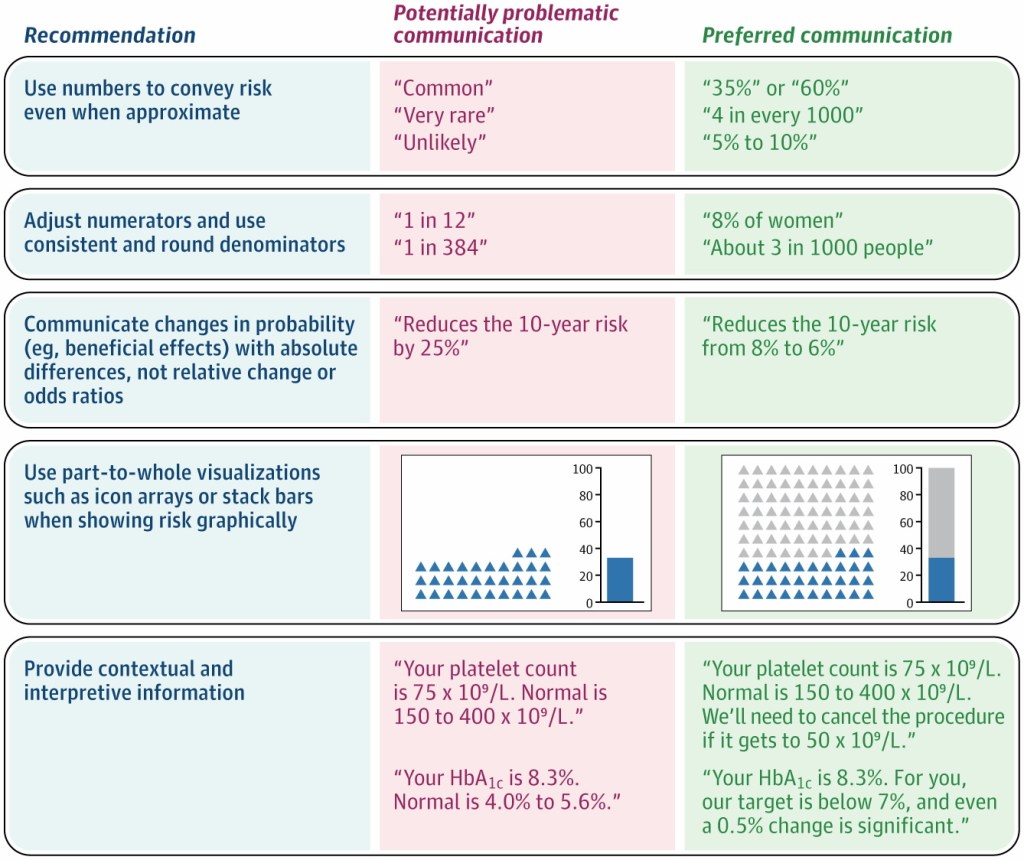
- Usa números, no palabras vagas: términos como «raro», «común» o «improbable» se interpretan de forma muy diferente entre pacientes. Por ejemplo, el término «raro» ha sido asociado a probabilidades entre el 0% y el 80% según distintos estudios. Siempre que sea posible, ofrece una cifra concreta, aunque sea aproximada: «Este efecto ocurre en aproximadamente el 2% de los casos» es mucho más útil que «es poco frecuente».
- Usa denominadores constantes: el formato «1 de cada X» confunde a los pacientes y hace que sobreestimen el riesgo. Es preferible usar porcentajes o tasas por 1.000 con denominadores fijos: «8,9 por cada 1.000» se entiende mejor que «1 de cada 112».
- Comunica las diferencias en riesgos absolutos, no relativos: decir que un tratamiento «reduce el riesgo a la mitad» sobreestima su beneficio percibido. Comunicar el riesgo en términos absolutos es más honesto y comprensible: «Este tratamiento reduce tu riesgo del 15% al 7-8%» en lugar de «reduce el riesgo un 50%». Usar distintos formatos para beneficios y riesgos (relativo para uno, absoluto para el otro) como hacen algunas guías clínicas y/o la propaganda de cribados o screening, crea una falsa equivalencia.
- Usa gráficos parte-todo: cuando uses gráficos, muestra tanto el numerador como el denominador. Los graficos parte-todo son tipos de gráficos que muestran cómo componentes individuales contribuyen a un total general. Los diagramas de iconos (icon arrays) y las barras apiladas representan bien esta relación. Los gráficos de barras convencionales solos tienden a exagerar la percepción de riesgo al mostrar solo el numerador.
- Contextualiza los datos de laboratorio y biomarcadores: no basta con decir el valor; hay que interpretarlo. Complementa el resultado con rangos de normalidad, umbrales de acción y diferencias clínicamente relevantes. Por ejemplo: «Tu HbA1c es 8,3%. El objetivo para ti es menos del 7%, y una variación de 0,5% ya es significativa.»
En la consulta
Pequeños cambios, gran impacto
La comunicación de cifras no es un detalle menor: es parte del acto clínico. Adoptar estas estrategias en la consulta de medicina de familia puede marcar la diferencia entre un paciente que comprende su situación y toma decisiones informadas, y uno que sale confundido o sobrestimando riesgos inexistentes.
- Usa números concretos en lugar de palabras vagas.
- Emplea denominadores fijos (% (tasa por 1.000).
- Comunica diferencias en riesgo absoluto.
- Muestra visualizaciones parte-todo cuando uses gráficos.
- Contextualiza siempre los valores analíticos con rangos y objetivos.
Fuente: Zikmund-Fisher BJ, Thorpe A, Fagerlin A. How to Communicate Medical Numbers. JAMA. 2025;334(16):1474-5
BMJ Best Practice: Información esencial para atención primaria
BMJ Best practice: ¿una fuente de información óptima para atención primaria?
Rafael Bravo Toledo. Médico de Familia. Centro de Salud Linneo
Una de las muchas aportaciones conceptuales que la medicina basada en la evidencia ha hecho a la medicina en su conjunto es la de un estándar de búsqueda de información no contemplado hasta entonces. Bajo la asunción de que el médico debe utilizar la mejor información disponible en la toma de decisiones, enseguida se intuyó la necesidad de buscar y encontrar esta “mejor” información y por tanto que el medico adquiriera cierta maestría o dominio de la búsqueda de información. Este nuevo patrón se basa en dos principios fundamentales: el primero es que algunas fuentes de información son más útiles (tienen más valor y relevancia) para los médicos que otras; el segundo es que conceptualmente, la utilidad de cualquier fuente de información depende de la relevancia de la información de la fuente, la validez de esta información y el tiempo, esfuerzo (y dinero por qué no decirlo) necesarios para acceder a la información. Estas tres características se relacionan en la siguiente ecuación de la utilidad de la información de Slawson and Shaughnessy [1]:
Utilidad= Relevancia x Validez/Esfuerzo

Hay que recalcar que en este modelo se tiene en cuenta no sólo la validez y relevancia de la información, sino también, y es muy importante, el esfuerzo o trabajo (tiempo, dinero…) que cuesta conseguirla
Una década después del inicio del movimiento de la medicina basada en la evidencia en la década de 1990, Haynes -uno de los padres de la MBE- lanza una representación gráfica, explicativa y jerarquizada en forma de pirámide de este modelo conceptual: la famosa pirámide 4 S [2]. Con los años y como buen proceso inflacionario la pirámide se convirtió en un edificio de seis pisos o capas, vigente hasta la actualidad y que ha sido utilizada en la búsqueda de información científico-médica, en la docencia y en la conformación de sistemas informáticos de ayuda en la toma de decisiones.
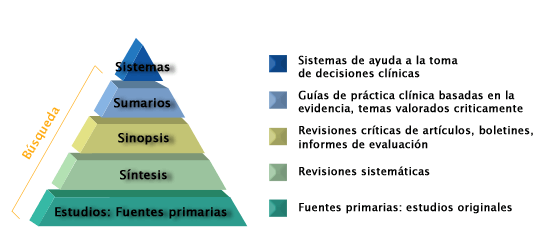
A partir de la segunda pirámide (5S)[3] el penúltimo escalón según se ascendía, estaba ocupado bajo la S de sumarios, este se conformaba a partir de fuentes de información que integraban las mejores evidencias disponibles de las capas inferiores de la pirámide para desarrollar documentos que abarcaban una amplia gama de pruebas o evidencias sobre el manejo de una enfermedad determinada.
Loe ejemplos era textos médicos en línea que se actualizan continuamente y que integran niveles inferiores de la pirámide (estudios, síntesis y sinopsis) con experiencia clínica, reconociendo que estas fuentes (sumarios) podrían proporcionar la ruta más rápida hacia la mejor evidencia de investigación para prevenir o manejar problemas de salud. Como ejemplos de estas herramientas se daban, en este momento, recursos como Uptodate, Dynamed o Clinical evidence.
En definitiva, herramientas que compendian o integran las mejores evidencias disponibles de las capas inferiores para desarrollar documentos que abarcan una amplia gama de pruebas o evidencias
Por otro lado, nos encontramos con el concepto de Point of Care information resources o herramientas en el punto de atención, que son aquellos recursos de investigación y referencia que un médico utiliza en la consulta mientras atiende a un paciente. Recoge también la idea de la ley de la utilidad de información descrita previamente y diseña herramienta destinadas por tanto a resolver preguntas e interrogantes clínicos que surgen durante la atención médica. Se caracterizan por contener información relevante, actualizada y filtrada. Esta información puramente clínica. se suele acompañar de niveles de evidencia, calificación de recomendaciones, así como citas a los estudios de investigación originales, revisiones sistemáticas o guías de práctica clínica. Pero sobre todo son fáciles de usar y se encuentran accesibles en donde el profesional realiza su trabajo.
Un estudio reciente[4] cuyo objetivo era identificar la proporción de preguntas clínicas en atención primaria que pueden responderse con recursos online de práctica basada en la evidencia. En este estudio transversal se pidió a los médicos que registraran cualquier pregunta clínica que surgiera durante 4 días de consultas. De un total de 206 preguntas clínicas válidas, 191 pudieron responderse con recursos de práctica basados en la evidencia online. La mayoría de estas preguntas se respondieron con éxito utilizando una herramienta de sumarios clínicos como BMJ Best Practice, DynaMed o UpToDate, con una mediana de tiempo de búsqueda de 4 minutos.
BMJ Best practice es un recurso que cumple los dos conceptos descritos antes, procede inicialmente de Clinical evidence (libros y CD -ROM), y surgió en 2009 como propuesta del grupo editorial del BMJ para satisfacer esta demanda. Esta herramienta informacional tiene unas características comunes con este tipo de recursos y otras específicas que lo hacen especialmente atractivo para la medicina de familia y atención primaria, en general y española en particular, a saber:
- destinado a responder preguntas clínicas que surgen durante el trabajo diario
- con un enfoque generalista
- facilidad de uso y acceso (interfaz intuitivo, búsqueda rápida, accesibilidad física vía web o app)
- información, resumida pero suficiente, relevante, ordenada y bien estructurada
- actualización frecuente
- complementos audiovisuales, enlaces a referencias bibliográfica y otros enlaces, Gestor de comorbilidades
- créditos de Formación Médica Continuada
- una parte importante está traducida
[1] Rosser WW, Slawson DC, Shaughnessy AF, eds. Information Mastery: Evidence-Based Family Medicine. 2nd ed. Hamilton, Ont, BC Decker Inc, 2004
[2] Haynes RB. Of studies, summaries, synopses, and systems: the «4S» evolution of services for finding current best evidence. Evid Based Ment Health. 2001 May;4(2):37-9.
[3] Haynes RB. Of studies, syntheses, synopses, summaries, and systems: the «5S» evolution of information services for evidence-based health care decisions. ACP J Club. 2006 Nov-Dec;145(3):A8
[4] Viegas Dias C, Jasmins C, Rodrigues D, Heleno B. Clinical questions in primary care: Where to find the answers – a cross-sectional study. PLoS One. 2022 Nov 11;17(11):e0277462. doi: 10.1371/journal.pone.0277462.
el ataque de los knoles
No es una nueva secuela de la Guerra de las Galaxias, es el anuncio de la denominada por muchos wikipedia de Google que se acaba de lanzar al ciberespacio. Esta especie de enciclopedia online se llama Google Knol (de knowledge que significa conocimiento en inglés) y con sus artículos o knols – unidades de conocimiento- cubrirá una gran cantidad de disciplinas y campos que van desde la ciencia hasta el entretenimiento, pasado por la historia o los manuales de productos.
 Cada knol estará escrito por un usuario experto en algún tema concreto que figurara con su nombre y apellidos y que podrá revisar y modificar su texto cuando quira y configurarlo con varios tipos de licencias de autoría.
Cada knol estará escrito por un usuario experto en algún tema concreto que figurara con su nombre y apellidos y que podrá revisar y modificar su texto cuando quira y configurarlo con varios tipos de licencias de autoría.
Por el momento sólo está en inglés, aunque Google espera lanzar la versión en español muy pronto. No sabemos si es casualidad, pero el primer articulo destacado corresponde a un knol de información medica y una buena mayoría de los primeros knols publicado estan relacionados con enfermedades y escritos por médicos. Parece, como se señala en el blog clinical cases, que Google knol podría convertirse en gran tratado universal de medicina.
