Categoría: Medicina basada en la evidencia
¡llegó el BMJ y mandó a parar!
¡ojo! Los resultados de esta revisión pueden cambiar la práctica médica
Ante una paciente de 55 años con niveles de TSH= 14 mIU/l , niveles de hormonas tiroideas normales y anticuerpos antitiroideos +, se debe:
— Rafael Bravo (@rafabravo) May 15, 2019

La práctica médica actual recomienda tratar a adultos con hormonas tiroideas cuando los niveles de hormona estimulante de la tiroides (TSH) son superiores a 10 mUI /L, el nivel de hormonas tiroideas es normal (el conocido hipotiroidismo subclínico o HSC) y los anticuerpos antitiroideos son positivos. Sin embargo, una guía de practica clínica reciente recomienda NO hacerlo salvo contadas excepciones (embarazadas o deseo de embarazo, jóvenes por debajo de 30 años, síntomas importantes y niveles de TSH > 20mIU/L).
Esta guía se ha publicado dentro de la sección de panel de práctica- recomendaciones rápidas de la revista BMJ.
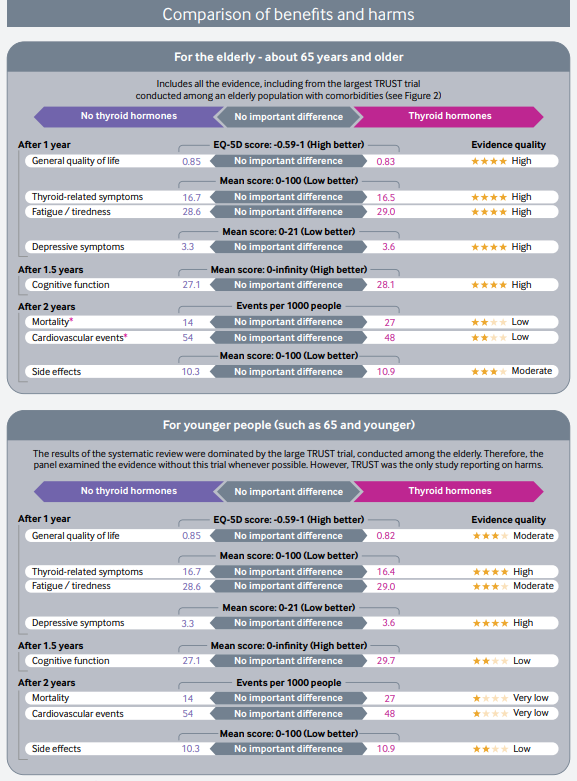
Las recomendaciones de esta nueva guía rápida se basan en una revisión sistemática, publicada previamente en JAMA, en la que se incluyeron en total 21 ensayos clínicos con 2192 participantes. Esta revisión incluía los resultados de un ensayo publicado en el 2017. Se vio que los adultos con HSC, el tratamiento con hormonas tiroideas no muestra beneficios consistentes y clínicamente relevantes, en síntomas relacionados con el déficit de función tiroidea, incluidos síntomas depresivos, fatiga e índice de masa corporal (evidencia de calidad moderada a alta), tampoco parece estar relacionado de manera significativa con la mejora de los ítem que definen la calidad de vida. Las hormonas tiroideas tendrían poco o ningún efecto sobre los eventos cardiovasculares o la mortalidad (evidencia de baja calidad)
Estos resultados y algunos más se muestran en una clara y útil infografía multicapa que permite de forma rápida ver los resultados con los beneficios y daños relativos y absolutos del tratamiento con hormonas tiroideas frente a no tratar, así como un resumen visual de la recomendaciones de esta revisión.
Los datos también están disponibles, mediante una app, con una ampliación del resumen, herramientas para ayudar a la toma de decisiones compartidas y adaptación de la guía al entorno local (aunque a mí no me ha funcionado).
Las conclusiones no puede ser más clara y a la vez estar más en desacuerdo con lo que hacemos en nuestras consultas.
Según esta revisión casi todos los adultos con HSC no se beneficiarían del tratamiento con hormonas tiroideas con una recomendación fuerte (GRADE). Ademas de la calidad dela evidencia, otros factores que favorecen la clasificación de recomendación fuerte son: la «carga» de la toma diaria de por vida de la hormona tiroidea y la incertidumbre sobre los daños potenciales. Frente a estos inconvenientes, el no tratamiento puede conllevar la obligación de una monitorización de la progresión o resolución de la disfunción tiroidea en estos pacientes con controles más frecuentes.
Una advertencia de las excepciones que marca el propio artículo:
Esta recomendación podría no aplicarse a: Pacientes que ya toman hormonas tiroideas. Las pruebas presentadas aquí observaron el efecto de comenzar la medicación e informaron solo de manera indirecta de detenerla.
Cuando la evidencia cambia
Durante la carrera profesional de un médico es habitual que este vea como intervenciones y tratamientos se abandonan frente a nuevas opciones. Las causas de esta renovación son variadas, pero por lo general se basan en que se descubren y prueban nuevos enfoques y medicamentos que dejan obsoletos los previos. Cuando acabé la carrera de medicina las infecciones urinarias altas y/o complicadas requerían inexcusablemente ingreso hospitalario, al menos unos días, para tratamiento intravenoso; hoy en día, son pocas las que derivamos tratándose de forma ambulatoria. En otros casos, avances importantes en el conocimiento de la enfermedad, cambian radicalmente la forma de abordarlas, verbigracia el tratamiento de la úlcera péptica, donde el descubrimiento del Helicobacter cambió radicalmente su tratamiento.
 Hasta aquí diríamos que están las causa más o menos lógicas y decentes de los cambios terapéuticos que el devenir del tiempo conlleva. A pesar del estupor de los profanos, hay que reconocer causas menos confesables, son las que Prasad y Cifu describieron genialmente como medical reversal o reversiones médicas. Una reversión médica, ocurre cuando una terapia aceptada sin pruebas sólidas, se muestra más tarde como ineficaz en un ensayo clínico aleatorizado bien diseñado.
Hasta aquí diríamos que están las causa más o menos lógicas y decentes de los cambios terapéuticos que el devenir del tiempo conlleva. A pesar del estupor de los profanos, hay que reconocer causas menos confesables, son las que Prasad y Cifu describieron genialmente como medical reversal o reversiones médicas. Una reversión médica, ocurre cuando una terapia aceptada sin pruebas sólidas, se muestra más tarde como ineficaz en un ensayo clínico aleatorizado bien diseñado.
A veces, sin embargo, se demuestra que las terapias que una vez fueron respaldadas por evidencia sólida, ya no funcionan. La base de esta disminución de la eficacia es diversa, pero incluye el cambio en el riesgo de la población, cambios en los tratamientos concomitantes, etc. En el caso de cribados, la mayor efectividad de los tratamientos modernos, minimizaría los beneficios de la detección temprana.
Esto es lo que pone de manifiesto en un breve articulo Greene, Prasad y Cifu titulado Should Evidence Come with an Expiration Date?. Para los autores, los ensayos recientemente publicados, que muestran la falta de eficacia de la aspirina en la prevención primaria en la enfermedad cardiovascular, ofrecen un ejemplo de este fenómeno. La lección de aspirina, pero también de otras intervenciones, de prevención primaria es amplia. Lo que una vez fue apoyado por los datos puede resultar ineficaz en el futuro.
Se añadiría un principio básico a la medicina basada en la evidencia: considerar los factores que pueden requerir reevaluación de la eficacia de las terapias habitualmente aceptadas. Es decir, aceptar que las intervenciones y tratamientos que realizamos los médicos tienen fecha de caducidad y que es necesaria para mantener la práctica de la medicina basada en la evidencia, una reevaluación cíclica. Solo al verificar periódicamente si nuestras intervenciones siguen funcionando, podemos tratar con confianza a nuestros pacientes de una manera basada en una base sólida de evidencia confiable y actualizada.
Ese articulo que ha sido considerado como un “post-capítulo» del libro de Prasad y Cifu Endind medical reversal, no es ni más o menos que la concreción de eso que hemos visto en muchas fuente de evidencia: “Esta evidencia tiene fecha de caducidad”
Muchas enfermedades se representan por un número arbitrario
Many diseases represent an arbitrary number por por Edward Hoffer is an internal medicine physician and author of Prescription for Bankruptcy: A doctor’s perspective on America’s failing health care system and how we can fix it. En el blog deKevinMD
Hay quien dijo una vez: ‘No existe una persona sana, solo una a la que no se le han hecho suficientes pruebas’.
A medida que hacemos una pequeña desviación de la media en una enfermedad, esa broma se está vuelve incómodamente cercana a la forma en que se comporta nuestro sistema médico actual.
Parte del problema es que muchas enfermedades se representan por el corte arbitrario de una cifra. Por ejemplo, la hipertensión se define como una presión arterial por encima de un umbral específico. Todos tenemos presión arterial, y estas presiones varían de un minuto a otro. Claramente, cualquier persona con conocimientos médicos aceptaría que una PA de 220/150 era algo muy malo y debería tratarse. Pero ¿qué tal 142/90?
 Para demostrar cuán arbitrario es cualquier número, considere que el diagnóstico de hipertensión comienza en 140/90 según las directrices europeas, y 130/80 según las directrices de los Estados Unidos. La definición de los Estados Unidos se cambió recientemente a un límite inferior, clasificando de la noche a la mañana a decenas de millones de personas de enfermas. Usando esta definición, casi la mitad de todos los adultos ahora tendrían un diagnóstico de hipertensión.
Para demostrar cuán arbitrario es cualquier número, considere que el diagnóstico de hipertensión comienza en 140/90 según las directrices europeas, y 130/80 según las directrices de los Estados Unidos. La definición de los Estados Unidos se cambió recientemente a un límite inferior, clasificando de la noche a la mañana a decenas de millones de personas de enfermas. Usando esta definición, casi la mitad de todos los adultos ahora tendrían un diagnóstico de hipertensión.
Antes de descubrimiento de la insulina las mujeres diabéticas embrazadas con diabetes morían. Una vez que se introdujo la insulina, la diabetes se convirtió en una condición tratable, y los médicos la buscaron. Dado que los niveles de azúcar en la sangre también varían ampliamente, y reflejan cuándo y qué comimos por última vez, se establecieron umbrales arbitrarios para definir la diabetes gestacional o el desarrollo de la diabetes durante el embarazo. Las cifras utilizadas se modificaron en 2008, no debido a nuevos conocimientos, sino por consenso entre expertos. Como casi siempre, los números se establecieron para etiquetar a muchas más mujeres como enfermas y, por lo tanto, crear muchos más clientes para los médicos que las tratan y para la industria farmacéutica.
Hay enfermedades que son solo números de laboratorio. Así, la enfermedad renal crónica se define por una creatinina sérica por encima de un número arbitrario. El número seleccionado no tiene en cuenta que la función renal se deteriora lentamente con el envejecimiento normal. Por lo tanto, casi la mitad de los adultos mayores están etiquetados como con enfermedad renal crónica, aunque la mayoría de ellos nunca presentarán síntomas de sus riñones en su vida ni se beneficiarán de ningún tratamiento.
Los defensores de estas definiciones expandidas pueden tener las mejores intenciones, pero el diagnóstico excesivo no es inofensivo. En muchos casos, las personas recién etiquetadas con una enfermedad reciben medicamentos que tienen un beneficio mínimo y pueden hacer daño. Es posible que no puedan ser asegurados o que tengan que pagar primas más altas por seguros de vida y salud.
Los paneles de expertos que promulgan estas definiciones casi invariablemente hacen cambios que amplían el grupo de pacientes. Rara vez ven la desventaja del tratamiento excesivo, y tienden a ser dominados por académicos con múltiples vínculos financieros con la industria farmacéutica.
Su mejor defensa para no ser etiquetado con una de estas enfermedades es sugerir que su médico le dé de 6 a 12 meses de cambios en su estilo de vida antes de darle una etiqueta o un medicamento. Quizás el deseo de evitar ser etiquetado como hipertenso o pre-diabético puede ser justo lo que necesitas para motivarte a perder esos 10 kilos que siempre has dicho que harías y comenzar a caminar a la hora del almuerzo.
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (y 4)
Cribado y prevención
| 17. ¿Que tasas de captación para el cáncer colorrectal y detección son mejores, la prueba FIT o las pruebas de detección más antiguas basadas en guayaco? | El FIT (Prueba inmunoquímica fecal) es más sensible y específico que los análisis de sangre en heces a base de guaiaca. Ahora sabemos que el FIT también es más aceptable para los pacientes y aumenta la aceptación en un programa de detección administrado centralmente. Los médicos deben ofrecer a los pacientes la opción de FIT o colonoscopia, y deben reemplazar sus reservas de test de sangre fecal en base a guayaco con FIT en sus consultas.
Moss S. Increased uptake and improved outcomes of bowel cancer screening with a faecal immunochemical test: results from a pilot study within the national screening programme in England. Gut 2017; 66: 1631-1644 |
| 18. En personas mayores sin antecedentes de enfermedad cardiovascular 8ECV) ¿el tratamiento con estatinas se asocia con mejores resultados? | En este estudio retrospectivo, el tratamiento con estatinas en pacientes de 75 años o más sin ECV preexistente no modificó la probabilidad de desarrollar ECV ni redujo la mortalidad por todas las causas. Sin embargo, los pacientes con diabetes mellitus de 75 a 84 años se beneficiaron del tratamiento. Estos resultados son consistentes con los hallazgos de ALLHAT.
Ramos R. Statins for primary prevention of cardiovascular events and mortality in old and very old adults with and without type 2 diabetes: retrospective cohort study. BMJ 2018; 362: k3359 |
|
19. ¿Es la aspirina a dosis baja efectiva para la prevención primaria de ECV en pacientes de riesgo moderado? |
En este estudio, tras cinco años de tratamiento, los pacientes con riesgo moderado de enfermedad cardíaca que tomaron aspirina en dosis bajas no mostraron una disminución en los eventos coronarios y la mortalidad por todas las causas y tuvieron algunas más, aunque en su mayoría leves, hemorragias gastrointestinales. El uso de la aspirina para la prevención primaria de la ECV no es una propuesta de talla única y puede ser menos beneficiosa de lo que se pensaba anteriormente.
Gaziano JM. Use of aspirin to reduce risk of initial vascular events in patients at moderate risk of cardiovascular disease (ARRIVE). Lancet 2018; 392: pp. 1036-1046 |
| ¿Hay intervenciones específicas que sean efectivas para reducir el riesgo de caídas en adultos mayores? | El ejercicio solo, el ejercicio con evaluación y tratamiento de la visión, el ejercicio combinado con evaluación y tratamiento de la visión, y con evaluación o modificación del entorno, así como las estrategias de mejora de la calidad a nivel clínico combinadas con la evaluación y tratamiento multifactorial son intervenciones eficaces para reducir el riesgo de caídas perjudiciales adultos mayores.
Tricco AC. Comparisons of interventions for preventing falls in older adults. JAMA 2017; 318: 1687-1699 |
Guías de Práctica Clínica
| ACP: Type 2 diabetes mellitus | Se trata de alcanzar un nivel de A1C de 7% a 8% para la mayoría de los adultos con diabetes tipo 2, con la advertencia de que el paciente debe ser quien tome la decisión. Hay una recomendación débil para suspender el tratamiento en pacientes con un nivel de A1C de menos del 6,5%. Finalmente, la ACP sugiere olvidar las metas de A1C y en su lugar tratar de minimizar los síntomas en pacientes que tienen 80 años o más o que tienen una esperanza de vida de menos de 10 años. |
| ACC/AHA: Hypertension | Las pautas de ACC / AHA recomiendan un objetivo de tensión arterial de 130/80 mm Hg para la mayoría de los pacientes con hipertensión arterial. Dada la falta de evidencia de apoyo para este objetivo, la ACP y la Academia Americana de Médicos de Familia continúan recomendando objetivos de 140/90 mm Hg para la mayoría de los adultos y 150/90 mm Hg para adultos de 60 años o más. |
| USPSTF: Prostate cancer screening | Aconseje a los hombres de 55 a 69 años de edad de los daños potenciales y los beneficios de los exámenes de cribado utilizando pruebas de antígeno prostático específico. No lo realice en hombres de 70 años o mayores. |
| USPSTF: Osteoporosis screening | Examine a las mujeres de 65 años o más y a las mujeres más jóvenes con mayor riesgo de osteoporosis utilizando la medición de densidad ósea con densitometria La evidencia es actualmente insuficiente para hacer una recomendación con respecto a la detección en hombres. |
| USPSTF: Skin cancer screening | Aconseje a adultos jóvenes, adolescentes, niños y padres de niños pequeños acerca de minimizar la exposición a la radiación ultravioleta para personas de seis meses a 24 años de edad con tipos de piel normales, y considere asesorar en pacientes mayores de 24 años según la evaluación de riesgos. |
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (2)
Resumen de Top 20 Research Studies of 2018 for Primary Care Physician, publicado en American Family Physician Mayo 2019
Enfermedades infecciosas
| 6. ¿En las infecciones ambulatorias más comunes, los tratamientos cortos con antibióticos son tan efectivos como los tratamientos más largos? | Casi cada vez que alguien pregunta: ¿Puedo tomar el tratamiento de antibióticos menos días?’, La respuesta es: ‘Sí, puede’. Los tratamientos más cortos reducen los costos y pueden reducir la probabilidad de eventos adversos en el tratamiento antibiótico de la faringitis estreptocócica. neumonía adquirida en la comunidad, otitis media, rinosinusitis aguda, ITU y pielonefritis aguda.
Dawson-Hahn EE. Short-course versus long-course oral antibiotic treatment for infections treated in outpatient settings: a review of systematic reviews. Fam Pract 2017; 34: 511-519 |
| 7. ¿Qué tratamientos son seguros y efectivos para la tos asociada con el resfriado común? | Este informe de un panel de expertos encontró poca evidencia de beneficio para los medicamentos más comúnmente utilizados para la condición autolimitada del resfriado común. En última instancia, los médicos a menudo deben actuar en ausencia de una buena evidencia, y es razonable recomendar opciones seguras para el tratamiento de la tos, incluso si la evidencia óptima no está disponible. Estos tratamientos incluyen miel en niños mayores de un año, dextrometorfano después de dos años y posiblemente zinc si se toma pronto.
Malesker MA and CHEST expert cough panel. Pharmacologic and nonpharmacologic treatment for acute cough associated with the common cold: CHEST Expert Panel Report. Chest 2017; 152: 1021-1037 |
| 8. ¿Qué tratamientos para la tos subaguda son efectivos? | La evidencia disponible para el tratamiento de pacientes con tos subaguda (3 a 8 semanas.) es limitada y no demuestra mejoras significativas.
Speich B. Treatments for subacute cough in primary care: systematic review and meta-analyses of randomised clinical trials. Br J Gen Pract 2018; 68: e694-e702 |
| 9. ¿Es el tratamiento con cinco días de nitrofurantoína tan efectivo como la fosfomicina de dosis única (Monurol) en el tratamiento de mujeres con IU más baja sin complicaciones? | Un tratamiento de cinco días con nitrofurantoína es significativamente más probable que logre una resolución clínica y microbiológica de IU bajas sin complicaciones que una dosis única de fosfomicina en mujeres adultas sanas.
Huttner A. Effect of 5-day nitrofurantoin vs single-dose fosfomycin on clinical resolution of uncomplicated lower urinary tract infection in women: a randomized clinical trial. JAMA 2018; 319: 1781-1789 |
| 10. ¿El aumento de la ingesta de agua disminuye la recurrencia de las infecciones urinarias en las mujeres? | Beber 1,5 litros adicionales de agua por día disminuyó la recurrencia de la IU a la mitad en mujeres con antecedentes de al menos tres episodios por año.
Hooton TM, Vecchio M, Iroz A, et al: Effect of increased daily water intake in premenopausal women with recurrent urinary tract infections: a randomized clinical trial. JAMA Intern Med 2018; 178: 1509-1515 |
Los 20 mejores estudios de investigación de 2018 para médicos de atención primaria (1)
Resumen de Top 20 Research Studies of 2018 for Primary Care Physician, publicado en American Family Physician Mayo 2019
 Anualmente, un grupo de expertos en medicina basada en evidencia revisa sistemáticamente más de 110 revistas de investigación en inglés para identificar las evidencias que puedan cambiar la práctica de atención primaria. De los más de 20,000 estudios de investigación publicados en 2018 en las revistas revisadas, 255 cumplieron con los criterios de validez, relevancia y cambio en la práctica. El objetivo de este proceso es identificar los POEM (por las siglas en inglés: patient-oriented evidence that matters, evidencia orientada al paciente que importa). Un POEM debe dar resultados orientados al paciente, como la mejora de síntomas, morbilidad o mortalidad; estar libre de sesgos metodológicos importantes; y recomendar un cambio en la práctica para una gran parte de los médicos.
Anualmente, un grupo de expertos en medicina basada en evidencia revisa sistemáticamente más de 110 revistas de investigación en inglés para identificar las evidencias que puedan cambiar la práctica de atención primaria. De los más de 20,000 estudios de investigación publicados en 2018 en las revistas revisadas, 255 cumplieron con los criterios de validez, relevancia y cambio en la práctica. El objetivo de este proceso es identificar los POEM (por las siglas en inglés: patient-oriented evidence that matters, evidencia orientada al paciente que importa). Un POEM debe dar resultados orientados al paciente, como la mejora de síntomas, morbilidad o mortalidad; estar libre de sesgos metodológicos importantes; y recomendar un cambio en la práctica para una gran parte de los médicos.
La Asociación Médica Canadiense (CMA) proporciona una suscripción a los POEM para todos sus miembros, que tienen la opción de recibir el POEM diario por correo electrónico. Cuando los miembros leen el POEM, pueden calificarlo con una herramienta validada llamada Método de evaluación de la información. Esta herramienta aborda los dominios de relevancia clínica, impacto cognitivo, uso en la práctica y beneficios de salud esperados si ese POEM se aplica en la atención al paciente. Cada POEM fue calificado por un promedio de 1,574 médicos y en la siguiente lista se relacionan los 20 POEMs ordenados por temas, mejor valorados por estos médicos:
Se presentan con un resumen de la pregunta clínica a al que responden, la respuesta final y una breve discusión.
Hipertensión
| 1.¿Cuál es un mejor predictor de mortalidad: la medición de la presión arterial ambulatoria o en la consulta? | Este estudio respalda las pautas que recomiendan que las decisiones de tratamiento se basen en el monitoreo ambulatorio de la presión arterial en lugar de en los resultados de la presión arterial en el consultorio. La diferencia entre las dos mediciones en esta cohorte fue de 19/11 mm Hg, que es suficiente para cambiar la decisión de prescribir un medicamento o agregar un segundo o tercer medicamento.
Banegas JR. Relationship between clinic and ambulatory blood-pressure measurements and mortality. N Engl J Med 2018; 378: 1509-1520 |
|
2. ¿Es confiable una única medida de presión arterial en la consulta evaluar la hipertensión? |
No confíe en una sola medición de la presión arterial. La primera lectura de la presión arterial tomada durante una visita al consultorio será sustancialmente diferente a las lecturas subsiguientes en casi la mitad de los pacientes típicos y, si se confía en ellos, dará lugar a que uno de cada ocho pacientes sea etiquetado falsamente como hipertenso.
Burkard T. Reliability of single office blood pressure measurements. Heart 2018; 104: 1173-1179 |
| 3. En pacientes con presión arterial alta, ¿una segunda lectura muestra resultados más bajos? | Si no comprueba la presión arterial alta, debería hacerlo. De hecho, se debería configurar la historia clínica electrónica para que lo solicite. En este gran estudio, cuando se les recordó, los médicos que volvieran a controlar la presión arterial elevada, el 83% de las veces se encontraba una caída media en la presión arterial de 8 mm Hg durante la misma visita. Esa caída es equivalente a una reducción típica de la presión arterial con tratamiento farmacológico a lo largo del tiempo y dio lugar a que un tercio menos de pacientes fueran etiquetados como hipertensos en esa visita.
Einstadter D. Association of repeated measurements with blood pressure control in primary care. JAMA Intern Med 2018; 178: 858-860 |
| 4. ¿A qué nivel de presión arterial sistólica debemos comenzar el tratamiento para obtener el mayor beneficio? | Comenzar el tratamiento antihipertensivo cuando la presión arterial sistólica es superior a 140 mm Hg, retrasa la muerte y previene eventos cardiovasculares importantes en algunas personas sin una enfermedad cardíaca preexistente; en pacientes con enfermedad cardíaca existente, previene otros eventos, pero no prolonga la vida. Estos resultados pueden parecer estar en conflicto con los de SPRINT, que encontraron beneficios al bajar la presión arterial sistólica a menos de 120 mm Hg. Sin embargo, los investigadores de SPRINT midieron la presión sanguínea utilizando dispositivos automatizados, que dan lecturas de 10 a 20 mm Hg más bajas que las mediciones típicas en consultas. Por lo tanto, es probable que el objetivo de menos de 120 mm Hg en el estudio SPRINT sea muy similar al objetivo de menos de 140 mm Hg en este estudio.
Brunström M. Association of blood pressure lowering with mortality and cardiovascular disease across blood pressure levels: a systematic review and meta-analysis. JAMA Intern Med 2018; 178: 28-36 |
| ¿Se asocia con mejores resultados en pacientes ancianos que toman medicamentos antihipertensivos La presión arterial sistólica baja? | En este pequeño estudio de cohorte de pacientes mayores de 85 años, la presión arterial sistólica más baja durante el tratamiento con medicamentos antihipertensivos se asocia con mayores tasas de mortalidad y mayor deterioro cognitivo.
Streit S. Lower blood pressure during antihypertensive treatment is associated with higher all-cause mortality and accelerated cognitive decline in the oldest-old-data from the Leiden 85-plus Study. Age Ageing 2018; 47: 545-550 |
Literatura basura
La literatura basura suele seguir los mismos cauces de publicación de la literatura verdadera, es decir aparece en congresos y revistas científicas, a la que añade una promoción en otros medios periodísticos, electrónicos, etc. como resumen del producto primario.
Esta difusión cumple con el objetivo de comunicación y difusión acrítica de una idea, a menudo poco o nada comprobada empíricamente.
Como ejemplos recientes, la difusión de una comunicación a un congreso que trata sobre la inercia clínica y un documento de consenso sobre los anticoagulantes directos. En ambos casos se trata de temas reales e interesantes, aunque controvertidos. Por desgracia cuando uno lee las reseñas o los documentos originales, se tiene la impresión de que sus orígenes y objetivos, son más bien en una estrategia comercial que en un auténtico debate científico
Sobrediagnóstico
Reforma de las definiciones de enfermedades: un nuevo enfoque dirigido por la atención primaria y centrado en las personas
Ser un médico conservador
Traduccion de The Case for Being a Medical Conservative de John Mandrola, Adam Cifu, Vinai Prasad, Andrew Foy en American Journal of Medicine Articles in Press
Nos han llamado críticos, odiosos, no creyentes o el que menos nos gusta: nihilistas. Preferimos el término médico conservador. Creemos que este es el enfoque ideal para la atención al paciente.
Establecemos los principios del conservadurismo médico ahora porque el rápido ritmo de la innovación y los poderes de marketing que ofrecen los medios digitales han puesto a prueba el propósito de los clínicos escépticos de adopción lenta.
Nuestra elección del término conservador médico no implica una filosofía política, aunque la definición de conservadurismo de William Buckley Jr. se alinea bien con nuestra manera de ver la atención al paciente
“A conservative is someone who stands athwart history, yelling Stop, at a time when no one is inclined to do so, or to have much patience with those who so urge it.
Un conservador es alguien que se sitúa frente a la historia, gritando Alto, en un momento en que nadie se siente inclinado a hacerlo, ni a tener mucha paciencia con quienes lo hacen.
Esto es lo que creemos:
Los médicos conservadores no son nihilistas. Apreciamos el progreso y elogiamos los avances científicos que han transformado enfermedades mortales, como el SIDA y muchas formas de cáncer, en enfermedades crónicas manejables. En salud pública, reconocemos que la reducción de la exposición al humo del tabaco y la eliminación de las grasas trans de los alimentos han contribuido a la disminución secular en las tasas de eventos cardíacos. De hecho, la ciencia médica ha hecho de esta era un buen momento para vivir.
El médico conservador, sin embargo, reconoce que muchos desarrollos promovidos como avances médicos ofrecen, en el mejor de los casos, beneficios marginales. No ignoramos el valor. En una gráfica de gasto frente a resultados, definimos los avances marginales como la ganancia en la “parte plana de la curva” (Figura). En la parte plana de la curva, el gasto adicional, ya sea en un nuevo fármaco, dispositivo o prueba de diagnóstica, otorga pocos beneficios a pacientes individuales o a la sociedad.
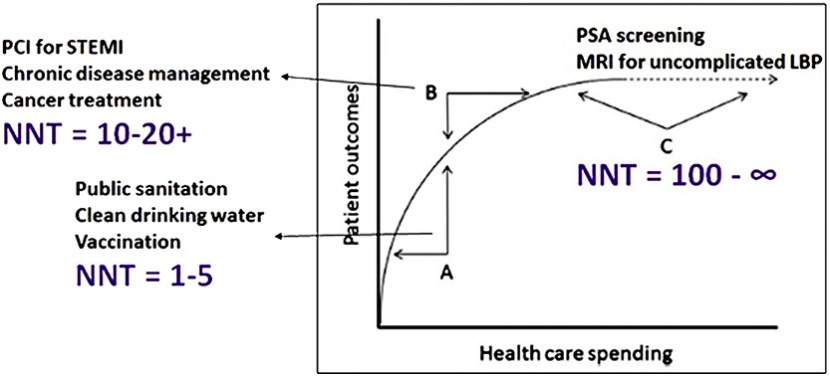
Figura.- Basado en la disminución de la función de utilidad en la economía: el punto A representa una atención de alto valor ya que el gasto conduce a grandes ganancias en los resultados. El punto B representa niveles intermedios de ganancia basados en gastos adicionales. El punto C representa una atención de bajo valor, en la que el gasto adicional no se asocia con una mejora significativa en los resultados de los pacientes. Este es el ‘plano de la curva’.
El médico conservador adopta nuevas terapias cuando el beneficio es claro y la evidencia es sólida e imparcial. La terapia de resincronización para pacientes con insuficiencia cardíaca sistólica y bloqueo de rama izquierda, los anticoagulantes orales de acción directa para la prevención de la trombosis arterial y venosa y el rituximab para el linfoma son terapias que se venden por si mismas. La mayoría de las decisiones médicas, sin embargo, vienen con mucha menos certeza. El equipo de BMJ Clinical evidence revisó los 3000 tratamientos utilizados en el NHS del Reino Unido y encontró que en aproximadamente la mitad su efectividad era desconocida y solo el 11% eran claramente beneficiosos.
El médico conservador sabe que incluso cuando los estudios clínicos muestran que un medicamento, dispositivo o cirugía alcanza un umbral estadístico, el beneficio real derivado de un individuo puede ser mucho menor que lo que se anuncia o publica. Nos resistimos a la necesidad de combinar los beneficios de una terapia en una población frente a los beneficios para el individuo. Si bien se reconoce que el consumo generalizado de estatinas para la prevención primaria puede prevenir muchos eventos cardíacos no fatales en una población, el médico conservador trata con un paciente cada vez y es cuidadoso al comunicar los beneficios / daños absolutos del medicamento para esa persona.
La pregunta que hacemos es simple: si un paciente imparcial, que tenga un conocimiento perfecto de los pros y contras de una intervención, eligiera voluntariamente adoptarlo, teniendo en cuenta sus diferentes recursos, cómprelo.
Este deseo de una mejor calidad en las decisiones hace que el médico conservador se preocupe por la creciente comercialización de la medicina. Cuando el dinero está en juego, aumenta el riesgo de exageraciones. La exageración no solo propaga la atención de bajo valor, sino que también erosiona la confianza del público en la ciencia médica. Los médicos conservadores se oponen vigorosamente a la exageración publicitaria en todas sus formas.
Algunos pueden confundir la preocupación del médico conservador sobre la comercialización de la medicina como oposición a la empresa privada, el capitalismo, la acumulación de riqueza y, en general, contra el progreso médico por sí mismo. Esto no es verdad. Sin embargo, nos oponemos al progreso médico y a la acumulación de riqueza privada que lo acompaña, cuando ocurre bajo el pretexto de ‘ciencia’, sin una mejora significativa en los resultados del paciente.
Para definir el progreso genuino, los médicos conservadores respaldan la medicina basada en la evidencia y la evaluación crítica. Si bien no aceptamos ni rechazamos el concepto de experiencia, el médico conservador está más preocupado por el proceso y la calidad de la evaluación crítica.
Una evaluación crítica sólida puede poner al médico conservador en desacuerdo con los «expertos en la materia» que pueden oponerse a nuestro escepticismo porque no cuenta con una amplia experiencia en el tema en particular. Sin embargo, el médico conservador se mantiene firme en establecer una clara distinción entre la experiencia a nivel de contenido y la experiencia en evaluación crítica. Estas dos pueden no ir juntas, y el valor de cada una debe juzgarse caso por caso. Por ejemplo, el experto implantador de dispositivos ICD (implantable cardioverter defibrillator) puede no ser el experto más confiable para responder a la pregunta de ¿cuándo es mejor implantar un ICD? Muy a menudo, la experiencia en contenido se convierte en sinónimo de devoción al modelo o teoría prevaleciente.
El núcleo de esta tensión es que los «expertos en la materia» a menudo muestran su entusiasmo por el contenido en el que son expertos, mientras que el médico conservador solo es entusiasta de lo que se ha demostrado que mejora la salud humana. Cuando una intervención aporta un genuino beneficio, resiste fácilmente la evaluación crítica. Nadie discute el valor de los antibióticos para la infección bacteriana, la intervención coronaria percutánea para el infarto agudo de miocardio o la reparación de las fracturas de la cabeza femoral.
El médico conservador ve los beneficios de la confluencia de intereses entre los motivos de lucro de la industria y el progreso en la investigación. No nos oponemos a la colaboración médico-industrial. Pero estas dualidades de interés deben ser consideradas para determinar la calidad de la evidencia a favor o en contra de nuevas intervenciones. Por ejemplo, una base de evidencia incompleta debido a la publicación selectiva de estudios ‘positivos’ puede inhibir el verdadero conocimiento del beneficio neto de una intervención.
El médico conservador, por lo tanto, es pragmático acerca de la naturaleza humana y el modelo comercial predominante de la ciencia médica. A saber, los «expertos en la materia», las sociedades profesionales o los editores de revistas que critican con demasiada dureza un producto de la industria ponen en peligro la financiación futura. Los sesgos motivadores no tienen por qué considerarse nefastos, sólo considerarse.
Al final, el médico conservador está asombrado del cuerpo humano. Reconocemos que nuestro conocimiento y los mejores modelos rara vez predicen el éxito de una nueva intervención. Vemos el verdadero progreso médico como lento y difícil en gran parte porque la naturaleza ha proporcionado al cuerpo humano propiedades curativas inherentes.
Los médicos conservadores más sabios comprenden y aceptan el poco efecto que el médico tiene en los resultados. Si bien muchos pueden llamar a este marco de referencia nihilista, el medico conservador lo ve como protector contra nuestro mayor enemigo: la arrogancia.