Categoría: Medicina basada en la evidencia
hace 18 años
¡viva la evidencia!
Viva la evidencia por James McCormack,
Letra:
Solía ver el mundo
Como un lugar donde yo daba la palabra
Tenía la sensación de la eminencia
Pero vino la evidencia
Yo solía dar consejos
Veía el caos en los ojos de mi paciente
He escuchado a la “industria” cantar
«El fármaco antiguo ha muerto! Tenemos algo nuevo ! «
Durante un minuto, yo tenía la llave
Pero despues las paredes se cerraron sobre mí
Y descubrí que mi práctica está asentada
Sobre pilares de sal y pilares de arena
Oigo las campanas de la evidencia como llaman
Las revisiones sistemáticas están cantando
La evidencia clínica es el axioma
Los NNTs son ahora son mi pasión
Por alguna razón que no puedo explicar
Los estudios clínicos están en mi cerebro
Siempre una palabra honesta
Así es como veo el mundo ahora
La belleza de los diagrama de bosque ( forest plots)
¿Quién sabía que eran más que puntos
Los intervalos de confianza muestran la luz
Puedo separar el mal del bien
Números relativos que pueden esperar
Quiero números absolutos en mi plato
Los valores y preferencias
Realmente hacen la diferencia
Oigo las campanas de la evidencia como llaman
Las revisiones sistemáticas están cantando
La evidencia clínica es el axioma
Los NNTs son ahora son mi pasión
Por alguna razón que no puedo explicar
Los estudios clínicos están en mi cerebro
Siempre una palabra honesta
Así es como veo el mundo ahora
Oigo las campanas de la evidencia como llaman
Las revisiones sistemáticas están cantando
La evidencia clínica es el axioma
Los NNTs son ahora son mi pasión
Por alguna razón que no puedo explicar
Los estudios clínicos están en mi cerebro
Siempre una palabra honesta
Así es como veo el mundo ahora
Derechos del autor
1 . La canción original es Viva La Vida de Coldplay – temazo
2 . En Canadá tenemos una ley que establece el uso de material con derechos de autor como parte del » uso leal para fines de investigación, estudio privado, la educación, la parodia o sátira no vulnera los derechos de autor «
3 . El uso es exclusivamente con fines no comerciales
4 . El uso es exclusivamente para los fines de la educación – la promoción de los conceptos de la medicina basada en la evidencia para los profesionales sanitarios y los pacientes
5 . Es una parodia, ya que equipara el » religiosidad » original de la canción con los medicamentos y las evidencias o pruebas en la práctica médica
6 . El permiso por escrito del Karaoke (la música de fondo ) se obtuvo http://www.karaoke-version.com/custom …
7 . Se han hecho cambios sustantivos – nuevas letras y voces
8 . Se han obtenido los derechos de autoría cuando se han necesitado/posible (pagando o gratuito) para las imágenes y videos utilizados
¿Documentos de consenso?
Desde que hace unos años por parte de las distintas autonomías se inicio la cruzada ahorradora no habíamos visto mayor ataque al trabajo de los profesionales sanitarios, que los denominados Algoritmos de Decisión Terapéutica Corporativos de la Agencia Valenciana de Salud. Instaurados por Decreto Ley, ahora estos maldados algoritmos se pueden visualizar en toda su magnificencia en la pagina web de la conselleria de sanitat.
Lo primero que sorprende es su estilo y aspecto, más propio del edicto inquisitorial, que lo de que la comunidad científico-médica entiende por Documento de consenso. La sorpresa es aun mayor cuando se comprueba la falta de aspectos formales importantes en este tipo de documentos (autores, método de consenso, material empleado, fecha de realización. ámbito de aplicación, bibliografía, y un largo etc.) . Pero lo que ya es el colmo es comprobar que aparte de afirmaciones discutibles sobre la indicación de algún que otro fármaco, hay una falta actualización en cosas tan básicas como el coste tratamiento-día.
En fin, que ni para ser malos ,son buenos estos perniciosos elementos de la sanidad española
a(pps) su salud
La revista secundaria Evidence Based Medicine publica un artículo sobre el uso en medicina de los denominados teléfonos inteligentes (smartphones) y las aplicaciones o programas diseñados para estos (apps). Aunque algo antiguo (se envió para publicación a la revista hace un año, y en estos temas un año es una eternidad) su título ya es muy revelador: Aplicaciones médicas para los smartphones: la falta de pruebas socava la confianza en su calidad y seguridad.
Lo que explican los autores en resumen, es que los avances en la tecnología móvil de salud y la adopción de teléfonos inteligentes significa que las apps médicas serán de vital importancia y una parte integral de la práctica médica diaria en un futuro próximo. Pero mientras que el rápido desarrollo de aplicaciones médicas está llamando la atención de los profesionales de la salud y mejora de la accesibilidad al conocimiento médico, existe una creciente preocupación por los posibles peligros relacionados con el uso de estas aplicaciones.
A continuación traducción y adaptación del contenido del artículo con enlaces actualizados

El número de profesionales sanitarios que utilizan smartphones con aplicaciones asociadas (appps) en la práctica clínica aumentan día a día. [Tanto para el IPad Iphone, como para Android]. Estas aplicaciones médicas tienen un gran potencial para mejorar la asistencia clínica, pero se sabe poco sobre los posibles peligros asociados con su uso. Las infracciones de la confidencialidad, los conflictos de intereses y las consecuencias de un mal funcionamiento en la toma de decisiones clínicas podrían afectar negativamente a la atención de los pacientes.
Los profesionales deben ser conscientes al elegir una apps para su uso en la atención clínica de que algunas aplicaciones tienen contenido poco fiable, no suelen tener en cuenta la evidencia científica y que en general no suelen estar revisadas por colegas. En este trabajo, se proponen estrategias que permitirían que el mercado de las aplicaciones médicas este controlado y basado en la evidencia, minimizando al mismo tiempo la burocracia innecesaria con el fin de no obstaculizar el desarrollo de apps.
Falta de implicación de profesionales en el desarrollo de aplicaciones médicas
La mayoría de las aplicaciones médicas carecen de información sobre autoría, quienes son los productores y los distribuidores. Así mismo no suelen dar referencias y no está claro en si estas aplicaciones se actualizarían, si surgiera nueva evidencia.
Dos estudios en los campos de la dermatología y microbiología revelaron que menos del 35% de las aplicaciones médicas tuvo la participación de expertos médicos durante su desarrollo. Un estudio señala que el ochenta y seis por ciento de más de cien aplicaciones revisadas sobre control del dolor no tenían participación médica profesional en su desarrollo y sólo el 12% informó de un médico como autor de la aplicación.
Peligros de aplicaciones médicas en la práctica clínica
La naturaleza misma de los teléfonos inteligentes representa un riesgo potencial. Las apps médicas se utilizan cada vez más para apoyar el diagnóstico y tratamiento de las enfermedades (por ejemplo, aplicaciones que permiten al usuario introducir información específica del paciente, junto con material de referencia para diagnosticar de forma automática una enfermedad o condición). Hasta ahora, no se conoce ningún caso de daño a un paciente causada por una aplicación recuperado. Sin embargo, sin regulación ni normas de seguridad es sólo una cuestión de tiempo que se cometan errores médicos y daño involuntario a pacientes. Existen varias web donde profesionales médicos indexan, comentan y revisan aplicaciones médicas, si bien este es un buen punto de partida, los criterios de evaluación no profundizan en la evidencia científica de su contenido, tratando más bien de cuestiones como el diseño o la usabilidad.
El uso de aplicaciones sanitarias realizadas por empresas comerciales o por la industria farmacéutica podría plantear cuestiones éticas importantes. Por ejemplo, los conflictos de intereses pueden llevar a un sesgo consciente e inconsciente en la prescripción. Las compañías farmacéuticas pueden utilizar estas aplicaciones para fines de marketing, tratando de influir en el tratamiento al presentar la información en favor de sus propios fármacos
Reglamentación por las autoridades sanitarias
En 2011, la Food and Drug Administration (FDA) publicó un proyecto de directrices sobre la forma de regular las aplicaciones médicas. La FDA afirma que una aplicación puede considerarse un producto sanitario cuando se utiliza “como accesorio de un producto sanitario regulado o transforma una plataforma móvil en un producto sanitario regulado”. La FDA planea regular activamente ciertos tipos de aplicaciones tales como apps que controlan un dispositivo médico o visualizan, almacenan, analizan y transmiten los datos específicos de pacientes obtenidos con dispositivos médicos (como un electrocardiograma). También aplicaciones que, con ayuda de fórmulas o algoritmos, dan resultados específicos, como un diagnóstico, recomendación de tratamiento o diagnóstico diferencial.
En nuestra opinión, esto es un hecho positivo. Sin embargo, al mismo tiempo, las autoridades no deben regular en exceso aplicaciones médicas a fin de conservar su carácter abierto. El proceso de regulación debe ser gestionado principalmente por la propia comunidad de la salud. Sería conveniente que las autoridades proporcionaran sellos oficiales de certificación que garanticen la calidad de las aplicaciones y que que los médicos puedan tomar una decisión informada en cuanto a si una aplicación tiene fiabilidad y esta basada en la evidencia.
Adopción de las apps sanitarias por editoriales sanitarias
Creemos que hay que varias formas en que las apps médicas podrían ser desarrollados para asegurarse su calidad y seguridad. En primer lugar, el contenido de todas las aplicaciones médicas debe estar basado en la evidencia, y revisadas por profesionales externos, proporcionando información clínica actualizada. Se puede formalizar un sistema de revisión por pares que permita a sociedades profesionales y a organizaciones de pacientes relacionadas con el tema desarrollar aplicaciones específicas para médicos y pacientes revisadas por pares. Además, las directrices para aplicaciones médicas, como la futura guía de la FDA, deberán ser utilizadas por revisores y desarrolladores de apps para preservar y controlar su calidad y fiabilidad.
Una evaluación del impacto de estas tecnologías pueden tener en la mejora de la salud sería muy ventajoso, la reducción de la probabilidad de errores médicos y la protección de los pacientes. Los desarrolladores apps médicas deberían ser animados a inscribir su aplicación en un registro internacional y presentar una notificación previa a la comercialización a organismos de acreditación y expertos médicos para evaluar la eficacia y seguridad de la aplicación propuesta. Cabe señalar que una de las desventajas de tal sistema es que sería desacelerar significativamente innovaciones en esta industria.
Aplicaciones médicas seleccionadas por centros sanitarios
Tras la finalización del desarrollo de aplicaciones médicas fiables y de alta calidad se pueden colocar en las tiendas de aplicaciones. Debido a la gran cantidad de aplicaciones médicas disponibles, la búsqueda de una aplicación adecuada y útil puede ser problemático para los médicos. En la actualidad, existen varias maneras de encontrar aplicaciones médicas. Un ejemplo es el subconjunto de aplicaciones médicas que ofrecen las empresas especializadas en el marco de un substore de apps. Las compañías farmacéuticas también están muy involucradas en el desarrollo y distribución de aplicaciones médicas. El objetivo inevitable de tales empresas, sin embargo, es obtener beneficios, no se pueden descartar un conflicto de intereses. Una manera de evitar este problema sería permitir que los hospitales o asociaciones de médicos, preseleccionaran a las aplicaciones y las hicieran accesibles a sus asociados como si fuera una biblioteca médica.
El futuro de las aplicaciones médicas
Estamos convencidos de que las aplicaciones médicas deben ser reguladas en cierta medida, y que tienen que ser cuidadosamente revisadas por expertos con el fin de garantizar la validez. Las aplicaciones médicas deben tener una calidad garantizada, ser científicamente sólidas y rentables en su uso. Todos los interesados en el mercado de la medicina móvil deberían participar en el proceso de regulación. Un enfoque de toma de decisiones compartida en la creación de una guía regulatoria sería bueno para facilitar la aceptación por parte de todos los interesados y mejorar el cumplimiento de la directriz.
La Figura ofrece una visión clara de los diferentes actores en el campo de aplicaciones médicas: las autoridades sanitarias deberían proporcionar las directrices que desarrolladores y revisores deben seguir. Los hospitales, las instituciones sanitarias, editoriales médicas y organismos de acreditación de médicos juegan un papel fundamental en la selección, acceso y distribución de aplicaciones a los profesionales de la salud. De cara al futuro será necesario la investigación sobre el uso y la implementación de aplicaciones médicas en la práctica clínica, dado que la tecnología móvil ha adquirido un papel dominante en la sociedad, La integración de las aplicaciones médicas, contribuirá significativamente a una asistencia sanitaria accesible y basada en la evidencia. Las apps médicas constituyen uno de los campos más dinámicos de la medicina contemporánea, con un considerable potencial de cambiar la forma en que la salud se ofrecerá en el futuro. Establecer procedimientos reglamentarios apropiados permitirá que este potencial se cumpla, respetando en todo momento la seguridad del paciente.
Cisne cuello negro, Cisne cuello blanco
No hay un lago negro
hay un lago blanco, hay un lago blanco
Hay un lago inmenso lleno de fango, lleno de fango
Manuel Alejandro
La historia del tratamiento de la depresion tiene muchas similitudes con el cuento de Andersen «El patito feo». Esa ave que, habiendo nacido en el corral de los patos y que durante mucho tiempo fue objeto de burlas e insultos por su fealdad, se convirtió un día en un hermoso y esbelto cisne blanco. Pero en otra historia, la de los antidepresivos, el cuento no termina así, y se sigue escribiendo. Es como si después de haber triunfado por su hermosura, con el paso del tiempo se pusiera en duda la belleza del cisne.
 Los resultados de los meta-análisis llevados a cabo con antidepresivos han mostrado efectos beneficiosos algo modestos frente a placebo, pero cuando al análisis se añaden los resultados de ensayos clínicos no publicados, la eficacia parece que disminuía por debajo de los criterios de significación estadística.
Los resultados de los meta-análisis llevados a cabo con antidepresivos han mostrado efectos beneficiosos algo modestos frente a placebo, pero cuando al análisis se añaden los resultados de ensayos clínicos no publicados, la eficacia parece que disminuía por debajo de los criterios de significación estadística.
En un artículo titulado Initial Severity and Antidepressant Benefits: A Meta-Analysis of Data Submitted to the Food and Drug Administration publicado en PLOS medicine en 2008 de se intentó determinar la eficacia de estos medicamentos en relación con la gravedad de la enfermedad. Para ello se revisó, siguiendo la ortodoxia de la revisiones sistemáticas, los datos de ensayos clínicos publicados y no publica-dos tomando como fuente los estudios presentados a la agencia del medicamento americana o FDA para aprobar antidepresivos de nueva generación (fluoxetina, paroxetina, nefazodona y venlafaxina).Las diferencias entre el grupo de tratamiento y aquellas personas que recibían placebo sólo fueron significativas en los casos de depresión mayor o más grave. La magnitud de la asociación del efecto aumentó en función de la gravedad inicial. Desde la falta de diferencia en depresiones leves y moderadas, hasta una diferencia pequeña en pacientes con depresión grave, alcanzando niveles de significación estadística sólo en el grupo de pacientes en el rango más elevado de gravedad clínica.
¿Qué significan estos hallazgos?
Como se dice en el propio artículo, los datos sugieren que la eficacia de ese tipo de medicamentos es relativamente modesta y sólo para las formas más graves. En estos casos, la relación entre la gravedad inicial y la eficacia antidepresiva sería atribuible a una menor respuesta al placebo entre los pacientes más graves, más que a un aumento de la respuesta de los fármacos.
Estas afirmaciones están además apoyadas por otros estudios y revisiones que revisan artículos no publicados, como la publicada en el CMAJ sobre la paroxetina: Effectiveness of paroxetine in the treatment of acute major depression in adults: a systematic re-examinationof published and unpublished data from randomized trials.
Cabría preguntarse ¿cuál es la causa del gran uso de estos medicamentos?, y si se confirman estos resultados, ¿cómo y quién nos ha vendido esta ave autómata como si fuera un hermoso cisne blanco?
La respuesta está en el aire, pero tiene gran trascendencia, en especial en atención primaria donde no se suele llevar a los pacientes más graves. Se pueden avanzar dos percepciones: una sustentada en la experiencia como médico de cabecera que se relaciona con la relativa comodidad de manejo de unos fármacos «necesarios» para un problema muy frecuente y, la segunda, basada en la evidencia de que el sesgo de publicación favorece o sobrestima los resultados positivos.
Eso era antes
Influencias indebidas de la industria que distorsionan la investigación sanitaria, el gasto y la práctica médica: revisión
Tomado del Blog de noticias del Centro de Información de Medicamentos de la Universidad Nacional de Colombia @CIMUNCOL
A continuación traducción y adaptación del resumen del un artículo de investigación producido por autores australianos, estadounidenses e ingleses de University College London, University of Sydney y Stanford University; que resume adecuadamente la problemática de los conflictos de interés con la industria farmacéutica en todos los niveles de la investigación medica, de la regulación sanitaria y de la practica clínica.
Stamatakis E, Weiler R, Ioannidis JPA. Undue industry influences that distort healthcare research, strategy, expenditure and practice: a review. European Journal of Clinical Investigation. mars 2013, DOI: 10.1111/eci.12074. [PDF]
Contexto: El gasto en productos de la industria (principalmente medicamentos y dispositivos) se ha disparado en los últimos 15 años y representa una parte sustancial del gasto sanitario. Los enormes intereses financieros implicados en el desarrollo y comercialización de medicamentos y dispositivos pueden haber dado un poder excesivo a estas industrias para influir en la investigación médica, la política y la práctica clínica.
Materiales y métodos: Revisión de la literatura y el análisis de las múltiples vías a través de las cuales la industria directa o indirectamente se ha infiltrado en los sistemas de salud más amplios. Se presenta el análisis de la influencia de la industria en los siguientes niveles: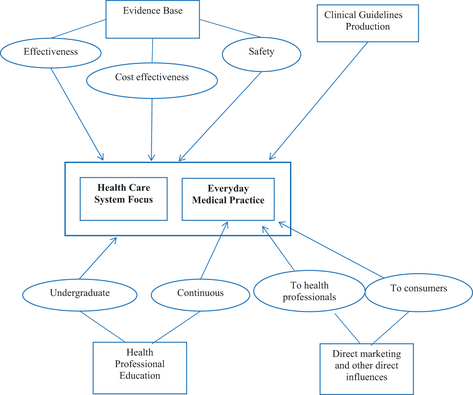
- la producción de evidencia médica,
- síntesis de la evidencia
- la comprensión de los riesgos y problemas de seguridad,
- la evaluación de costo-efectividad
- la elaboración de guías de practica clínica.
- la educación de profesionales de la salud,
- la práctica médica y
- las decisiones de los usuarios de los sistemas de salud.
Resultados: Se encuentra abundante evidencia consistente que demuestra que la industria ha creado los medios para intervenir en todas las etapas de los procesos que determinan la investigación médica, la estrategia, el gasto, la práctica y educación. Como resultado de estas interferencias, los beneficios de los medicamentos y otros productos son a menudo exagerados y sus daños minimizados, y las guias de práctica clínica, la práctica médica y las decisiones de gasto sanitario son sesgadas.
Conclusión: Para defender sus intereses, la industria influye magistralmente en la producción de la evidencia médica , la síntesis de esta evidencia, la comprensión de los riesgos, las evaluaciones de costo-efectividad, las guías de práctica clínica y la educación de los profesionales de la salud y también ejerce influencia directa sobre las decisiones de los profesionales de la salud y consumidores. Hay una necesidad urgente de regular y de tomar medidas hacia la re-definición de la misión de la medicina hacia una dirección más objetiva y centrada en los beneficios para el paciente, la población y la sociedad, y que esté libre de conflictos de intereses.
.
Cuando el remedio es peor que la enfermedad
Un estudio anidado de casos y controles realizado con mujeres españolas mayores de 65 años encontró una fuerte asociación entre el uso de bifosfonatos y el aumento del riesgo de fractura femoral atípica. Estos resultados añaden nuevas pruebas a las publicadas en los últimos años en el mismo sentido y hacen obligatoria la prescripción cuidadosa de estos fármacos, evitando su uso en mujeres con bajo riesgo de fractura.
Reseña publicada en 7SETmanal Butlletí electrònic d’actualització de coneixements en atenció primària de salut en la web. @7SETmanal
Desde la publicación en 2005 del primer estudio que alertaba sobre los efectos perjudiciales de los bifosfonatos debido a la supresión de la remodelación ósea, se han ido acumulando evidencias, que hemos recogido en varios números (8, 15) de 7SETmanal, sobre el aumento de fracturas atípicas en relación con su uso prolongado.
Este estudio anidado de casos y controles realizado por investigadores de Navarra evaluó la relación entre uso de bifosfonatos y el riesgo de fracturas de fémur en mujeres de 65 años o más de la población española a partir de la base de datos BIFAP (Base de Datos para la Investigación farmacoepidemiológicos en Atención Primaria), que incluye información anónima desde 2001 de> 13,7 millones de persona-años de seguimiento. Una particularidad del estudio es que se ha llevado a cabo en población mediterránea con menor riesgo de fracturas en comparación con los países anglosajones y del norte de Europa.
Los casos se definieron como mujeres de 65 o más años con un primer diagnóstico de fractura subtrocantèrica o diafisaria registrado entre el 1 de enero de 2005 y el 31 de diciembre de 2008, con un seguimiento de al menos 1 año en labase BIFAP antes de la fecha del ingreso (fecha índice). Se excluyeron mujeres con antecedente de cáncer, enfermedad de Paget, fractura de cadera previa o cualquier fractura resultado de traumatismo o accidente de tráfico. Por cada caso se seleccionaron 5 controles sin historia de fractura de cadera en el momento de la fecha índice, emparejados por edad y por el mismo año de registro en la base BIFAP.
El análisis incluyó 44 casos y 220 controles emparejados (media de edad de 82 años). El uso de bifosfonatos en algún momento fue más frecuente en los casos que en los controles (29,6% versus 10,5%) con una odds ratio [OR] de la fractura de fémur atípica de 4,30 (intervalo de confianza [IC] 1,55 hasta 11,9) a favor de las mujeres que habían tomado bifosfonatos frente las que no habían tomado nunca. El riesgo aumentó con el uso prolongado, con una OR de 9,46 (IC 2,17 a 41,3) al comparar el uso de bifosfonatos durante más de 3 años con el no uso.
Los bifosfonatos reducen el remodelado óseo, inhibiendo la resorción a través de la apoptosis de osteoclastos, pero también la formación para que los osteoblastos que la producen son activados por los mismos osteoclastos. Los bifosfonatos también debilitan la estructura de colágeno y producen la acumulación de lesiones microscópicas de la estructura ósea que no pueden ser reparadas por la inhibición concomitante de la formación de hueso. Además hay un patrón radiológico que se repite en las fracturas relacionadas con bifosfonatos y se ha definido una localización típica de estas en las regiones del fémur donde hay una carga máxima de tensión.
Así pues, hay razón biológica, radiológica y mecánica para explicar el aumento de fracturas atípicas con el uso de bifosfonatos.
Una de las principales limitaciones es el número pequeño de casos, que impide hacer análisis de subgrupos de fármacos y la no disponibilidad de las imágenes radiológicas de las fracturas, aunque se disponía de los informes detallados de los procedimientos quirúrgicos para tratarlas. Un diseño de cohortes permitiría obtener mejor evidencia.
La fuerte asociación entre el uso de bifosfonatos y el aumento del riesgo de fracturas atípicas en mujeres españolas de más de 65 años y bajo riesgo de fractura encontrada en este estudio, se añade a la evidencia acumulada con otros estudios realizados con poblaciones con más riesgo y pone de relieve que hay que ser muy cuidadosos a la hora de indicar bifosfonatos. Especialmente en nuestro medio podría ser peor el remedio que la enfermedad.
Erviti J, Alonso A, Oliva B, Gorricho J, Lopez A, Timoner J, Huerta C, Gil M and De Abajo F. Oral bisphosphonates are associated with increased risk of subtrochanteric and diaphyseal fractures in elderly women: a nested case-control study. BMJ open. 2013; 3 (1)
Por fin tengo algunos estudios que me gusta citar, Some Studies That I Like To Quote
Genial vídeo de James McCormack @medmyths
I got addicted to a certain kind of practice
Guidelines made me feel so happy I could die
I told my patients it was good enough
To lower glucose make them unconscious
I put my 95 year-olds on a statin
Yo era adicto a un determinado tipo de práctica clínica
Las guías me hacían sentir tan feliz que podría morir
Les dije a mis pacientes que era lo suficientemente bueno
bajarles la glucosa hasta que estuviesen inconscientes
Les puse una estatina a mis pacientes de 95 años
I should have known that all along that this was wrong
100 over 60 made them fall, they really fall
Stopping salt and fat does not make sense
I really should have looked at evidence
I didn’t know that half of guidelines were just opinion
Yo debería haber sabido desde el principio que todo esto era incorrecto
a 100 pacientes mayores de 60 años les hizo caer, ¿caían de verdad?
Dejar la sal y las grasas no tenía sentido
Realmente debería haber estudiado las pruebas científicas
Yo no sabía que la mitad de directrices eran sólo opiniones
You say I need an RCT
One that actually shows a difference in a real outcome
I’m supposed to know the NNT and discuss it with my patients
Are you kidding me?
Usted dice que necesito un ECA (ensayo clínico aleatorizado)
Uno que realmente muestre la diferencia en resultados reales
Se supone que debo conocer el NNT y comentarlo con mis pacientes
¿Me está tomando el pelo?
I Don’t know what a p-value is
You say I need a Cochrane review to help me find some numbers
I hear some surrogates were wrong
And now I need some studies I’m supposed to quote
Yo no sé qué es una p
Usted dice que necesito una revisión Cochrane que me ayude a encontrar algunos números
He oído que algunos subrogados no eran apropiados
Y ahora necesito algunos estudios que debería citar
Now I need some studies I’m supposed to quote
Now I need some studies I’m supposed to quote
Ahora necesito algunos estudios que debería citar
Ahora necesito algunos estudios que debería citar
Now and then I think of all the things you had me measure
You had me thinking there was always something that was wrong
All that fibre was an adventure
Now I’m passing wicker furniture
Beta-blockers made me feel real slow
And now you telling me about some studies that you need to quote
De vez en cuando pienso en todas las cosas que tú me has medido
Tú me habías dicho Me hiciste pensar que siempre había algo que estaba mal
Toda esa fibra era una aventura
Ahora estoy expulsando muebles de mimbre
Los beta-bloqueantes me hacen sentir lenta
Y ahora tú me estás diciendo que tienes que citar algunos estudios
But now I’m reading RCTs
You get a 1% reduction from a low dose statin
I know now that an A1C of less than 8 is good enough as long as you don’t pee
Forget about your CRP
Just don’t eat like a great fat pig and go get some activity
I think that I can help you now
I finally have some studies that I like to quote
Pero ahora estoy leyendo ECA
Alcanzas una reducción del 1% con una dosis baja de estatina
Ahora sé que una HbA1c de menos del 8 es lo suficientemente bueno siempre y cuando no orine
Olvídate de tu CRP
Eso sí, no comas como un cerdo y haz algo de actividad física
Creo que ahora te puedo ayudar
Por fin tengo algunos estudios que me gusta citar
(That I like to quote)
Some studies
(Now I have some studies that I like to quote)
Some studies
(That I like to quote)
Some studies
(Now I have some studies that I like to quote)
(That I like to quote)
(That I like to quote)
(That I like to quote)
(Some studies)
lgunos estudios
(Eso me gusta citar)
algunos estudios
(Ahora tengo unos estudios que me gusta citar)
algunos estudios
(Eso me gusta citar)
algunos estudios
(Ahora tengo unos estudios que me gusta citar)
Some studies
M-health: much ado about nothing (4)
There is nothing so useless as doing efficiently that which should not be done at all.
No hay nada tan inútil como hacer eficientemente lo que no se debe hacer
Hace poco leía en twitter la recomendación de un médico especializado en informática, que con entusiasmo elogiaba una aplicación Your Man reminder, realizada por Rethink Breast Cancer una organización benéfica canadiense dedicada a promocionar la lucha contra el cáncer de mama entre las mujeres jóvenes.
Con una visión fresca y descarada pretenden llevar un mensaje de concienciación frente a esta enfermedad a mujeres por debajo de los cuarenta. Su web es atractiva y con estilo, en ella reflejan todas sus actividades entre las que incluyen una presencia activa en lo que se ha dado en llamar la web 2.0. En este contexto han creado un app tanto para I-phone como para Android de distribución gratuita. En esta app en la que una serie de tíos macizos recuerdan a las mujeres, que instalan la aplicación en su smartphone, que deben chequease el pecho regularmente.
Algunas mujeres consideran ofensivo trasladar la obsesión masculina por el cuerpo como simple objeto de placer, a otras sin embargo les parece divertido. Parece que la aplicación es exitosa (al menos para nuestros expertos) y es de esperar que si un hombre de buen ver, con voz y poses sugerentes recuerda a las mujeres periódicamente que deben tocarse, mirase y chequease el pecho (TLS en el original) esta práctica aumentara.
No se trata aquí de ver lo adecuado y la ideología que subyace en el mensaje, nos alejamos de ese debate, lo que si debemos remarcar que esta app fomenta (y si lo hace con éxito, peor) una tarea preventiva que no debería ser fomentada.
Desde hace años se ha discutido acerca de si la autoexploración mamaria es útil para detectar el cáncer de mama de forma temprana y si aumenta las posibilidades de supervivencia. Tras ser inicialmente una recomendación generalizada de diversas sociedades y asociaciones médicas, las publicaciones de estudios clínicos comprobaron que la autoexploración de las mamas no reducía la mortalidad por cáncer de mama, e incluso podía ser nociva ya que da lugar a biopsias innecesarias.
El grupo de trabajo americano sobre actividades preventivas (USPSTF) desde 2009 se posiciona en contra de promocionar la autoexploración mamaria como métodos de prevención del cáncer de mama alegando un tipo de recomendación D , es decir que hay certeza de moderada a alta de que esta actividad no tiene ningún beneficio neto o que los daños superan los beneficios. El grupo canadiense Canadian Task Force on Preventive Health Care también se manifiesta en el mismo sentido y dice de forma explicita que: Recomendamos no aconsejar a las mujeres a practicar de forma rutinaria el autoexamen de mama
Este es un buen ejemplo que como la moda m-health puede ser contraproducente en la medida que ayude a hacer correcta y con éxito una cosa incorrecta, o que no debería hacerse.
La solución inmediata de regulación y/o acreditación de aplicaciones móviles, en apariencia fácil, es tan poco viable como cualquiera de las medidas que se intentado aplicar para regular Internet. Si algún éxito podría tener medidas regulatorias serian en casos extremos que claramente podría perjudicar a la salud de sus usuarios, pero en los menos claros es francamente difícil. Aun hoy, existen organizaciones (de médicos y pacientes) que recomiendan vivamente la autoexploración, y no es raro hojear una revista o ver un programa de televisión donde esta práctica se recomienda como parte de una educación sanitaria mal entendida.
¿También los “regulamos” a ellos?, o solo a las nuevas tecnologías cuyo único pecado es ponernos ante el espejo (magnificado eso sí) de la imperfección del sistema sanitario, para trasmitir un mensaje univoco y sin fisuras sobre el verdadero valor de las medidas preventivas.







