Categoría: Atención Primaria
Los riesgos en las residencias de la Comunidad de Madrid. Necesidad de un debate urgente que cambie la situación actual.
En ese blog hemos recogido en varias ocasiones el problema de las residencias de mayores en la Comunidad de Madrid y su relacion con la atencion primaria, haciendo hincapié en la desastrosa organización por parte de los responsables políticos de la sanidad y asistencia social madrileña. Por ese motivo era lógico que recogiéramos este articulo de Joaquín Morera que abunda en lo comentado y muestra que a pesar del paso de los años el problema sigue igual: sin solución.
Los riesgos en las residencias de la Comunidad de Madrid. Necesidad de un debate urgente que cambie la situación actual.
Joaquín Morera Montes. Centro de Salud “Mirasierra”. Área Norte. SERMAS
No podemos mirar por más tiempo hacia otro lado.
Son tantos los problemas y tantas las incongruencias que se producen en la atención a los pacientes ingresados en residencias desde hace años que, ante la dificultad de resolverlas, siempre se ha eludido un autentico debate entre los actores implicados y nunca se ha llegado a soluciones satisfactorias que sirvan para dar una correcta atención. Muy al contrario, a pesar de la buena voluntad de muchos profesionales, tanto de las residencias como del sistema público de salud, la desconexión, la descoordinación y los intereses diferentes y en ocasiones contrapuestos han dado lugar a una situación insostenible y llena de riesgos que estoy dispuesto a denunciar públicamente con el único interés de llamar la atención para que se busquen y establezcan mecanismos correctores.
Nos llenamos la boca con “calidad de atención”, “incidentes de riesgo”, etc, pero cuando se describen y se denuncian las deficiencias en la atención y las situaciones de riesgo que se provocan en la atención a pacientes ingresados en residencias solo se ponen parches, no se apuesta por verdaderas soluciones.
La mayoría de las residencias o son privadas o tienen conciertos con la Comunidad y son atendidas por profesionales contratados de forma privada por las propias residencias. Los pacientes son adscritos a médicos del sistema público para, fundamentalmente, disponer de las funciones administrativas que requieren (dispensación de recetas, informes para solicitud de ayudas, certificados oficiales, etc.). A pesar de que los médicos del sistema público, en la mayoría de las ocasiones no son quienes atienden a los pacientes en las residencias y no ser los prescriptores ni quienes solicitan interconsultas con otros especialistas cuando se precisa ( lo hace el médico de la residencia), son sin embargo los “responsables” del consumo de medicación y de otros recursos sanitarios (transporte, derivaciones, etc.) de cada paciente, y son evaluados y juzgados por ello por sus respectivas Gerencias.
Cada Comunidad Autónoma ha regulado de forma diferente los requisitos que debe reunir el personal que trabaja en una residencia. En la Comunidad de Madrid, según el artículo 16 de la Orden 766/1993, de 10 de junio, de la Consejería de Integración Social, por la que se aprueba el Reglamento de Organización y Funcionamiento de las Residencias de Ancianos que gestiona directamente el Servicio Regional de Bienestar Social., actualizada el 4 de diciembre de 2008, en las residencias: Existirá un Equipo Multiprofesional integrado principal pero no exclusivamente por profesionales de este Área, que asumirá la tarea de seguimiento integrado e individualizado de la evolución del residente, y las consiguientes propuestas sobre los niveles y modalidades de asistencia que haya de recibir.
Teniendo en cuenta estas normativas especificas para residencias y médicos de las mismas (ver documento completo) voy a relatar las deficiencias y los riesgos que se producen en 7 residencias asignadas al centro de salud donde trabajo, con un total de más de 1000 pacientes ingresados en ellas, algunas totalmente privadas, otras con diversos acuerdos con la Comunidad de Madrid y otras de pleno control y gestión por parte de la Comunidad. Los pacientes ingresados en algunas son mayoritariamente disminuidos psíquicos, en otras pacientes muy complejos por limitaciones físicas y psíquicas postraumáticas graves y en otras fundamentalmente ancianos con patologías crónicas.
Quiero destacar que no son residencias pequeñas con 20 ó 30 pacientes ancianos con las patologías crónicas esperables en ese rango de edad, son residencias con gran número de pacientes (más de 100) y donde se atienden patologías especificas graves que requieren del tratamiento y atención por personal especializado, tanto médico como de enfermería o auxiliar, especialmente por dar atención a pacientes con paraplejias, tetraplejias, importantes enfermedades neurológicas degenerativas, disminuidos psíquicos graves o demencias con graves deterioros funcionales.
Por ello, todas las residencias de nuestra zona disponen de personal sanitario propio y, dependiendo del número de ingresados, la mayoría tienen sus propios médicos. Una de las residencias está “nominalmente” dividida en 2 secciones (disminuidos psíquicos y ancianos) y a pesar de tener más de 100 residentes en conjunto no disponen de personal médico. La residencia de la Comunidad, casi en su mayoría con disminuidos psíquicos graves (cerca de 120) dispone de médico propio, aunque no se suple su ausencia en periodo vacacional, quedando el control a cargo del personal de enfermería y responsabilizando a los médicos del centro de salud de la atención a demanda que pueda surgir en ese tiempo. (Esto último ha sido comunicado y denunciado ante la Comunidad y la Gerencia de Atención Primaria en varias ocasiones por el déficit de control que supone para pacientes institucionalizados con graves patologías crónicas).
¿Qué papel jugamos los médicos del Centro de Salud? En principio facilitamos el tratamiento, hacemos las recetas y gestionamos la realización de pruebas o el transporte y tramitamos las derivaciones a especialistas que nos solicitan los médicos de las residencias privadas o con conciertos. En cuanto a la atención en la residencia que no tiene médico atendemos la solicitud de cuidados de procesos agudos según nos demanda el personal de enfermería. Los ancianos de esta residencia también pueden solicitar consulta directamente o lo hacen a través de personal de enfermería de la residencia o de sus familiares. El seguimiento de patologías crónicas depende de cada médico del centro de salud que tienen asignado.
En toda la Comunidad existen múltiples residencias con un número pequeño de pacientes, y cuando es así especialmente son ancianos. Sería muy interesante conocer realmente el grado de seguimiento de sus patologías crónicas cuando la residencia no tiene médico y es atendida exclusivamente por los profesionales del Centro de Salud.
Por otro lado, por las características de nuestras residencias, nos vemos en la obligación de controlar la medicación de pacientes muy graves a los que, en la mayoría de las ocasiones, no hemos visto en la vida y que son atendidos, controlados y seguidos por otros médicos. Muchos se asignan temporalmente por días o meses, la mayoría de las veces como desplazados y solo tenemos conocimiento de la medicación o suplementos nutricionales que de ellos nos solicitan.
¿Dónde están entonces los riesgos?
El primero es el que se deriva de intentar controlar la medicación pautada por otro facultativo. Esto lleva a un enfrentamiento permanente que en nada beneficia a nadie. Lo razonable es que cualquier prescriptor sea responsable de lo que hace y que no tenga un compañero de su mismo nivel que le esté “enmendado la plana” atendiendo a criterios inducidos por la Gerencia, sin conocimiento de la realidad asistencial en cada residencia. No obstante intentamos establecer buena relación con estos compañeros de las residencias y les hacemos llegar nuestros comentarios especialmente si se ve alguna situación medicamentosa con riesgo. Por poner un ejemplo de la falta de coordinación y entendimiento, los médicos del centro de salud tenemos “penalizada” la prescripción de quinolonas. De estas el 90% está realizada por los médicos de las residencias. Nuestra gerencia nos penaliza a nosotros esta prescripción de la que tenemos muy malos indicadores. Nuestra decisión natural es discutir esta prescripción con los médicos de las residencias pero resulta que en pacientes institucionalizados las quinolonas, según en qué procesos, pueden ser medicamentos de primera elección. Presionados los médicos de las residencias por nuestros continuos comentarios pueden no prescribir el medicamento indicado. Esto no sería un problema si la Gerencia fuese consciente de esta realidad de prescripción en pacientes institucionalizados, o más fácil aún, si cada uno fuese responsable de lo que prescribe y nada más, es decir que tengan sus propias recetas como en otro tiempo tuvieron. Otro ejemplo parecido lo tenemos con la utilización de benzodiacepinas, cuyo consumo es mucho mayor, y la mayoría de las veces justificado, en pacientes institucionalizados.
Otro problema realmente serio en las residencias es la polimedicación, fundamentalmente porque son pacientes muy mayores (más de 75 años la mayoría) y con múltiples patologías crónicas. Entiendo que es bueno y pertinente la revisión de los tratamientos y sus pautas de forma periódica, y es más, soy un ardiente defensor de la deprescripción, del uso racional del medicamento y de evitar la polifarmacia, entre otras cosas porque desconocemos la bondad de la múltiple asociación de medicamentos y de si su realización conlleva realmente beneficios en cuanto a supervivencia y/o calidad de vida. ¿Pero esto significa que tengo que cambiar la pauta de pacientes seguidos y controlados por otro médico y en una institución privada? ¿Cuántos enfrentamientos ocasiona esto con el paciente, si es consciente, con el médico que le atiende y con sus familiares? En diversas ocasiones he solicitado la valoración de discontinuidad de algunos tratamientos para la demencia después de más de 8 años de uso. Nadie se atreve a retirarlo, ni los neurólogos, normalmente porque esto significa una discusión con familiares y dedicar un tiempo extra que probablemente no existe para explicar y convencer de que ya no es necesaria o no es útil la medicación. Es más fácil mantenerla. Como esto se suele hacer en todos los servicios en los que consulta el paciente no es infrecuente que tome más de 10 tipos diferentes de medicación, algunas veces con justificación más que discutible en cuanto a los beneficios que aporta. A toda la medicación habitual, en los últimos tiempos hay que añadir la prevención de posibles carencias (Vitamina D, Calcio, nutrientes, etc).
Ante esto a los médicos de los centros de salud que tenemos pacientes de residencias se nos asigna una papel “controlador” y, o decidimos la solicitud permanente de revisar los tratamientos, o asumimos la polifarmacia vigilando en lo posible la posibilidad de interacciones y posibles efectos secundarios. No deja de ser una duplicidad de funciones con la que tiene establecido el médico de la residencia que por ser el prescriptor debe hacer lo mismo.
Podemos juzgar permanentemente lo que hacen otros facultativos, pero ¿quién controla lo que yo juzgue o diga?. ¿Por qué es mejor mi indicación que la suya? En cualquier caso se podrá establecer una discusión entre colegas, pero no me da más autoridad a mí el hecho de pertenecer al Sistema Sanitario Público.
Como es muy difícil abordar este tema la mayoría de las veces miramos para otro lado, hacemos las recetas que se nos solicitan y punto. El riesgo es para el paciente, quien a más medicación tiene más probabilidad de efectos secundarios, que ineludiblemente son controlados con más medicación, no con la valoración de retirada de medicamentos. Como quiero dar soluciones creo que debería encargarse alguien ajeno al centro de salud de ese control de la medicación y de la prescripción realizada por sus médicos, y no con afán controlador, sino exclusivamente con intención de mejorar la atención que reciben los pacientes ingresados. Si tiene que haber algún control de la prescripción de un médico privado deberá ser realizada por otras instancias (Colegios de Médicos, Unidades de Farmacia de las Gerencias o los organismos que se determinen competentes para ello dependientes de las Consejerías de Bienestar Social o de Sanidad). Cuando se expone esto la respuesta de la Gerencia es “los pacientes los tienes asignados tu y son responsabilidad tuya”. También lo son cuando están ingresados en el hospital y no se me ocurre ir a ver como les están tratando o si la medicación que les pautan durante el ingreso es la correcta. Si cada médico dispone de su propio talonario es fácil pedir responsabilidades de lo que prescribe, y si está en su mano mejorar la prescripción así lo hará sin duda.
Otro riesgo: la historia clínica. Durante el año 2014 la historia clínica se ha situado entre el “Top Ten” de las causas que más incidentes de riesgo han causado en EEUU (fuente: Medscape), especialmente por información incompleta o errónea que da lugar a confusión, en los datos del paciente o sus procesos, además de los ataques informáticos sufridos últimamente en diversas instituciones. El problema que tenemos aquí en el caso de las historias de los pacientes de residencias es enorme.
En muchas de las áreas se indicó que para facilitar y dedicar menos tiempo a la realización de las recetas de los pacientes ingresados en residencias se pusieran los medicamentos que tomaban de forma crónica “a demanda”. En nuestro centro algunos médicos así lo hicieron pero la mayoría los puso como medicamentos crónicos cuando así era, y a demanda o agudos cuando correspondía, aunque entrañaba un mayor tiempo de realización de las recetas. Con el paso del tiempo es imposible saber cuál de los 50 medicamentos o más que puede tener un paciente en su historia “a demanda”, es lo que está tomando. Esto conlleva un peligro enorme de cambio en las pautas de medicación y puede ser una fuente de graves errores, aunque por fortuna quienes facilitan los fármacos en las residencias (enfermeras y médicos) suelen darse cuenta. Esto también implica que cuando el paciente acude al hospital o a otros centros de salud (lo que no es nada infrecuente) es imposible saber lo que toma. La historia se convierte así en un auténtico problema. Además si alguien tiene a bien actualizar el tratamiento basta con fusionar posteriormente la historia actual con las previas para que todo vuelva a descontrolarse.
Buscando soluciones esto solo se resuelve si los medicamentos se hacen constar en la historia como realmente son (crónicos, a demanda y agudos), y antes de cualquier derivación o cambio de domicilio actualizar de forma obligada la historia. ¿Pero como actualizar la historia de un paciente al que no estás siguiendo porque está ingresado en una residencia? La única solución real, por mucho que cueste, es que en las residencias sus médicos tengan o acceso a la historia clínica electrónica o dispongan de modelos de historia clínica compatibles y fusionables con los del sistema público, porque son ellos los que tiene que ir actualizando la historia durante toda la vida del paciente en la residencia.
Como se puede ver los riesgos para los pacientes no derivan, a mi entender, de la atención directa recibida por parte de las residencias, salvo en los casos en que existe evidente falta de personal en relación al número de internos y patologías que atienden. Los mayores riesgos surgen de la duplicidad de funciones, de la imposición de tareas que llevan al enfrentamiento entre instituciones, de la falta de coordinación, de la ausencia de criterios y protocolos de colaboración y de la mala utilización de la historia clínica.
Todo esto no implica que la Atención Primaria se desentienda de la atención sanitaria en residencias. Todo lo contrario. Es que las residencias también son parte de la Atención Primaria, pero con matices, como también lo son por ejemplo los centros de día. Pero no por ser parte de la Atención Primaria son atendidos por profesionales de los centros de salud. Atendiendo a los principios de la Atención Primaria, debemos continuar siendo los garantes de elementos conceptuales básicos, que tienen que ser realidades, como la atención integral, la función integradora o la atención permanente y accesible para todos los ciudadanos, asegurando con ello en todo momento la equidad del Sistema. La atención primaria y la asistencia que realice debe estar por tanto perfectamente coordinada con la que se realiza en las residencias y facilitar en todo caso el objetivo último que es la adecuada atención y de forma permanente de las personas institucionalizadas. Esto en ocasiones implicará tener un papel proactivo y en otras saber “dejar hacer”. Tenemos la misma responsabilidad sobre estos pacientes que cuando están ingresados en el hospital o en un centro de crónicos o de cuidados específicos y tenemos que facilitar que se reciban los cuidados que en cada momento necesiten. Cuando están en residencias pequeñas sin otros médicos que los atiendan toda la responsabilidad será de los profesionales del centro de salud y, en estos casos, habrá que valorar muy bien las necesidades de personal en los centros de salud para facilitar la mejor atención posible.
Se debe afrontar un cambio en la normativa de las residencias, de forma que los recursos que necesitan para dar una atención de calidad queden perfectamente especificados y sean acordes a la realidad y necesidades de cada residencia. No se puede pedir lo mismo a una residencia con pacientes que solo requieren de cuidados mínimos que a otra con asistidos por patologías neurológicas severas. Puede que sea necesario disponer de un comité de evaluación o algo similar dependientes del organismo que se estime oportuno (Consejería de Sanidad o Bienestar Social, Ministerio de Sanidad, etc) que, tras analizar cada solicitud de apertura o renovación determine cuales son los recursos mínimos en cada caso para lograr unos niveles de calidad concretos y posteriormente evaluables.
Creo que los gestores de nuestro sistema de salud tienen mucho de lo que preocuparse si no quieren incurrir en “negligencia de gestión” en un aspecto de la práctica asistencial que es muy importante por número de pacientes, por fragilidad y por necesidad de cuidados de calidad y por expectativas de crecimiento en los próximos años. Hay que dedicar tiempo y recursos para mejorar la atención en las residencias, cambiar la normativa si procede y establecer mecanismos que garanticen la calidad del acto médico y de las herramientas necesarias para ello (facilitar recetas para prescripción, acceso a historia clínica electrónica, adecuación de personal sanitario, etc). Con ello ganamos todos pero fundamentalmente aseguraremos mejor atención a nuestros mayores y a todos los pacientes institucionalizados.
Lo que los sindicatos no saben de Disneylandia
Cuando vi este vídeo no tuve por menos que acordarme
de esta ya antiguo libro Inside the Magic Kingdom : Seven Keys to Disney’s Success, que aparece resumido en estas diapositivas:
Según Tom ConNellan, una líder en calidad de servicio y autor del libro Inside the Magic Kingdom: Siete claves para el éxito de Disney (1996), todas las empresas harían bien en emular el centrado en el cliente enfoque de la Walt Disney Co. Si alguna vez has visitado una atracción de Disney, es probable que entiendas por qué Disney es reconocido como una de las mejores empresas en términos de satisfacción del cliente. Disney hace todo lo posible para garantizar que sus clientes estén contentos y regresen a los parques de Disney. (Casi el 70 por ciento de los invitados a la Magic Kingdom son visitantes asiduos.)
Consideremos, por ejemplo, cómo Disney entrena para el trabajo de barrendero. Cada miembro del personal de limpieza de Disney recibe dos semanas de entrenamiento. No es porque necesiten aprender a usar una complicada escoba . Es porque Disney se dio cuenta de que cuando sus clientes tenían preguntas, eran más propensos a interpelar a un miembro del personal de limpieza.
Aunque Disney utiliza personal para relacionarse con los clientes y estos eran fácilmente identificables (camisas blancas, corbatas de Mickey Mouse y gafas especiales), los clientes no se dirigían a ellos porque parecían demasiado importante como para interrumpir con preguntas sencillas como «¿Cuándo comienza el desfile?» o «¿Dónde está el baño?».
Disney respondió rápidamente convirtiendo a los miembros del personal de limpieza en un recurso para los huéspedes. Por eso pasan dos semanas de entrenamiento sobre conocimiento práctico de todo el parque de tal forma que sean capaces de responder a los invitados, decirles cuando comienza el siguiente desfile. Y lo más probable es que lo hacen con una sonrisa, porque el tiempo y la atención que reciben durante el proceso de formación hace que los miembros del reparto sienten que son una parte valiosa del equipo de Disney.
Como resultado de ello se sienten más orgullosos de su trabajo.
La O con un Canuto
La O con un Canuto
por Angel Ruiz Tellez Director de CYMAP (Concepto y Metodología en Atención Primaria) @artcymap,
La accesibilidad sanitaria que un Sistema, un centro o un profesional tiene es la consecuencia del equilibrio inestable de la interacción de presiones divergentes, si no opuestas, entre todos los agentes participantes del Sistema. La simplificación del tratamiento del asunto es el principal problema con el que nos enfrentamos hoy al analizarlo y dar soluciones.
 Nuestros colegas ingleses Ron Neville y Simon Austin tratan el tema (The King Canute GP appointment system BMJ 2014;349:g7228) apoyados en la lección que aprendió o que enseño, según versiones de la historia, Canuto el Grande, nacido el año 995. El Rey Canuto II de Dinamarca, también logró ser Rey de Inglaterra en el siglo XI, como consecuencia de las invasiones vikingas por los mares del norte. Al parecer nuestro rey, tan poderoso era, quiso retar a los mares, en la versión del artículo, sentado a la orilla del océano y ordenando al mismo que detuviera el avance de la marea. La historia acabó en un buen remojón.
Nuestros colegas ingleses Ron Neville y Simon Austin tratan el tema (The King Canute GP appointment system BMJ 2014;349:g7228) apoyados en la lección que aprendió o que enseño, según versiones de la historia, Canuto el Grande, nacido el año 995. El Rey Canuto II de Dinamarca, también logró ser Rey de Inglaterra en el siglo XI, como consecuencia de las invasiones vikingas por los mares del norte. Al parecer nuestro rey, tan poderoso era, quiso retar a los mares, en la versión del artículo, sentado a la orilla del océano y ordenando al mismo que detuviera el avance de la marea. La historia acabó en un buen remojón.
Canute el Grande es recordado sobre todo por ser el rey que intentó detener las mareas. Cuenta la leyenda que sus cortesanos le decían que su poder era tan grande que incluso las fuerzas de la naturaleza le obedecerían. Así que el monarca colocó su trono en la orilla del mar y ordenó a las olas que retrocedieran. «Cosa que, por supuesto, no hicieron». Según la interpretación más habitual, que parece ser que no es la más correcta, la moraleja es que aquel que se termina creyendo todopoderoso termina haciendo cosas que van de lo ridículo a lo monstruoso».
Estos colegas, presos de la incomodidad de la contención de la demanda, de las listas de espera en primaria, de la tensión diaria por la negociación continua con los pacientes para solicitar una cita, y hartos del estrés y la insatisfacción del paciente, decidieron darle un capotazo al toro de la demanda a puerta gayola, por aquello de que si no puedes con tu enemigo, únete a él. ‘
Si la marea te va a sobrepasar, ponte en la línea alta de la misma’.
Pusieron en marcha la atención al ‘urgente’ o al ‘SinCita’, en un hueco abierto de hora y media (entre 10,30am-12:00), en el que aseguraban la atención sin grandes demoras, para quien lo  solicitara en el día y, en general, atendidos por su médico. Su Centro atendía a una población de 10.300 hab. con 8 médicos (1.287 pacientes/cupo) y estaban ‘colapsados’, como todos, con listas de espera de días para la cita de hoy.
solicitara en el día y, en general, atendidos por su médico. Su Centro atendía a una población de 10.300 hab. con 8 médicos (1.287 pacientes/cupo) y estaban ‘colapsados’, como todos, con listas de espera de días para la cita de hoy.
En esta nueva experiencia solo daban, realmente, 3 horas de cita, la cita de las 10:30, de las 11:00 y de las 11:30. Citaban a un máximo de 20 personas a cada una de esas horas. Al paciente se le solicitaba esperar un poco, al estar 20 citados a la misma hora, a cambio de este ‘nuevo derecho’ ya olvidado de que hoy te viera tu médico. Al solicitar la cita, se le preguntaba por el motivo de consulta, lo que permitía la priorización según urgencia y, además, si insistían en ser vistos por su médico. Trataban de asegurar que todos los días, para ese ‘pool’, estuviesen accesibles un mínimo de cuatro médicos; seis consideraban lo deseable. En ocasiones tenía pocos pacientes, pero no era infrecuente ‘completar’ la oferta de las 60 citas para esa hora y media, lo que nos da Citas de 6 min (15 pacientes /médico pool /en 90min). Si alguno se debía ausentar, por cuestiones de domicilios, el pool apretaba el paso, con tiempos inferiores por consulta, cuestión que omiten, aunque su inferencia y cálculo es inevitable.
Sin duda, esta experiencia de poner el ‘trono, en la línea del agua alta de la marea’, no podía haber concluido de ninguna otra forma que incrementando la satisfacción del paciente, pues pasaron del 74% (2009-10) al 87% (2011-12) de percepción de acceso al médico elegido, en la “NHS Scotland’s Better Together Survey” y aseguraban, orgullosos, que el paciente había vuelto a poder consultar con su médico, ‘como antaño’.
¿Cómo antaño? El recuerdo es engañoso, pues la neurociencia nos muestra que éste se recrea en las mismas estructuras en las que se fabrica la imaginación.
¿Realmente existió ese tiempo en el que el médico era siempre accesible, siempre atento, siempre dispuesto, cual santo evangelio de San Juan?, o ¿tal vez esas ‘añoralgias’ provengan de un tiempo en el que había poca oferta para poca población cubierta, por tanto poca demanda, el médico tenía ‘igualas’, el hospital se temía, pues las intervenciones eran más cruentas y resolvía menos y la población tenía una templanza ante el dolor y una asunción de la enfermedad y la muerte tan distintas a lo actual?
Es perfectamente razonable, deseable y necesario que cada persona tenga un buen médico de referencia. Es absolutamente crítico. Pero ¿para todo? ¿también para las pamplinas? La Necesidad Epidemiológica es finita, pero las pamplinas infinitas, es decir, las necesidades percibidas, son ilimitadas e incontables como las estrellas del cielo y las arenas del desierto.
¿Qué es lo que puede llenar este nuevo espacio de Oferta? ¿Siempre necesidades sensatas? Posiblemente en la proporción de la realidad, poco de epidemiológica y mucho de banalidad, en la que el ciudadano ya no se reconoce tolerando el dolor, la angustia, la frustración, o la abominable propaganda del Colesterol de nuestro oportunista Marqués de Del Bosque.
Por supuesto que el paciente desea solicitar, no consultar, ¡faltaría más! en esos nuevos 6 minutos, por razón de sus temibles 201mg/dl de Colesterol, 30 años de Estatinas de consumo diario. Por supuesto, también, que el paciente enfermo de verdad, no quiere esperar 10 días para que su médico le atienda, y desea y agradece ese nuevo acceso.
La solución que dan nuestros colegas es, es … , dejémoslo en es, sin epíteto. Es verdad que han logrado resolver un atasco y una situación profesional penosa, provocada por nuestra idealización de lo Crónico, eso que nos entretiene tanto y que ellos focalizan como consecuencia de la presión del QOF o ‘Cartera de Servicios Incentivada’, por hacer una traducción cañí, de lo que se suponía que era un Sistema de Evaluación de la Calidad y que realmente se ha quedado en elemento de incremento de la remuneración, sin mejora alguna de la productividad y la rentabilidad, como declara, con cierta amargura, Tim Burr, el Director del National Audit Office, pese a sufrir un incremento del coste de más de 1.700 millones de Libras, en incentivos, por encima de lo presupuestado. ¡Ya era hora que pagaran bien a los primaristas!, aunque sean ingleses. Lo cierto es que consiguieron pasar de 26.000 médicos de Atención Primaria a 30.000 en los cuatro primeros años de la implantación del QOF. El hecho de que el médico, recién licenciado, elija la Atención Primaria, en vez del hospital, por cuestión de sueldo, es una muy inteligente política sanitaria y de Salud Pública, aunque sea por equivocación. Pero retomo el hilo, que divago.
Lo cierto es que, nuestros colegas, han contentado a 2 de las ‘3Ps’ , a costa de un esfuerzo propio. Políticos y Población encantada. ‘Más x Menos’ y ‘Todo x Nada’, respectivamente, a costa de una modificación, aparentemente inteligente, pero que es una inmolación en fascículos, puesto que todo incremento de oferta se sigue de un poderoso incremento de demanda, de difícil reversión, una vez instaurada.
Afirman los autores: “We don’t count the number of patients each GP sees. It’s about quality” ¡Oh, oh!, miedito. Seguro que será Calidad en alguno de los profesionales, pero no en los otros.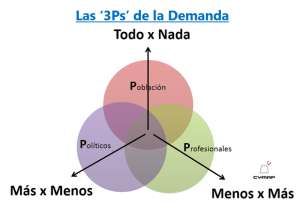
Sabemos de las enormes diferencias, tanto como del 500%, en la relación de Actividad-Coste, entre profesionales.
En otras palabras, la relación entre lo que se atiende y lo que se consume (la Visita es consumo, como lo es la Farmacia, la IT y la Derivación) es opuesta, entre los Excelentes que hacen ‘Mucho x Poco’ y otros que hacen ‘Poco x Mucho’. Por ello sabemos que el tener Lista de Espera en Atención Primaria, para la Cita Espontánea, es algo más complicado de explicar, que lo que indica su propia apariencia.
La experiencia de nuestos colegas scotish es imposible de analizar, más allá de la lógica satisfacción de cliente,- cosa que no son los pacientes -, sin precisar de qué epidemiología hablamos. El análisis es simple. Habría que partir del Nº de Episodios Esperados (que para esa población por cupo sería de unos 12.000 Episodios anuales, la mitad nuevos), y analizar el nº de Episodios realmente Atendidos y Resueltos, con o sin esa experiencia del legado de Canuto Rey. Entonces podriamos hablar con propiedad de lo que es la Lista de Espera, del tamaño de la misma y de la reducción o no de la misma con esta experiencia, pues ha de saberse que hay una paradójica relación inversa entre el nº de Problemas Atendidos y Resueltos y el nº de Visitas, que en esta experiencia se disparan y ‘dejan de contarse’ , porque ‘es calidad’. Está claro que el BMJ ni se desayuna de lo que hablamos.
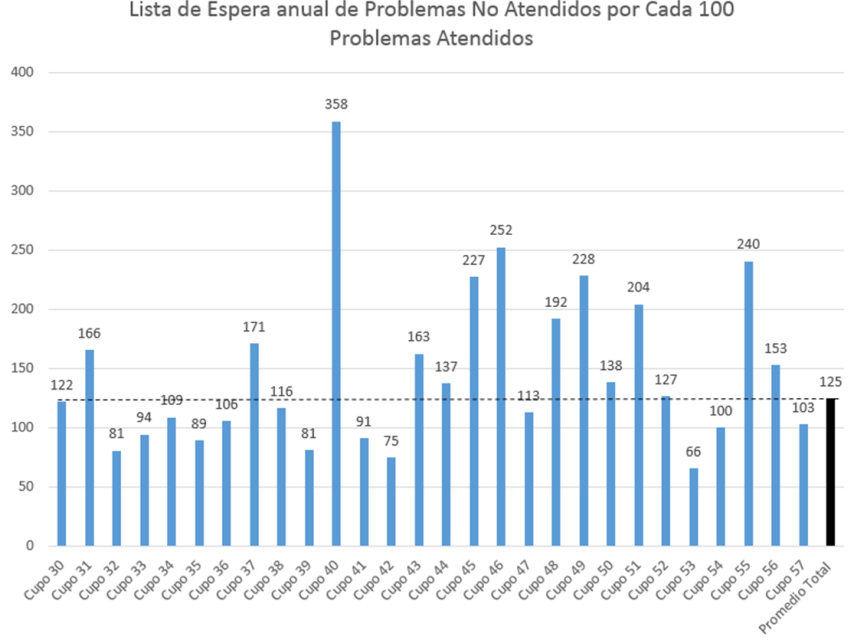
La Lista de Espera real, ‘solo’ es el Nº de Episodios NO ATENDIDOS (de los 12.000 existentes) por cada 100 Episodios Atendidos. En la imagen adjunta vemos las diferencias existentes en único centro, aparentemente homogéneo y con ‘buen clima’ o ‘ buen rollito’.
Los que mas alta tienen la Lista de Espera Real pueden tener la consulta ‘vacía’, sin colas. Es congruente y no necesitan experimentos Canuto’s King, porque realmente han conseguido dar baja oferta a sus pacientes, que les rehuyen. También, la más alta Lista de Espera Real, puede darse entre los que tienen una alta frecuentación e importantes listas de espera a las Citas diarias. En este caso será secundario a la repetición de los mismos casos y pacientes, día tras día, con ‘ataques de rendimiento’ (consultas pletóricas de los de siempre). El Experimento Canuto sería aterrador en su caso. Dispararía más aún la hiprefrecuentación.
Lo que hay que hacer es cambiar de Estilo de Práctica, no de Agenda.
La cuestión se vuelve a complicar cuando comienza a reconocerse que en la génesis de la Demanda, ni los profesionales, ni los políticos, ni los pacientes, hoy son los principales actores. (ver más en Innovación para la sostenibilidad del sistema).
El Lobby Médico, fue imperante en la mayoría de las décadas del siglo pasado, pero el invisible y exitoso Lobby de Proveedores, con la Big Pharma a la cabeza, lo es hoy. ¿Acaso creen los lectores en un alineamiento de los planetas para que la informática haya fagocitado el control de la Hª Clínica, la Custodia del Secreto y la Posesión de los Datos, en un negocio milmillonario? Peter Gotzsche, por otra parte, (Deadly Medicines and Organised Crime) nos ha descrito, con precisión de entomólogo, la colonización, hasta la mínima escala del comportamiento profesional, de sus intereses generadores de extraordinarias necesidades de Sobretratamiento y Sobrediagnóstico.
¿Seguro que esos incrementos de oferta, de consultas ‘de calidad’ (de 6 min o menos), van a contener la avalancha de nuevas necesidades sentidas y nuevas expectativas creadas de necesidad  terapéutica?
terapéutica?
¿Cuántos minutos hacen falta para poner el Metilfenidato a un niño tocagüevos? ¿Cuántos minutos hacen falta para NEGAR el Metilfenidato a una madre, a un padre, con prisas para quitarse el muerto de encima?
Lo que hay que hacer es cambiar de Estilo de Práctica, no de Agenda.
Sin duda hay que dar un médico de familia, un buen médico de cabecera a cada paciente, pero no a cada cliente, y hay otras formas de hacerlo, que sí que cruzan el Qué (Los episodios Atendidos y Resueltos) con el €uánto (visitas, IT, derivaciones, Farmacia), es decir Más Actividad, sobre más pacientes, con Menos Visitas y Consumos, y que han sido reconocidas recientemente.
A lo mejor la historia del Rey Canuto no es como nuestros admirables colegas la contaron.
Dice la Leyenda, la otra versión, que Canuto el Grande, era tan poderoso y tan temido que solo se acercaban a él para regalarle los oídos con lisonjas, halagos, cobas y alabanzas. “¡Oh Rey!, sois el más grande, el más poderoso, nada hay que os pueda, nada puede desobedeceros”. Cansado de tanta adulación, ordenó a sus oficiales y cortesanos a que situaran su egregio trono a la orilla del mar. Les dijo. “si soy tan poderoso, la marea no se atreverá a mojarme. ¡Océano! ¡Atrás!”. Sus aduladores consejeros no supieron qué decir. El Rey esperó a ser sobrepasado por las olas, para dar una lección a sus súbditos. “Habréis visto que no soy tan poderoso, que el Rey de los mares, que todo lo domina, es para el que tenéis que guardar vuestros temores”. Todos los que le rodeaban miraron al suelo avergonzados.
La realidad se debería aceptar como es, no como creemos o quisiéramos creer que fuera.
La Accesibilidad solo puede medirse sobre base epidemiológica, Episodios Atendidos / Esperados, dividida por el Nº de Visitas y resto de consumos, que es la verdadera Productividad y no seguir empeñados en medidas de Rendimiento (Uso/Tiempo) que es lo que nos entretiene tanto a gestores y profesionales, a este y al otro lado de la mar Cantábrica.
Si la Visita no la llamas y la consideras como lo que es, una Unidad de Consumo, y no la relacionas con la Actividad Ponderada (Episodios Resueltos en Unidades Relativas de Valor), estarás, seas Directivo, Gestor o Profesional, haciendo la O con un Canuto.
puedes estar sufriendo una depresión
El problema de la sustituciones navideñas
Se puede expresar así:
o así:
pero no es falso (se enteraran los de la @ComunidadMadrid) ni desafortunado (se enteraran los defensores/destructores de la cosa pública)
Simplemente es una realidad de la nefasta forma de gestionar de los cargos sanitarios de Atención Primaria. ¡ah! y no solo de Madrid, sino de toda (o casi) España.
Paletos sin fronteras
Como hemos comentado en otras ocasiones esto de las autonomías tiene sus ventajas y su inconvenientes. Una de ellas, que no se en que saco entraría, es comprobar como la necedad y el paletismo no es exclusivo de ninguna región en concreto.
Si hace unos meses señalabamos que en la Comunidad de Madrid no se podía sermas tontos en cuanto se trataba de diseñar el cuestionario de unas oposiciones (tarea en la que por fortuna no nos quedamos solos), ahora comprobamos como en la comunidad autónoma de Aragon no le va a la zaga en cuanto a estulticia localista y paleta. No se puede explicar de otra forma este examen de acceso a la condición de personal estatutario fijo en plazas básicas de la categoría de Enfermero/a en centros del Servicio Aragonés de Salud de la Comunidad Autónoma de Aragón.
Vean ,vean:
where we go?
Los entusiastas de la tecnología tienden (tendemos) a sobrevalorar el verdadero impacto de esta en la vida cotidiana, pocos son los que suelen acertar en sus infladas profecías, y menos aun los que son capaces de intuir ese reducido tanto por ciento de avances tecnológicos disruptivos que de verdad producen un antes y después en la vida de las personas.
En medicina y salud pasa algo parecido, son incontables los “avances” que se han quedado en el camino sin apenas haber cumplido los maravillosos destinos que se le profetizaban. Uno de esos “avances inconclusos” son las denominada web 2.0 en general y las redes sociales en particular.
A pesar de ser proclamadas como una cuasi panacea que podría resolver muchos de los problemas de comunicación y divulgación en el ámbito sanitario no han logrado todavía llegar a este status y tampoco parece que lo logren en un futuro inmediato.
 ¿Por qué sucede esto, si su potencial parece intacto? Una de las posibles respuestas está en que para adoptar una nueva tecnología debemos abandonar la antigua, a la que sustituye.
¿Por qué sucede esto, si su potencial parece intacto? Una de las posibles respuestas está en que para adoptar una nueva tecnología debemos abandonar la antigua, a la que sustituye.
Eso se logra si la nueva presenta tantas y tan importantes ventajas, que hace el cambio necesario e irreversible. En otras ocasiones hay una voluntad social o política para impulsar el cambio, esta promoción compensa la falta de “empuje “inicial de la tecnología.
No se puede pretender que la comunicación por redes sociales en sanidad se establezca en lugares donde el fax y el teléfono campan por su respetos. Es difícil, por no decir imposible, que en los lugares donde se da tanta importancia al encuentro presencial, se pueda establecer un mínimo de relación digital. Es complicado, en fin, establecer una relación abierta de tecnologías en entornos tan cerrados como los sanitarios, donde el paradigma de avance practico: la historia clínica electrónica es una estupenda y estúpida forma de perder el tiempo.

Medicina centrada en el paciente (3)
Caso 3 del blog Diaris de trinxera traducción del original en catalán por Google translate
Un administrativo fantástico
Un fantástico administrativo ha aparecido en el centro. Sustituto, obviamente…
Hace una gran diferencia en la calidad del servicio que damos. Resuelve todos los problemas burocráticos de la población. Programa las demandas » no urgentes «, porque se toma la molestia de valorarlas… . Cuando no sabe cómo resolver alguna demanda, en vez de programarla para el médico ( como hacen la mayoría de los administrativos ) pregunta qué debe hacer … Y así lo aprende , para cuando se produce una situación similar.
 Utiliza el teléfono para preguntar todo aquello que no sabe o tiene dudas. Procura resolver temas que dependen del hospital de referencia (que no es de nuestra empresa ) por teléfono … Su actitud consigue que las derivaciones no se queden en el cajón esperando que alguien las reclame , que las pruebas que pedimos con urgencia sean consideradas así por el centro de referencia …
Utiliza el teléfono para preguntar todo aquello que no sabe o tiene dudas. Procura resolver temas que dependen del hospital de referencia (que no es de nuestra empresa ) por teléfono … Su actitud consigue que las derivaciones no se queden en el cajón esperando que alguien las reclame , que las pruebas que pedimos con urgencia sean consideradas así por el centro de referencia …
La calidad de la atención del centro ha dado un gran salto adelante con él ! Desgraciadamente, «no tiene plaza » … Ha vuelto » el titular» y ya no trabaja con nosotros.
Pero… La organización el recolocará ? O, como hace habitualmente, se quedará con alguien con » más puntuación en la bolsa de trabajo » ?
Esta bolsa que valora » méritos » que no tienen nada que ver con la calidad de la labor realizada, ni con la capacidad de resolver las demandas de la comunidad, ni la implicación o el compromiso con el equipo de trabajo …
Esta bolsa que selecciona , habitualmente, el peor candidato que necesitamos para el puesto de trabajo …
Esta bolsa que nadie entiende qué criterios utiliza y cómo funciona.
Filtrando las búquedas
general practi*[tiab] OR primary health*[tiab]
Esta combinación de términos es según Peter J Gill y colaboradores (Gill PJ, Roberts NW, Wang KY, and HeneghanC. Development of a search filter for identifying studies completed in primary care. Family Practice 2014; 31 (6): 739-745) la ideal para encontrar artículos en PubMed relevantes para la atención primaria, entendiendo por relevantes a cualquier artículo de investigación que indique explícitamente que se realizó en este ámbito.
 Los filtros de búsqueda son términos o combinaciones de términos que nos ayudan a encontrar de manera más eficiente artículos relevantes cuando buscamos en grandes bases de datos bibliográficas. Los filtros pueden ser de muchos tipos y van desde los básicos que acotan la búsqueda por la características – generalmente limitadas- de un determinado campo (idioma, año publicación, tipo de artículo, ec.), hasta los filtros metodológicos autenticas estrategias de búsqueda que sirven para localizar artículos de investigación que cumplan un determinados supuestos metodológicos en su realización.
Los filtros de búsqueda son términos o combinaciones de términos que nos ayudan a encontrar de manera más eficiente artículos relevantes cuando buscamos en grandes bases de datos bibliográficas. Los filtros pueden ser de muchos tipos y van desde los básicos que acotan la búsqueda por la características – generalmente limitadas- de un determinado campo (idioma, año publicación, tipo de artículo, ec.), hasta los filtros metodológicos autenticas estrategias de búsqueda que sirven para localizar artículos de investigación que cumplan un determinados supuestos metodológicos en su realización.
De ambos hay ejemplos en la base de datos médica MEDLINE en su interfaz más utilizada PubMed (ver figuras).
El objetivo de los filtros principal es reducir al mínimo la obtención de información no relevante en una búsqueda (precisión) y lograr que la mayor parte de los artículos presentes sean catalogados como relevantes, o no, de forma correcta (exactitud) para lo cual se exige, a la manera de los test diagnósticos, que los niveles de especificidad o sensibilidad de la búsqueda sean los máximos posibles.
Para localizar artículos relevantes en atención primaria, según los autores, las mejores búsquedas (con la mayor sensibilidad y especifidad) y según el destinatario, son:
Hace once años y unos dias…
Hace once años y unos días, en concreto el 20 de octubre de 2003, inaugurábamos, gracias a la sabiduría y clarividencia de Santiago Mola, uno de los primeros (quizás el primero) blogs sanitarios en español.
 Han pasado mucho tiempo y muchas cosas. Hemos convivido con constantes cambios e Internet, como todo, ha dado muchas vueltas. De hecho lo 2.0 no es más que una etapa; ya años antes participábamos -aún sin ser conscientes de ello- en la 1.0. La página Web, MEDFAM-APS, recopilaciones sobre MBE, artículos en revistas y libros, EVIMED, Bandolera, Netting the evidence, se sumaron a Primablog, Primun non nocere, GripeyCalma, Mi vida sin ti, @rafabravotwitter, #NoSinEvidencia…. etc.
Han pasado mucho tiempo y muchas cosas. Hemos convivido con constantes cambios e Internet, como todo, ha dado muchas vueltas. De hecho lo 2.0 no es más que una etapa; ya años antes participábamos -aún sin ser conscientes de ello- en la 1.0. La página Web, MEDFAM-APS, recopilaciones sobre MBE, artículos en revistas y libros, EVIMED, Bandolera, Netting the evidence, se sumaron a Primablog, Primun non nocere, GripeyCalma, Mi vida sin ti, @rafabravotwitter, #NoSinEvidencia…. etc.
Tanto han cambiado las cosas que ya no nos reconocemos en ese blog balbuceante que, a pesar de todo, tenía su utilidad y el reconocimiento de los colegas. Justo es reconocer y recordar a Primablog en este día (el día del aniversario uno no estaba para estas bromas), aunque solo sea porque fue el primero de una espléndida y larga lista del blogs sanitarios en español.
PRIMABLOG paso a llamarse Primun non nocere, quedando el primero únicamente como archivo histórico. Gracias por leerlo durante este tiempo y gracias también a Santiago Mola y a Infodoctor por aguantar nuestros primeros balbuceos en esto de “la red” y “los blogs”