Etiquetado: fisioterapia
Ensayo aleatorio sobre fisioterapia para el desgarro meniscal y el dolor de rodilla
N Engl J Med 2025; 393 (17): 1694-1703 doi: 10.1056/NEJMoa2503385
Antecedentes
La fisioterapia se recomienda habitualmente para el dolor de rodilla atribuido a una rotura meniscal degenerativa, pero su eficacia no ha sido demostrada.
Métodos
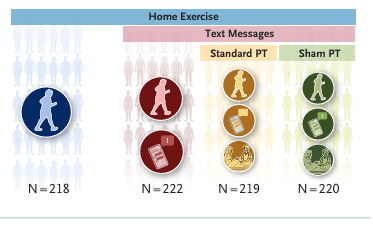
Asignamos aleatoriamente a participantes de entre 45 y 85 años con dolor de rodilla, osteoartritis y rotura de menisco a uno de cuatro grupos: ejercicio en casa (programa de ejercicio en casa de 3 meses), ejercicio en casa más mensajes de texto para fomentar la adherencia al ejercicio, ejercicio en casa más mensajes de texto más fisioterapia simulada (terapia manual simulada en la clínica y terapia de ultrasonidos simulada) y ejercicio en casa más mensajes de texto más fisioterapia estándar (ejercicios supervisados de fortalecimiento, funcionales y de estiramiento y terapia manual).
La variable de resultado principal (primary outcome) fue el cambio en la puntuación en el cuestionario Knee Injury and Osteoarthritis Outcome Score (KOOS), subcuestionario de dolor (rango, 0 a 100, donde las puntuaciones más altas indican más dolor) entre el inicio y los 3 meses, con ajuste por el centro donde se realiza el ensayo, la subpuntuación de dolor de la KOOS al inicio y el grado radiográfico.
Resultados
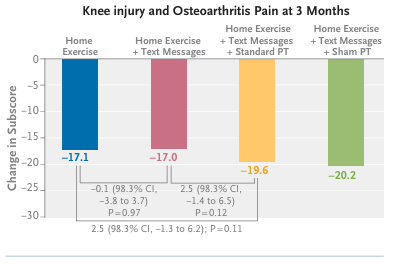
Un total de 879 participantes fueron asignados aleatoriamente (edad media [± DE], 59,2 ± 7,8 años). La diferencia en los cambios a los 3 meses en la subpuntuación de dolor del KOOS entre el ejercicio en casa y el ejercicio en casa más mensajes de texto fue de −0,1 puntos (intervalo de confianza [IC] del 98,3 %, −3,8 a 3,7) y entre el ejercicio en casa y el ejercicio en casa más mensajes de texto más fisioterapia estándar fue de 2,5 puntos (IC del 98,3 %, −1,3 a 6,2); la diferencia entre el ejercicio en casa más mensajes de texto y el ejercicio en casa más mensajes de texto más fisioterapia estándar fue de 2,5 puntos (IC del 98,3 %, −1,4 a 6,5). Los acontecimientos adversos fueron en general leves y se distribuyeron de manera uniforme entre los grupos.
Conclusiones
En pacientes con rotura degenerativa del menisco y dolor de rodilla, la incorporación de fisioterapia o mensajes de texto para fomentar la adherencia a los ejercicios en casa no resultó superior al programa de ejercicios en casa por sí solo en cuanto a la reducción del dolor.
La «escandalosa» ineficacia de los tratamientos fisioterápicos
He compartido con mis amigos rehabilitadores (posible conflicto de intereses) un par de días en las jornadas EVIGRA o Curso de evidencia cienifica en Medicina Física y Rehabilitación (sí, evidencia en rehabilitación) que, desde hace diez años, organiza Ramón Zambudio y el Servicio de Rehabilitación del Hospital «Virgen de las Nieves» de Granada. Como era de esperar, salió a la palestra el polémico y reciente artículo: Avoidable costs of physical treatments for chronic back, neck and shoulder pain within the Spanish National Health Service: a cross-sectional study, publicado -en formato provisional- en la revista electronica BMC Musculoskeletal Disorders y que, gracias a la polémica suscitada, destaca con una alta tasa de accesos y como artículo “más visto”.
Como me pidieron mi opinión y la di, la voy a exponer aquí, eso si, sin tener en cuenta la polémica de su presentación pública en una rueda de prensa, con la presencia del presidente de la OMC y el desafortunado tratamiento de la prensa. Tampoco las desaforadas reacciones corporativas de algunos profesionales.
Me voy a limitar, por tanto, a escribir una valoracion personal. En primer lugar hacer notar que un elemento del triple objetivo del estudio (diapositiva 3) es: clasificar los tratamientos ofertados de acuerdo a la evidencia sobre su eficacia disponible en el momento, y lo hace distinguiendo cuatro grupos – diapositiva 4 – , y no dos como se ha transmitido – diapositiva 5-. NO es lo mismo decir que solo el 40 por cierto de la intervenciones tienen efectividad comprobada, que decir el 40 % tienen evidencia que lo avala; y del 60% restante de un 24 % no hay suficiente evidencia, en el 13% las pruebas no son concluyentes y, solo en el 23% de los casos se han encontrado evidencias que muestran su falta de efectividad.
En cuanto a la forma de clasificar en el artículo cada intervención terapéutica en uno y otro apartado, habría que comentar que es algo peculiar- diapositiva 6-. En este tipo de estudios, las herramientas y la forma de localizar la evidencia o estudios de investigación clínica que permitan la clasificación de cada intervención, debe ser bastante exquisita. Basar esta búsqueda, de manera exclusiva en las afirmaciones -o su ausencia- de Guías de Práctica Clínica (GPC) y Revisiones Sistemáticas, es tomar demasiadas asunciones que pueden dar lugar a errores sistemáticos. Incluso, aunque las guías y revisiones pasen un control de calidad, el peligro sigue existiendo. El atajo que supone utilizar solo documentos secundarios es aceptable en la práctica, pero cuando uno trata de encontrar la evidencia que subyace en la utilización de una intervención, se debería ser más exigente.
En las consideraciones de costes se reproduce (en la difusión de los resultados al menos) el hecho de clasificar las intervenciones en dos, en lugar de cuatro grupos; lo cual puede dar una idea equívoca del dinero que se gasta en cada grupo- diapositiva 8- . En este mismo apartado habría que considerar que tildar de malgasto o despilfarro, el presupuesto empleado en terapias de eficacia no comprobada (que no es lo mismo que ineficaces) es un análisis demasiado simplista. Hay otros condicionantes como el sofisticado coste-oportunidad de los economistas de la salud. Los médicos clínicos consideran, por ejemplo, el tratamiento que recibirían los pacientes con esos problemas de no recibir esas terapias dudosas,
Por último, entramos en lo que se ha dado en llamar revistología o “journalology”. Las revistas científicas en general consideran el conflicto de intereses como una forma de declarar y hacer público un POTENCIAL conflicto entre intereses contrapuestos y no una declaración “de culpabilidad” como algunos se empeñan en difundir. Además, los posibles conflictos deben estar y están, muy graduados. Por ejemplo, si uno tiene tiene una fábrica de chuches As, no es el mismo conflicto participar como autor en el ensayo clínico de la chuche As contra la chuche Bs , o contra placebo, que en un estudio que considere el tratamiento de la obesidad. Salvo por una desafortunada frase en las conclusiones – diapositiva 8- creo que no se puede descalificar o dudar de ningún autor, artículo, o revista por la presencia y/o ausencia de declaración de un conflicto de interés tan light. En relación con la sección de agradecimiento, anotar que las revistas más importantes exigen que los “agradecidos” firmen su consentimiento para figurar en dicha sección. De lo contrario parece que estas personas avalan -en cierta forma- el estudio.Parece que este ha sido el caso del artículo que nos ocupa. En este apartado también se podría incluir lo que dicen las normas éticas de las publicaciones científicas sobre las relaciones de los autores con la prensa , aunque esto ya da para otros post.
Tras lo escrito, el intercambio de opiniones con varios compañeros y lo leído estos días en diversos medios, me gustaría concluir que:
- La idea de evaluar la evidencia -o su ausencia- que está detrás de las actuaciones médicas es antigua; ya Archie Cohrane abominaba, en los albores del NHS, de las intervenciones sin evidencia y el gasto que suponían para la sanidad publica de su país.
- La MBE promovió, en su inicios, este tipo de estudios* sobre todo en repuesta e investigación de una vieja idea de que la mayoría de las intervenciones médicas no estaban basadas en la evidencia, afirmación que provenía, sobre todo, de estudios sobre evaluación de tecnologías recientes.
- Es deseable -y de agradecer- que autores españoles reproduzcan este tipo de estudios, al ser en muchos casos sensibles al entorno.
- Es un estudio transversal.
- No es obsoleto.
- No esta segado.
- Otra cosa es la validez externa.
- Hay que leer con detenimiento los artículos y, sobre todo, los resultados antes de presentar, publicar y opinar con pasión sobre resultados de investigación (válido para presidentes, médicos, fisioterapeutas y periodistas)
- Recordar las normas de las publicaciones científicas, especialmente las éticas
- No es deseable la promoción, como si fuera un evento deportivo, de los resultados de un articulo científico; y ya que lo haces, procura que se transmita sin errores
- El corporativismo no es bueno como motor de debate
- Los argumentos ad hominem no deben utilizarse en el debate científico y profesional
- La verdad es la verdad, dígala Agamenón o su porquero
- Las conclusiones del estudio y las que se pueden sacar de su atenta lectura no coinciden en casi nada con lo trasmitido por los medios de comunicación.**
- Hablar de ahorro y despilfarro con propiedad, exige de otro tipo de estudios más allá de los puramente descriptivos
- La especialidad de Medicina Física y Rehabilitación no difiere de otras especialidades médicas en la proporción de intervenciones cuya evidencia es equivoca, inexistente o en contrario.
*Further studies in internal medicine,general practice, psychiatry, surgery, anaesthesia, paediatrics, and other areas have concluded that between 11% and 65% of treatment is supported by findings from RCTs. The percentages are higher when other forms of evidence are included, although there are issues about the quality of the evidence used to derive these higher estimates. De http://www.mja.com.au/public/issues/180_06_150304/buc10752_fm.html
** puntos omitidos por error en la anterior versión