Etiquetado: Sobretratamiento
Trastorno por déficit de atención e hiperactividad en adultos en Australia: cómo su modelo comercial actual para el diagnóstico y tratamiento está fomentando el diagnóstico erróneo
Traducción de Richard CJ Bradlow, Ferghal Armstrong, Edward Ogden. Adult attention deficit hyperactivity disorder in Australia: how its current commercial model for diagnosis and treatment is encouraging misdiagnosis. MJA 2025; 223 (8): 384-386. https://doi.org/10.5694/mja2.70049
El trastorno por déficit de atención con hiperactividad (TDAH) en adultos es un problema de salud pública importante. Puede estar asociado con resultados adversos, como bajo rendimiento educativo, reducción de la productividad, trastornos por consumo de sustancias, participación en actividades delictivas y aumento de la morbilidad y la mortalidad.1
Entre 2013 y 2020, el número de australianos diagnosticados con TDAH se duplicó con creces,2 y para 2022-2023, se recetaron medicamentos para el TDAH a unas 470 000 personas, lo que supone un aumento de aproximadamente el 300 % en diez años.3 Este aumento, especialmente pronunciado entre los adultos, se atribuye a la creciente sensibilización del público,4 amplificada por plataformas de redes sociales como TikTok, donde se ha informado de que los contenidos relacionados con el TDAH han tenido más de 36 000 millones de visitas.3
La mayoría de los adultos con TDAH son diagnosticados por psiquiatras privados. La escasez de servicios públicos para el TDAH suscita serias preocupaciones en cuanto a la equidad de acceso y la posibilidad de que la variabilidad normal del comportamiento se «medicalice».
La creciente prevalencia de los diagnósticos de TDAH y las recetas de estimulantes es controvertida, ya que existe la preocupación de que muchos prescriptores puedan no estar cumpliendo los códigos de prescripción pertinentes.⁵ Existe el riesgo de que se atribuyan erróneamente al TDAH problemas psicosociales complejos.⁶ Esta última preocupación se basa en la historia de la psiquiatría de ofrecer explicaciones biológicas excesivamente simplificadas a causas psicosociales complejas.⁷
La mayor disponibilidad de estimulantes en la comunidad ha contribuido a su uso indebido y desviación, especialmente entre adolescentes y adultos jóvenes para actividades de estudio o recreativas. En la encuesta nacional sobre drogas 2022-2023, el 2,1 % de los adultos afirma haber consumido estimulantes recetados con fines no médicos en el último año. El mayor consumo se registró en el grupo de edad de 20 a 29 años, donde el 4,8 % declaró haber consumido medicamentos sin receta en el último año.8 Aunque el aumento de las recetas de estimulantes no ha provocado un incremento de las muertes relacionadas con estos fármacos,9 sí se ha producido un aumento de los ingresos hospitalarios por intoxicaciones relacionadas con estimulantes.10
Importancia del deterioro funcional
El modelo privado de diagnóstico y tratamiento del TDAH en Australia implica que los pacientes a menudo se ven obligados a pagar miles de dólares y pasar tiempo en listas de espera antes de poder ser evaluados.11 Este sistema selecciona a las personas que tienen la capacidad financiera para afrontar los elevados costes médicos y que poseen la paciencia y la capacidad de organización necesarias para navegar por el complicado sistema, lo que posiblemente excluye a las personas que no tienen los medios para acceder a la psiquiatría privada. La Fundación Australiana para el TDAH señala que conseguir una cita con un psiquiatra es «extremadamente difícil» y describe la situación para obtener un diagnóstico y tratamiento como «crítica».12 Problemas psicosociales complejos, como la ansiedad, la depresión o el trauma, pueden atribuirse erróneamente al TDAH sin una exploración adecuada de las causas subyacentes. ⁷ Esto es más probable en adultos que en niños, ya que las evaluaciones pediátricas suelen incluir información adicional de los padres y profesores. El autodiagnóstico impulsado por las redes sociales, a menudo basado en pruebas simplistas en línea, agrava este problema, ya que estas pruebas carecen del rigor de las evaluaciones exhaustivas. 11 La ausencia de marcadores diagnósticos objetivos aumenta el riesgo de diagnósticos erróneos.
Un criterio diagnóstico clave para el TDAH es la evidencia de un deterioro funcional.13 Dada la controversia en torno al aumento de la prevalencia y el tratamiento del TDAH, el criterio de «deterioro funcional» cobra mayor relevancia. No existen definiciones estandarizadas de «deterioro funcional» ni mecanismos para evaluar las estrategias compensatorias que pueden enmascarar los síntomas (por ejemplo, el apoyo de la pareja, el coaching). Esta ambigüedad facilita la variabilidad diagnóstica y el posible sobrediagnóstico.
El diagnóstico preciso y el tratamiento eficaz del TDAH pueden suponer un cambio transformador para las personas afectadas y sus familias. El tratamiento del TDAH en adultos se asocia con mejoras sustanciales en múltiples ámbitos del funcionamiento social y psicológico.14 Las intervenciones adecuadas reducen los síntomas principales de falta de atención, impulsividad e hiperactividad, lo que se traduce en un mejor rendimiento educativo y laboral, mejores relaciones interpersonales y una mayor calidad de vida. 14
Los beneficios del tratamiento del TDAH en adultos están bien establecidos en los ámbitos clínico, laboral y psicosocial. Un metaanálisis exhaustivo de 113 ensayos controlados aleatorios en los que participaron más de 14 800 adultos confirmó que los medicamentos estimulantes (como el metilfenidato y la lisdexanfetamina) y la atomoxetina no estimulante son eficaces para reducir los síntomas principales del TDAH, con buenos perfiles de aceptabilidad y seguridad. 15 Cuando no se trata, el TDAH se asocia con malos resultados educativos, desempleo, mayor riesgo de trastornos por consumo de sustancias y mayor probabilidad de delincuencia y encarcelamiento.16 18
Paradójicamente, las deficiencias causadas por el TDAH no tratado, en particular la inestabilidad financiera y el mal funcionamiento ejecutivo, dificultan a las personas afectadas el complejo y costoso proceso necesario para obtener un diagnóstico formal.
Un modelo de diagnóstico exclusivamente privado y orientado a los beneficios podría favorecer a las personas con medios económicos y habilidades organizativas bien desarrolladas, rasgos que suelen observarse en personas con un alto nivel de funcionamiento que pueden correr el riesgo de ser sobre diagnosticadas. Por el contrario, aquellas personas cuyo funcionamiento se ve afectado por el TDAH no tratado pueden tener menos probabilidades de acceder a la evaluación y el tratamiento en este sistema.
Por lo tanto, el sistema actual corre el riesgo de sobre diagnosticar el TDAH en personas cuyo funcionamiento relativamente intacto les permite navegar por el proceso de diagnóstico, mientras que al mismo tiempo falla a aquellas cuyas deficiencias son tan graves que no pueden acceder a la evaluación en absoluto.
Las elevadas tarifas afectan al diagnóstico
Dado que la evaluación del TDAH no implica procedimientos más complejos ni requiere más tiempo que la evaluación de otras afecciones de salud mental más complejas no está claro por qué las evaluaciones del TDAH deben ser más costosas. Los psiquiatras que cobran tarifas elevadas por las evaluaciones del TDAH podrían crear involuntariamente una situación en la que los pacientes esperan el diagnóstico y los psiquiatras se sienten presionados para darlo. 11 La proliferación de clínicas en línea para el TDAH que ofrecen una sola sesión, con un seguimiento muy limitado, plantea adicionales preocupaciones éticas.
Soluciones
Para abordar estos retos es necesaria una reforma sistémica, que incluya un mayor énfasis en la discapacidad funcional como criterio diagnóstico. La guía clínica australiana basada en la evidencia para el TDAH, publicada en 2022, ofrece recomendaciones basadas en la evidencia para el diagnóstico y el tratamiento, haciendo hincapié en las evaluaciones exhaustivas. 14
El TDAH tiene una mayor prevalencia en la población psiquiátrica que en la población adulta general.19 Una revisión bibliográfica encontró tasas de prevalencia que oscilaban entre el 6,9 % y el 38,75 %.20 Sin embargo, los servicios públicos de salud mental tienden a ignorar la realidad y rara vez ofrecen tratamiento. La salud pública tiene un papel fundamental a la hora de abordar el reto de formar a los jóvenes psiquiatras y proporcionar una atención de alta calidad a sus pacientes.
Para mejorar el acceso, la salud pública debería crear clínicas especializadas en TDAH dentro de los servicios de salud mental existentes. Esto permitiría formar y acreditar a los médicos generalistas en protocolos de diagnóstico estandarizados del TDAH, con el fin de ampliar la capacidad de los servicios y reducir la dependencia de las costosas evaluaciones del sector privado. Para los pacientes con comorbilidades de salud mental más complejas, se deberían desarrollar vías de evaluación y tratamiento multidisciplinarias.
La salud pública debería dar prioridad a la divulgación entre los grupos marginados, de modo que la evaluación y el tratamiento del TDAH puedan integrarse en los servicios para personas con comorbilidad por consumo de sustancias, implicación en el sistema judicial u otras desventajas sociales.
Las iniciativas de intervención temprana para diagnosticar el TDAH en la infancia, en colaboración con los sectores de la educación y la atención primaria, permitirían identificar antes el deterioro funcional, reducir la carga del TDAH no tratado, mejorar los resultados educativos y ayudar a prevenir consecuencias a largo plazo, como el abuso de sustancias y el encarcelamiento.
Aunque se ha aumentado el acceso a las personas que lo necesitan a través del sistema público, es necesario aumentar la supervisión de las prácticas de las clínicas privadas para reducir el sobrediagnóstico. Esto podría incluir la auditoría de las prácticas de diagnóstico y la adopción de las precauciones adecuadas en la prescripción.
Varias jurisdicciones australianas han anunciado recientemente medidas para permitir que los médicos generales diagnostiquen y traten el TDAH.21 Estos anuncios presagian una formación específica para los profesionales en el reconocimiento del TDAH y sus comorbilidades. La Asociación Australiana de Profesionales del TDAH ha elaborado la guía de práctica clínica basada en la evidencia para el TDAH en Australia, que sienta las bases para una formación coherente y la toma de decisiones clínicas. La aplicación de estas directrices en la práctica comunitaria tiene el potencial de mejorar el acceso a un diagnóstico y un tratamiento oportunos, en particular para los adultos y las personas que viven en zonas regionales o desatendidas, siempre que la formación sea completa y cuente con el apoyo de vías de derivación y supervisión adecuadas. 14 Sin una formación y una supervisión adecuadas, esta solución dirigida por los médicos generales podría correr el riesgo de aumentar el sobrediagnóstico en personas sin discapacidad funcional.
Australia debe avanzar hacia un sistema de atención del TDAH más ético, basado en la evidencia y equitativo. El coste del TDAH en adultos para la comunidad está relacionado con el bajo rendimiento y el fracaso escolar, las dificultades en el trabajo, la participación en delitos y/o el desarrollo de trastornos por consumo de sustancias. En 2019, se estimó que el TDAH le costaba a la comunidad australiana 20 000 millones de dólares al año.17 Un tratamiento excelente del TDAH tiene sentido desde el punto de vista económico y social.
El impacto de las definiciones de enfermedad en el sobrediagnóstico
Traducción de The Impact of Definitions of Disease on Overdiagnosis. Tikkinen KAO, Halme ALE, Guyatt GH, Glasziou P. JAMA Intern Med. 2025 Jun 9. doi: 10.1001/jamainternmed.2025.1727.
El concepto y la definición de enfermedad influyen tanto en la práctica clínica como en la salud pública. La Organización Mundial de la Salud ha definido la salud, pero no ha definido la enfermedad. El concepto contemporáneo de enfermedad surge de la biología, pero está influenciado por factores sociales, culturales y económicos. Las definiciones son importantes, ya que la forma en que etiquetamos una afección puede determinar cómo la sociedad percibe, gestiona y apoya a los pacientes. La ampliación continua de los criterios de enfermedad puede reducir el infradiagnóstico y aumentar la atención adecuada. Sin embargo, a menudo conlleva el riesgo de sobrediagnóstico, lo que provoca un tratamiento excesivo y una atención de bajo valor. Esto, en última instancia, amenaza la sostenibilidad de la atención sanitaria.
Existe un desacuerdo significativo sobre lo que constituye una enfermedad.1 Las diferencias en la forma de conceptualizar las enfermedades influyen en los cambios en los criterios que las definen. Desde un punto de vista naturalista, las enfermedades son desviaciones objetivas y perjudiciales del funcionamiento normal del cuerpo. Por el contrario, una perspectiva constructivista hace hincapié en las normas sociales y los intereses económicos que impulsan nuestras conceptualizaciones. El síndrome de fatiga crónica, la fibromialgia y la condición post-COVID-19 son ejemplos de enfermedades difíciles de delimitar porque sus fundamentos biológicos siguen siendo inciertos.
En presencia de tal incertidumbre, los criterios de enfermedad pueden evolucionar con el tiempo, dando lugar periódicamente a nuevas afecciones. Pueden surgir nuevas enfermedades, por ejemplo, a partir de nuevas causas (COVID-19), avances en las tecnologías de diagnóstico (cánceres en fase inicial) o un impulso consciente (síndrome de fatiga crónica).2 Por otro lado, los criterios para las enfermedades existentes pueden evolucionar, como ha sido el caso de la diabetes desde la década de 1960.3 La psiquiatría ha experimentado muchos cambios de este tipo, ya que cada revisión del Manual diagnóstico y estadístico de los trastornos mentales [Diagnostic and Statistical Manual of Mental Disorders en el original] ha añadido afecciones y cambiado los criterios para las afecciones establecidas. Los comités que definen los umbrales de las enfermedades suelen ampliar las definiciones, lo que aumenta la población etiquetada como portadora de una enfermedad concreta. Para garantizar que las directrices se basen en la evidencia, sean prácticas y sostenibles, los comités deben incluir no solo a expertos de subespecialidades específicas, sino también a generalistas, médicos de atención primaria y otros profesionales sanitarios que probablemente comprendan mejor las limitaciones del mundo real, así como a pacientes colaboradores.
Cada persona define su salud de forma individual, y esta percepción puede diferir de la evaluación de un médico. Algunas personas se consideran sanas a pesar de padecer patologías graves, mientras que otras se consideran enfermas incluso en ausencia de anomalías identificables. Una encuesta poblacional reveló diferencias considerables en la percepción de lo que constituye una enfermedad entre legos, médicos, enfermeras y miembros del parlamento. 1 De las 60 afecciones encuestadas, solo 12 (20 %), como la diabetes y la neumonía, fueron consideradas enfermedades por al menos el 80 % de los encuestados. Por el contrario, 5 (8 %), entre ellas el envejecimiento y la homosexualidad, no fueron consideradas enfermedades por al menos el 80 % de los encuestados. En la mayoría de las afecciones, incluidas la disfunción eréctil, la adicción a las drogas y la menopausia, existían discrepancias importantes. Los médicos eran más propensos que los legos a calificar las afecciones como enfermedades, lo que probablemente refleja su enfoque en los mecanismos fisiopatológicos.
Aunque prestar atención a la perspectiva del paciente es clave para una atención clínica adecuada, basarse únicamente en las perspectivas individuales para definir las enfermedades puede resultar insuficiente. Las ganancias secundarias, como la compensación económica, junto con las campañas publicitarias que exageran la gravedad percibida de afecciones comunes (como el síndrome del ojo seco 4 o el síndrome de vejiga hiperactiva 5), pueden influir en la percepción de la enfermedad. El estigma social puede contribuir aún más a reforzar estas percepciones.
Impulsada por el mercantilismo, la publicidad directa al consumidor y la búsqueda de la salud perfecta —una cultura de «cuanto más, mejor»—, la medicina moderna ha fomentado una cultura de sobrediagnóstico y sobretratamiento. Para evitar este enfoque perjudicial, los médicos deben permanecer alerta ante las influencias comerciales y sociales y practicar la toma de decisiones compartida, equilibrando los valores de los pacientes con los umbrales de enfermedad basados en la evidencia. Recursos como la serie «Less is More» (Menos es más) de JAMA Internal Medicine⁶, la campaña internacional «Choosing Wisely» (Elegir con prudencia)⁷ y la serie «Too Much Medicine» (Demasiada medicina) de The BMJ⁸ pueden proporcionar una valiosa orientación.
La medicalización, es decir, el planteamiento de cuestiones no médicas en términos médicos, conduce fácilmente al uso excesivo de pruebas y tratamientos con pocos beneficios, pero con daños y costes significativos. El sobrediagnóstico, relacionado con la medicalización, etiqueta como enfermedades afecciones que nunca habrían causado síntomas ni acortado la vida. Los programas de detección del cáncer suelen detectar tumores de crecimiento lento que nunca habrían causado daño, lo que da lugar a programas de vigilancia activa que consumen muchos recursos y a tratamientos innecesarios. Como resultado, el impacto de las pruebas de detección en la mortalidad general de muchos tipos de cáncer, incluidos el de mama y el de próstata ,9 sigue siendo incierto. El aumento de la sensibilidad de las técnicas de imagen puede incrementar la detección de anomalías incidentales en articulaciones, discos y vasos sanguíneos que tal vez sería mejor no investigar. Los avances en inteligencia artificial y pruebas genéticas también pueden contribuir al sobrediagnóstico.
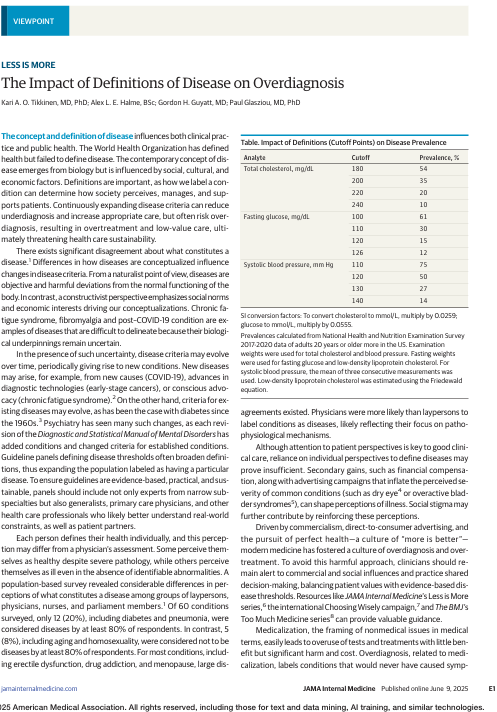
Los cambios en los umbrales de diagnóstico de afecciones como la hipertensión, la diabetes y la osteoporosis reflejan una tendencia a ampliar las definiciones de las enfermedades, lo que aumenta la población etiquetada como enferma. Por ejemplo, la ampliación de los criterios para la diabetes gestacional ha duplicado su prevalencia sin mejorar los resultados de salud materna o neonatal.10 Si bien es legítimo medir y tratar factores de riesgo como la hiperlipidemia, la hipertensión y la hiperglucemia, la reducción de los umbrales de diagnóstico puede conducir a un sobrediagnóstico, un sobretratamiento y un aumento drástico de la prevalencia en los sistemas de salud que ya luchan por su sostenibilidad (Tabla). En psiquiatría, la ampliación de los criterios conlleva el riesgo de patologizar comportamientos normales, como redefinir la timidez como trastorno de ansiedad social o la inquietud cotidiana como trastorno por déficit de atención e hiperactividad. Estas definiciones ampliadas pueden dar lugar a un uso problemático de los medicamentos y a etiquetados perjudiciales.
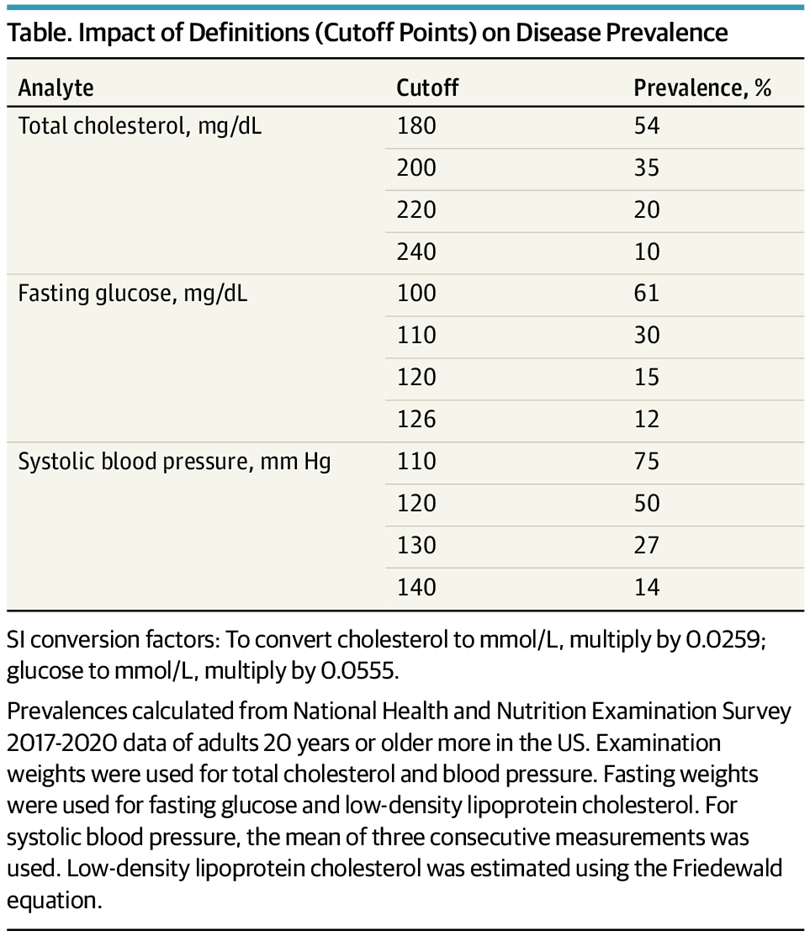
Si bien reconocer más afecciones como enfermedades puede mejorar el acceso a los tratamientos, también aumenta la posibilidad de que las personas con variaciones manejables de la vida normal lleguen a considerarse enfermas. Las etiquetas de enfermedad pueden empeorar las perspectivas profesionales, especialmente cuando los diagnósticos afectan al seguro o al empleo. Destinar recursos a personas esencialmente sanas también conlleva costes de oportunidad, como el retraso en la atención a quienes más la necesitan. Se trata de un problema mundial, ya que la ampliación de las pruebas de detección, las técnicas modernas de diagnóstico por imagen y los incentivos económicos sesgados contribuyen al sobrediagnóstico y al sobretratamiento tanto en los países de ingresos altos como en los de ingresos bajos y medios. Para combatir estos problemas, los investigadores deben dar prioridad a los estudios que evalúen si unas definiciones más amplias de las enfermedades se traducen en mejores resultados para los pacientes o simplemente en más recetas y procedimientos.
La evolución de la definición de enfermedad da forma a la atención clínica y la salud pública, a menudo medicalizando las variaciones normales de la vida y contribuyendo al sobrediagnóstico. Los médicos deben discernir si los síntomas se deben a afecciones tratables o forman parte de la vida normal, asegurándose de que los diagnósticos mejoren los resultados de salud y la calidad de vida. El reto global de definir la enfermedad subraya la necesidad de equilibrar un acceso más amplio al tratamiento médico con la evitación de la medicalización perjudicial y el uso ineficiente de los recursos.
Publicado en línea: 9 de junio de 2025
doi:10.1001/jamainternmed.2025.1727
Lactancia materna. Un tsunami de anquiloglosias (“frenillo corto”) y frenectomías
Mercedes Pérez-Fernández, especialista en Medicina Interna, médico general jubilada, Equipo CESCA, Madrid, España. mpf1945@gmail.com
Juan Gérvas, Doctor en Medicina, médico general rural jubilado, Equipo CESCA, Madrid, España jjgervas@gmail.com @JuanGrvas
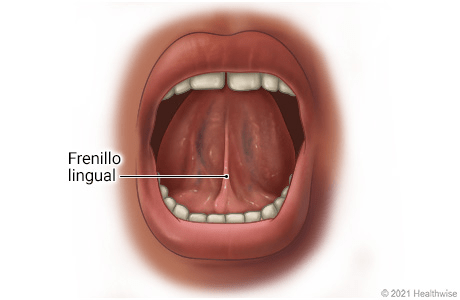
El frenillo lingual
El frenillo lingual es una estructura de tejido fibroso que conecta la parte inferior de la lengua con la base de la boca. Ayuda a mantener la lengua en su lugar y limita el movimiento excesivo de la misma (de ahí su nombre, “frenillo”). Suele ser delgado, flexible y lo suficientemente largo como para permitir el amplio movimiento de la lengua (lo que hace posible hablar, masticar, succionar y tragar, por ejemplo).
Se suele considerar al frenillo como un cordón fibroso inerte pero en realidad es una extensión dinámica de la fascia, con inervación correspondiente. Dada su estructura anatómica y fisiológica es imposible la existencia de una “frenillo posterior”, como a veces se diagnostica.
Anquiloglosia
En algunos casos el frenillo lingual puede ser anormalmente corto, grueso o poco elástico, lo que conlleva un problema, la anquiloglosia (“lengua anclada”). Es decir, la limitación de los movimientos de la lengua.
La anquiloglosia intensa se puede asociar a problemas de lactancia (dolor mamario en la madre, insuficiente alimentación en el bebé), y a largo plazo a problemas del lenguaje y otros.
El tratamiento quirúrgico implica el corte del frenillo, la frenectomía, intervención quirúrgica simple que no requiere ingreso y cuesta unos 250 euros (entre 130 y 490). Una lucrativa y explosiva actividad con escaso sustento científico, como han destacado el periódico New York Times y la revista científica British Medical Journal.
¿Cómo se mide la intensidad de la anquiloglosia?
Se suele utilizar la herramienta de Hazelbaker (Hazelbaker Assessment Tool for Lingual Frenulum Function) para determinar si el frenillo es susceptible de intervención o no. Lamentablemente, desconocemos el método de desarrollo y validación de tal fórmula. Plantean problemas similares de uso y validación otros instrumentos de valoración de la anquiloglosia.
Los síntomas acompañantes en la madre y el niño también son determinantes de la frenectomía: dolor mamario, mastitis, pérdida de peso del recién nacido, si no se agarra eficazmente, etc.
¿Es eficaz la frenectomía?
En una revisión Cochrane sobre la cuestión se concluyó que: “En un recién nacido con anquiloglosia y dificultades de alimentación, la liberación quirúrgica de la anquiloglosia [frenectomía] no mejora de forma consistente la alimentación del recién nacido, aunque probablemente mejora el dolor en el pezón en la madre. Se necesitan más estudios de investigación para aclarar y confirmar este efecto”.
El efecto inmediato de las molestias provocadas por la frenectomía se alivian con el mamar (la “teta-analgesia”) por lo que la impresión es de impacto cuasi-milagroso, pero son dudosos los resultados beneficiosos a largo plazo. También arrojan resultados dispares los estudios en que se simuló la intervención sugiriendo que los buenos resultados aparentes se deben a sesgos de valoración.
“Hasta la fecha [2023], ninguna investigación ha identificado características específicas del frenillo lingual que se correlacionen claramente con la disfunción biomecánica de la lengua, el dolor materno durante la lactancia y/o la extracción ineficaz de leche del pecho materno. La frenectomía podría disminuir el dolor materno y mejorar, al menos transitoriamente, la calidad de la lactancia materna en algunos bebés; sin embargo, actualmente no hay pruebas de que la frenectomía conduzca a una mayor duración de la lactancia materna”.
Borowitz SM. What is tongue-tie and does it interfere with breast-feeding? – a brief review. Front Pediatr. 2023 Apr 25;11:1086942.
La conclusión final suele ser que si la anquiloglosia es intensa quizá compense la frenectomía. En los demás casos es inútil, y perjudicial.
¿Qué perjuicios tiene la frenectomía?
La intervención quirúrgica es generalmente de cirugía menor, sin mayores consecuencias.
No obstante se ha descrito infrecuentes complicaciones graves, como hemorragia intensa y absceso mandibular.
A tener en cuenta, también, que la “fácil solución” de la frenectomía a los problemas de nutrición ha retrasado en algunos casos el diagnóstico acertado de la verdadera causa de los problemas, como enfermedad congénita y/o cardiovascular.
Ahora todos los bebés tienen anquiloglosia
La anquiloglosia está «de moda», y por consecuencia la frenectomía. Así, es tal la simplificación que aparentemente casi cualquier problema de la lactancia materna tiene un fácil diagnóstico (anquiloglosia) y una sencilla solución (frenectomía).
Hemos pasado de tener que exigir cirugía en lenguas absolutamente disfuncionales a cortar todo «por si acaso». Es un tsunami de diagnósticos de anquiloglosia y de las correspondientes frenectomías (en España y en el mundo entero).
Mucho del impulso diagnóstico y quirúrgico va de la mano de intereses privados de “expertos en lactancia”. Nos jugamos mucho con la Medicina sin Límites, la impongan pediatras, obstetras, matronas, IBCLC (Consultoras de Lactancia Certificada o International Board Certified Lactation Consultant), dentistas, la industria o quien sea.
Quizás los tiempos son otros y las mujeres que optan por la lactancia materna quieren soluciones rápidas y quirúrgicas al dolor, la frustración y la incertidumbre que conllevan el proceso de alimentar al pecho al bebé.
Para un problema complejo, un solución inteligente, no una simplicidad
Con una entrevista tranquila y un buen entrenamiento en postura biológica se suelen resolver el 90% de los problemas de lactancia.

El otro 10% pueden necesitar fisioterapia (para bebé, para mamá, o para ambos), y menos de un 0,1% son frenillos tan restrictivos en que se plantea la frenectomía.
Pero como en casi todo, una buena historia, una buena exploración, y un acompañamiento emocional son la clave. También el compartir dudas y problemas en grupos de lactancia, cuya importancia está decreciendo ante las “expertas en lactancia” (lo colectivo cede ante lo individual, signo de los tiempos).
Lo prudente sigue siendo sentarse con la madre, hablar de lo que le preocupa, observar la toma, valorar distintas posturas y ayudar a mejorarlas y a ser autónoma.
Acompañar a amamantar
Lo principal es acompañar en el proceso de amamantar que, en ésta sociedad machista y maltratadora de madres y bebés, es un proceso complicado y frustrante, sobre todo por la falta de apoyo y la falta de formación de los profesionales sanitarios.
Es escaso el conocimiento entre profesionales sanitarios sobre la lactancia materna, y en general sobre todo lo que se refiera a puericultura («crianza y cuidado durante los primeros años de la infancia»). Tal ignorancia es clave en la persistencia del empuje para la lactancia artificial que adopta múltiples formas y es muy eficaz.
Hay que saber acompañar y cuidar a la madre, enseñarle distintas posturas y que es normal que su bebé pida mamar cada poco, que la necesite cerca, que llore si lo deja en la cuna,… Y muchas veces echar de casa a familiares y visitas que pretenden «ayudar» con comentarios tan «empoderantes» como «es que se queda con hambre», «va a ser que no tienes leche suficiente», o » déjale llorar que así ensancha los pulmones», etc.
Ese cuidado emocional imprescindible es lo que se está perdiendo, junto con los grupos de apoyo de madres lactantes, que también están desapareciendo, como hemos señalado, a pesar de que son más sanadores y efectivos que muchos profesionales y “expertos” que parece que están deseando encontrar una patología para actuar.