Historia (electrónica) e información para la toma de decisiones
Esperamos un futuro en el que los sistemas de información ayuden a los médicos a aprender de cada paciente en cada visita y cerrar el circuito de retroalimentación para tomar decisiones clínicas en tiempo real.
Con esta frase profética concluye un interesante comentario de la sección perspectiva de la revista NEJM titulado Evidence-Based Medicine in the EMR Era donde se redescubre un nuevo tipo de “evidencia” para la toma de decisiones mediante un caso real y practico.
El caso surge tras el ingreso de una niña de trece años con con lupus eritematoso sistémico(LES) complicado con proteinuria en rango nefrótico, anticuerpos antifosfolípidos, y pancreatitis. Ante el riesgo potencial de trombosis, los clínicos consideraron la anticoagulación. Pero este tratamiento no es una práctica estándar para los niños con LES, incluso cuando están en estado crítico. Tras consultar la literatura científica e incluso recurrir al nivel 5 de evidencia (expertos y colegas), los pediatras no encontraron información suficiente que apoyara la anticoagulación en estos pacientes y en esta situación. Por un lado el riego incrementado de trombosis, por otro lado el peligro de hemorragia con un tratamiento no probado, y todo ello en un mar de incertidumbre sin un apice de información que permitiera decantarse por una opción u otra.
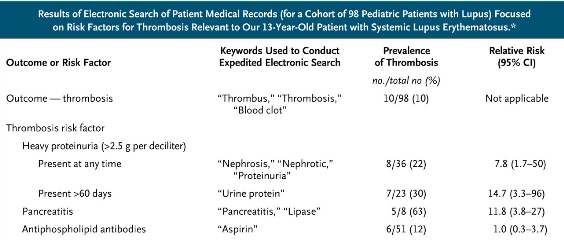 Sin embargo estos profesionales contaban con un arma hasta hace poco desconocida: una base de datos clínica. Su institución tenía una base de datos llamada STRIDE, que utilizaba todos los datos de las historias clínicas electrónicas con un potente buscador que permitía búsquedas avanzadas y rápidas. A través de STRIDE, rápidamente revisaron los datos de una cohorte (cohorte electrónica construida previamente con fines de investigación) de pacientes pediátricos con LES atendidos en ese hospital durante cinco años.
Sin embargo estos profesionales contaban con un arma hasta hace poco desconocida: una base de datos clínica. Su institución tenía una base de datos llamada STRIDE, que utilizaba todos los datos de las historias clínicas electrónicas con un potente buscador que permitía búsquedas avanzadas y rápidas. A través de STRIDE, rápidamente revisaron los datos de una cohorte (cohorte electrónica construida previamente con fines de investigación) de pacientes pediátricos con LES atendidos en ese hospital durante cinco años.
Gracias a la información recopilada pudieron saber que entre los pacientes ingresados por LES la prevalencia de trombosis era mayor en los pacientes que tenían proteinuria en rango nefrótico y pancreatitis(ver tabla). Con esta información tomaron la decisión de anticoagular. La revisión informatizada se llevó a cabo en menos de cuatro horas por un solo médico y en el mismo dia del ingreso.
En un artículo publicado en Anales del Sistema Sanitario de Navarra en 2002* y a propósito de la gestión del conocimiento reflexionaba, sobre como el conocimiento generado durante la práctica es irremisiblemente perdido sin un adecuado sistema de información. Más o menos venia decir que:
Sin contemplar la parte de conocimiento tácito, una fuente de conocimiento de incalculable valor es la que se genera durante la práctica cotidiana. Diariamente millares de médicos obtienen datos sobre casos y enfermedades similares, registran una cantidad ingente de información sobre el curso natural de las enfermedades o reacciones adversas a medicamentos, y consiguen millones de resultados de pruebas diagnósticas. Dado el entorno en que se trabaja, dominado por el soporte papel (y su versión moderna el PDF**), la tasa de reutilización de esta información y su capacidad para generar conocimiento es prácticamente nula. La informatización plena e inteligente*** de todos los procesos sanitarios administrativos y clínicos sería capaz de crear grandes bases de datos clínicas. La capacidad relacional de estas bases de datos y el diseño de programas específicos destinados a la extracción de datos permitirían obtener, en tiempo real, un flujo de información que generaría conocimiento y facilitaría la retroalimentación.
*Bravo R. La gestión del conocimiento en medicina: a la búsqueda de la información perdida. An Sist Sanit Nav. 2002;25:255-72
** actualizado considerando el grave problema de los PDFs 😉
*** considerense antónimo de informatización sanitaria autonomica española (ISAE)
Hola Rafa.
Muy interesante, especialmente si se pudierán fusionar varias bases, obviamente con los pacientes anonimizados. Al final aprendemos de la práctica diaria, de esta forma aprenderiamos de forma logarítmica.
Ahora viene lo más dificil llevarlo a la práctica, en lugar de demenciales RD-L.
Me gustaMe gusta
Tienes toda la razón, Rafa.
Sinceramente, no me explico por qué no se hace ya, porque no es nada difícil hacerlo, lo que pasa es que parece que no es la prioridad de los que deciden por dónde ir con los sistemas de información.
Por ejemplo. Si sabemos que un diabético tiene que hacerse una glicada y una retinografía cada X tiempo, ¿por qué no te avisa el sistema con una alerta? Si tienes el diagnóstico bien hecho, el sistema es capaz de detectar si tiene todos los protocolos aplicados y avisarte… porque si el paciente es de los que viene, a lo mejor te das cuenta…. ¿pero y si el paciente no ha venido desde que le hiciste el diagnóstico? ¿Cómo te vas a acordar? Desde mi punto de vista, ahí nos daría fuerza un sistema de información y mejoraría mucho la calidad de los cuidados que proveemos.
Pero parece que eso no es una prioridad… es mejor que el sistema sirva para recopilar datos para otros… datos que parecen no estar usando, la verdad.
En fin, esperemos un cambio pronto, ¿no? 😉
Me gustaMe gusta
Gracias Javier y Fran y perdonar por que la respuesta previa no salio. Fran toca el tema del o recordatorios que es otra función importante de las nuevas historias digitales y relativamente fácil de implementar que mas que generar conocimiento lo que ayudan es a cumplir bien los procesos, es decir a hacer bien las cosas. Pero también hay que tener cuidado en «como se ponen y quien los pone» .Pronto mostraremos en este blog a donde puede llegar la «remindermania» en manos de atolondrados profesionales y taimados políticos.
Me gustaMe gusta
Yo también leí el artículo de New England ayer y llegué a parecidas, por no decir las mismas, conclusiones. La inmesa mayoría de los sistemas informáticos, que no de información, sanitarios en España, están pensados sólamente para introducir muchos datos pero para extraer sólo aquellos que sirven a los gestores. Se pierden cada día ingentes cantidades de conocimiento, que podrían ayudar a la toma de decisiones cuando no existieran estudios pertinentes, por el desagüe de la informática. La práctica diaria es una fuente más de información y conocimiento y no está denostada, como algunos piensan, en la MBE
Me gustaMe gusta
Gracias Montaña, valioso resumen y conclusión
Me gustaMe gusta
Interesante punto de vista… Sin embargo, también para basarse en los sistemas de información para tomar decisiones requiere que la información sea fiable y de calidad, un dato incorrecto puede ser fatal en estos casos.
Me gustaMe gusta
Si claro es como ese dicho de «murió por un error de imprenta», aunque es bueno recordar eso de que «Por una errata no puede tirarse la máquina de escribir por la ventana».
Me parece también muy interesante eso de la información fiable y de calidad, ya que curiosamente es un aspecto que no se cuida nada en los sistemas de información. No hay ningún control con los datos que se introducen, bajo la errronea asunción de que por el simple hecho de introducirla un profesional es exacta y sin posibilidad de error. Ademas los rígidos (por si mismo y por los diseñadores de la HCE) sistemas de clasificación empleados, hacen que incluso la información diagnostica simple sea sesgada o sin más errónea. Para más inri no se forma, ni se evalúa de forma continua en clasificaciones, introducción de datos, etc. ni se establecen controles de calidad
En fin, así estamos eso si nos congratulamos de tener ordenadores con software (antidiluvianos ambos) en una gran parte de las consulta médicas ( algo es algo)
Me gustaMe gusta
Efectivamente, no por esa posibilidad de error tenemos que «cerrar la paraeta», ni mucho menos.
Me gustaMe gusta
Ademas si lees el artículo los datos empleados eran datos duros ( diagnóstico trombosis) y de un grupo especifico.
Me gustaMe gusta
Algo similar a esta base de datos deberiamos esperar en Andalucia , tras 10 años de implantacion de la historia digital (DIRAYA), en vez de esto tenemos un sistema tedioso, con continuas desconexiones , lentitud exsperante y que no proporciona ninguna retroalimentación util a los usuarios a nivel clinico, de analisis ni de investigación y por supuesto inexistencia absoluta de procesamientos de datos para crear unas bases «inteligentes» que ayuden al sanitario en su quehacer diario.
No solo eso, es que ademas los registros de cada paciente son imposibles de recuperar cronologicamente de forma agrupada para ver la evolución de los distintos procesos, teniendo que entrar en multitud de hojas de consulta para seguir un proceso a lo largo de un periodo, y que dada la lentitud del sistema se hace inviable en el transcurso de una consulta.
Se priorizan por parte de la administración registros sin relevancia clinica para alimentar sus necesidades referentes al control del gasto, y de objetivos burocraticos y «cosmeticos» al objeto de vender la burra a los politicos, y justificar el ingente gasto en tecnologias de la información escasamente rentabilizadas.
Todo esto, unido a los 5 minutos por paciente, desincentiva cada vez mas el uso adecuado por parte del medico de estos sistemas de información.
Me gustaMe gusta
Tras más de 15 años de historia clínica informatizada en Euskadi dada la ausencia de control de calidad de los registros y la experiencia propia de estudios de investigación en base a datos proporcionados por el sistema no sé si me fiaría de las conclusione con nuestro sistema en un caso parecido al del NEJM.
Para esto se necesita que la Hª electrónica se diseñe desde el origen con este propósito.Pero me parece que e esto no tiene vuelta atrás.
Rafa Rotaeche
Me gustaMe gusta
Gracias Juan y Rafa por mostrarnos el panorama de vuestras historias clínicas, extraer datos de la HCE no es una tarea fácil, y sacar conocimiento de ellos meno todavía, no quisiéramos dar la imagen de que es un trabajo sin importancia y como señala Rafa tie que haber un importante trabajo de diseño previo de las bases de datos. Por otro lado, la «evidencia» de esta información, aunque «a lo bruto» no deja de ser en cierto modo observacional. Sin embargo y teniendo en cuenta estos problemas y limitaciones. lo que ha sucedido en España es sangrante, en Madrid igual que en vuestros sistemas sanitarios es imposible sacar datos clínicos coherentes y útiles. Una pena
Me gustaMe gusta
Veo, por desgracia, que debemos estar igual (de mal) en todos sitios. Como comento en otra entrada de este blog (lideres y referentes) desde Catalunya la situación no es diferente. De todos modos, tanto esta entrada como la que he comentado más arriba nos deberían dar ánimos para no tirar la toalla. Realmente estamos tan inmersos en lo cotidiano, en lo momentáneo, en las prisas, que no nos damos cuenta del potencial de lo que tenemos en nuestras manos. A pesar de los errores de registro que comentan algunos, sobretodo a nivel de diagnósticos (hay sistemas muy rígidos en los que tardas tanto en buscar algo que se ajuste que acabas poniendo algo parecido, y otros, como el que uso actualmente, que permite poner diagnósticos generales y matizar el título del mismo con un nombre más específico), las historias de papel también podían tener la información muy desordenada e incompleta (doy fé pues he revisado miles de historia de AP y Hospitales de Cataluña), a lo que hay que sumar nuestra estupenda letra que sólo entendíamos nosotros.
Aunque puede ser una tarea ardua revisar historias electrónicas, con paciencia y sabiduría podríamos mejorar nuestro conocimiento de muchos procesos. Una de las cosas que falta a la primaria para que nos respeten más, en el buen sentido y más amplio que se os ocurra, es que demos un paso adelante y transformemos esa información en algo útil para la sociedad que atendemos. ¿No se os ha iluminado una luz pensando y si hiciéramos algo así en nuestra área básica?
Me gustaMe gusta
Parece que en GB si serviría
Validity of diagnostic coding within the General Practice Research Database: a systematic review.Br J Gen Pract. 2010 Mar;60(572):e128-36.
Rafa Rotaeche
Me gustaMe gusta