Etiquetado: vacunación del adulto
“Empujoncitos” para vacunarse de la gripe
Un artículo publicado en JAMA Internal Medicine en enero de este año presenta un ensayo clínico aleatorizado que evalúa si una intervención de nudges (empujoncitos) dirigida a pacientes y profesionales de atención primaria aumenta la vacunación antigripal en adultos mayores durante las visitas médicas.
El estudio BE IMMUNE se llevó a cabo en dos grandes sistemas académicos (Penn Medicine y UW Medicine) e incluyó 80.039 pacientes de 50 años o más, todos con una visita programada de atención primaria y pendientes de vacunarse frente a la gripe. Las 48 (47 a lfinal) consultas participantes se asignaron aleatoriamente en proporción 2:1 a una intervención multifactorial o a la atención habitual. La población tenía una edad media de 65,8 años, 56% de mujeres, 62,7% de personas blancas, 23,4% negras y 3,9% hispanas; casi un 30% vivía en áreas de menor renta.
La intervención combinó tres componentes dirigidos a pacientes y profesionales. Para los pacientes se enviaron mensajes de texto previos a la cita, 3 días y 1 día antes, utilizando un encuadre de “dotación” (se les decía que la vacuna estaba “disponible” o “reservada” para ellos en la primera y última cita respectivamente), con versiones automatizadas por voz y traducciones según idioma preferido. Para los clínicos se implementó (1) un aviso de “pendiente” vacunación, automática en la historia clínica electrónica, que el profesional solo debía aceptar o cancelar, y (2) correos mensuales con comparaciones de sus tasas de vacunación respecto a colegas (feedback de comparación entre pares).
Además, dentro del brazo de intervención se identificó a pacientes con alto riesgo de no vacunarse (por edad ≥70 años, raza negra no hispana, residencia en zonas de menor renta o no vacunación el año previo). Estos pacientes de alto riesgo se aleatorizaron individualmente 1:1 a recibir un nudge intensificado mediante mensajería bidireccional o a mantener el recordatorio estándar. El resultado primario fue recibir la vacuna durante la visita; un resultado secundario fue la vacunación en los 3 meses posteriores, junto con la tasa de órdenes de vacunación registradas.
En el análisis por intención de tratar, la intervención multifactorial aumentó significativamente la vacunación en la visita: la probabilidad ajustada fue del 31,4% en las consultas de intervención frente al 26,4% en las de atención habitual, con una diferencia absoluta de riesgo de 5,1 puntos porcentuales y una odds ratio ajustada de 1,28 (IC 97,5 % 1,13–1,45; p<0,001). Esto se tradujo en más de 2.600 pacientes adicionales vacunados durante el periodo de estudio. A los 3 meses, la probabilidad de estar vacunado también fue mayor (37,5% vs 33,8%; diferencia de 3,7 puntos; OR ajustada 1,18). Las órdenes de vacunación firmadas en la visita aumentaron del 27,6% al 34,7%, con una diferencia de 7,2 puntos y OR ajustada de 1,40.
En cambio, la mensajería bidireccional no ofreció beneficios adicionales en el subgrupo de alto riesgo. Entre estos pacientes, la odds ratio ajustada para completar la vacunación en la visita al comparar mensajería bidireccional versus estándar fue 1,00, sin diferencias significativas ni en vacunación en la visita ni en los 3 meses ni en la tasa de órdenes. Los autores sugieren que el formato puramente automatizado, sin intervención humana, y las barreras más profundas de este grupo podrían explicar la ausencia de efecto.
Los análisis de subgrupos mostraron que la intervención fue efectiva tanto en pacientes de menor como de mayor riesgo de no vacunarse, y también en aquellos con mayor riesgo clínico según comorbilidad, aunque con cierta variación en la magnitud del efecto entre los dos sistemas sanitarios. Un análisis exploratorio en el tiempo evidenció un descenso general de las tasas de vacunación según avanzaba la temporada, pero el efecto relativo de la intervención se mantuvo estable.
Los autores concluyen que una intervención conductual a varios niveles, totalmente automatizable y basada en la historia clínica electrónica, puede aumentar de forma modesta pero relevante la vacunación antigripal en atención primaria, con poco consumo adicional de recursos. Señalan como limitaciones la imposibilidad de aislar el efecto de cada componente y posibles datos incompletos de vacunación en otras instituciones, y proponen estudios futuros que exploren componentes individuales o intervenciones más intensivas (como navegación personalizada) para abordar las dudas de los pacientes sobre la vacuna.
vacuna que algo queda
(Des) Gracias a la gripe esA una serie de circunspectos expertos en «no se que» (algunos con claros conflictos de intereses) están empeñado en mostrarnos el beneficio para la humanidad que supone las vacunas, tratan a los que no seguimos su adoración por el mundo del pinchazo indiscriminado, como si fuéramos frikis antivacunas, indocumentados, irresponsables que hurtamos a nuestros pacientes de beneficios sin fin.
Me hace gracia ¡como si no supiéramos los médicos de cabecera de lo que supone un programa de vacunación acertado!

Lo que pasa, es que somos cada vez más los que pensamos que la vacuna, como cualquier otra intervención preventiva, debe estar avalada por evidencia suficiente que demuestren su eficacia y que considere la relación coste –beneficio. Con un desafortunado éxito, la frase “más vale prevenir” no siempre es cierta, es más a veces es peor prevenir.
Como muestra este metanálisis publicado en la revista CMAJ (ya reseñado en este blog) y que aparece muy bien comentado y resumido en castellano en la poco conocida, pero excelente revista electronica C@P [– es de accceso registrado por lo que incluimos al final de este comentario-]. Este estudio muestra que la vacunación del neumococo a los ancianos y personas con procesos crónicos está basada en estudios observacionales y no se demuestra su efectividad en ensayos clínicos de calidad. Sin embargo esta recomendación es ampliamente aceptada y en los centro de salud de la comunidad de Madrid se vacuna para estos grupos de forma sistemática, aunque no sirva para nada.
¡cosas de los expertos!
Huss A, Scott P, Stuck AE, Trotter C, Egger M. Efficacy of pneumococcal vaccination in adults: a meta-analysis. CMAJ 2009; 180: 48-58. Sigue leyendo
renovarse o morir
Tomado del blog de Vicente Baos y dedicado a todos los carteristas de servicios
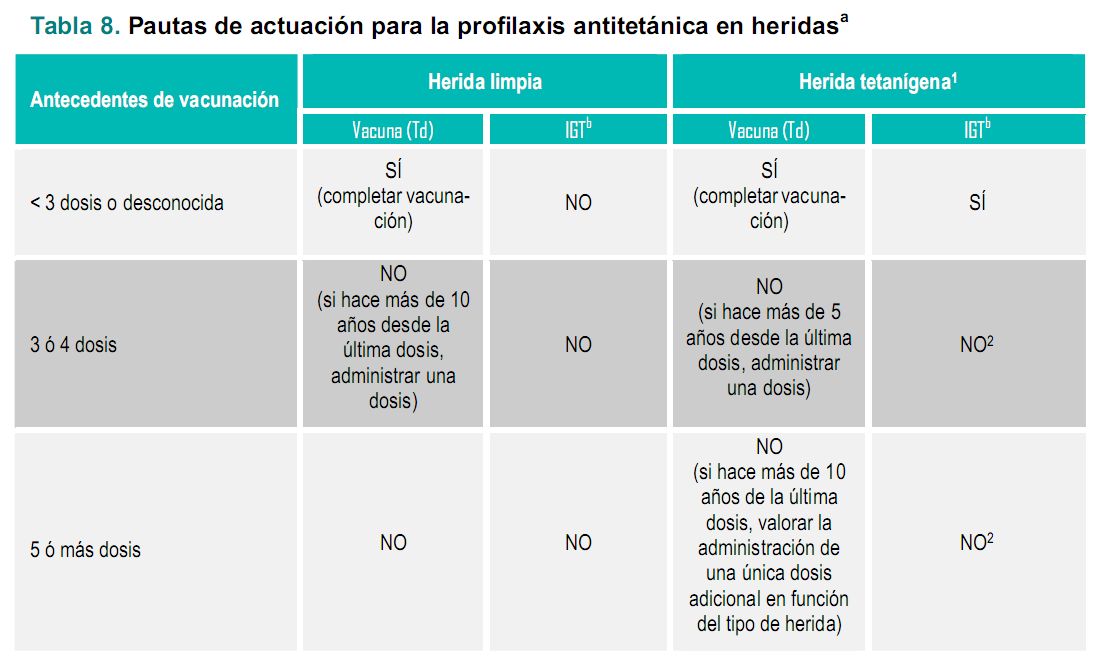
a En caso de inmunodeprimidos y usuarios de drogas por vía parenteral, se administrará una dosis de inmunoglobulina en caso de heridas tetanígenas, independientemente del estado de vacunación.
b IGT: inmunoglobulina antitetánica. Se administrará en lugar separado de la vacuna. En general se administran 250 UI. Si han transcurrido más de 24 horas, en personas con más de 90 kg de peso, en heridas con alto riesgo de contaminación o en caso de quemaduras, fracturas o heridas infectadas, se administrará una dosis de 500 UI.
1 Heridas tetanígenas: heridas o quemaduras con un importante grado de tejido desvitalizado, herida punzante (particularmente donde ha habido contacto con suelo o estiércol), las contaminadas con cuerpo extraño, fracturas con herida mordeduras, congelación, aquellas que requieran intervención quirúrgica y que ésta se retrasa más de 6 horas, y aquellas que se presenten en pacientes que tienen sepsis sistémica.
2 Aquellas heridas tetanígenas contaminadas con gran cantidad de material que puede contener esporas y/o que presente grandes zonas de tejido desvitalizado (heridas de alto riesgo), recibirán una dosis de inmunoglobulina