Etiquetado: Hipotiroidismo subclinico
¿Cuándo tomar la levotiroxina?
El hipotiroidismo es una condición caracterizada por la falta de hormona tiroidea, lo que resulta en una disminución de la actividad metabólica. El tratamiento estándar es la levotiroxina (LT), una forma sintética de la hormona T4, que generalmente se recomienda tomar por la mañana con el estómago vacío (en ayunas) y dejando de 30 a 60 minutos hasta el desayuno con el objetivo de maximizar su absorción.
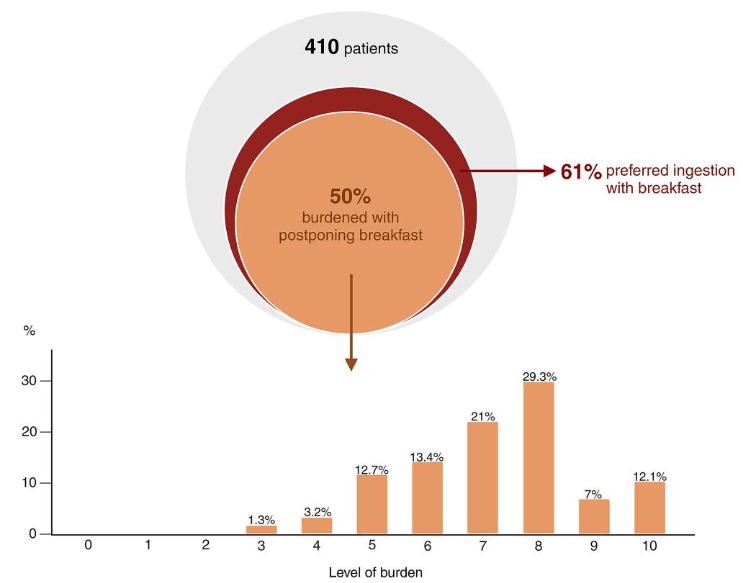
La toma de levotiroxina en pacientes con hipotiroidismo, en las condiciones habitualmente recomendadas u óptimas, es cuando menos y de forma individual incómoda.
Por otro lado, en una revisión sistemática reciente diseñada para identificar las barreras, facilitadores y estrategias en la adherencia a la medicación en pacientes con terapia de reemplazo hormonal tiroideo, se ha visto que los tres principales obstáculos fueron horarios de toma poco convenientes, la falta de conocimientos sobre la enfermedad y la medicación.
La necesidad de ayuno y separación temporal con otros medicamentos y/o alimentos no solo proporciona molestias y disminuye de manera subjetiva la calidad de vida,también es un refuerzo negativo en la adherencia terapéutica.
Las estrategias para facilitar la adherencia sin modificar en estos pacientes el control tiroideo, pasan por cambiar el momento adecuado de la toma (mañana versus noche con el correspondiente ayuno previo) o en obviar el ayuno aumentando ligeramente (15%) la dosis establecida previamente.
En el primer caso, aunque no todos los estudios coinciden, se puede considerar que no se encontraron diferencias significativas en los niveles de TSH según el momento de la toma de la administración de levotiroxina por la noche. En general, se deja la decisión en un equilibrio entre la adherencia del paciente y el control óptimo de los niveles de TSH.
En el segundo caso, se ha publicado recientemente un ensayo clínico donde se pone a prueba la conveniencia de tomar la levotiroxina sin ayuno e incrementando ligeramente las dosis, una práctica que se utilizaba en ciertos casos e incluso se recomendaba como alternativa al régimen ortodoxo de toma.
El estudio es un ensayo clínico aleatorizado realizado en los Países Bajos con 88 adultos con hipotiroidismo bien controlado. Los pacientes fueron asignados a tomar levotiroxina en ayunas o junto con el desayuno, aumentando la dosis un 15% en este último grupo para compensar la menor absorción. Tras un seguimiento máximo de 24 semanas, la estabilidad de TSH fue similar en ambos grupos (74,4% vs. 73,3%), sin diferencias en T4 libre ni T3 total.
Los pacientes del grupo de desayuno reportaron mayor bienestar y una preferencia significativamente mayor por esta pauta, y casi el 90% eligió mantenerla al finalizar el estudio.
Los autores concluyen que tomar levotiroxina con el desayuno con un ajuste de +15% de dosis es una alternativa eficaz a la pauta en ayunas que, además, mejora la adherencia y la satisfacción del paciente.
Sin embargo, el estudio adolece de una falta de potencia estadística que podría poner en duda la certidumbre de sus resultados. La pregunta que el estudio plantea es claramente de equivalencia o de no inferioridad, pero con este diseño no se puede dar una respuesta concluyente dado el tamaño de la muestra. Los autores intentan salvar este problema vistiendo el ensayo como un proof-of-concept trial (POT).
Un ensayo de prueba de concepto es un tipo de estudio clínico cuyo objetivo principal es demostrar que una idea o intervención es factible y tiene una base científica sólida antes de invertir en un ensayo a gran escala. No está diseñado para demostrar de forma definitiva que un tratamiento es superior o equivalente a otro (para eso se necesitaría un ensayo de no inferioridad con mayor tamaño muestral), sino para responder a la pregunta: ¿tiene sentido seguir investigando esto?
En el contexto de este artículo, los propios autores reconocen que su muestra (88 pacientes) es pequeña y que el estudio no cumple los criterios estadísticos de un ensayo de no inferioridad formal. Sin embargo, los resultados son suficientemente prometedores como para justificar un futuro ensayo multicéntrico más amplio que confirme definitivamente si tomar levotiroxina con el desayuno es equivalente a la pauta en ayunas. En resumen, es un paso intermedio entre la hipótesis inicial y el ensayo clínico definitivo. No podemos, por tanto, ser tan optimistas como la conclusión del estudio, pero tampoco desecharla, que propone esta estrategia como una alternativa centrada en el paciente que podría mejorar la adherencia terapéutica.
Por último, podríamos añadir una tercera estrategia, como es la prescripción de formulaciones líquidas orales de levotiroxina. Aunque la FDA y la AEMPS siguen recomendando su administración en ayunas, al igual que los comprimidos, los datos sugieren que las formulaciones líquidas pueden verse menos afectadas por los alimentos que los comprimidos. Una revisión sistemática ha mostrado que las formulaciones de levotiroxina en líquido y cápsulas blandas alcanzaban una absorción similar, tanto si se tomaban con el desayuno, con otras comidas o junto con otros medicamentos.
Una conclusión práctica: Aunque todavía no hay una evidencia consistente que nos lo confirme de manera definitiva, un cambio en la forma en que nuestros pacientes con hipotiroidismo toman la levotiroxina es factible y beneficioso. En los pacientes a los que les cuesta cumplir con los requisitos de ayuno, bien cambiando el horario o bien tomándola sin ayuno con un ajuste de dosis, se mantiene el necesario control tiroideo. Las ventajas en el posible incremento de la adherencia terapéutica, la sensación de bienestar y la opinión de los pacientes hacen que sean opciones para considerar en, al menos, esos pacientes en que la toma estándar sea problemática o molesta. Las formulaciones líquidas presentan menos interacciones con los alimentos, siendo una alternativa que mejora la adherencia al tratamiento sin perder eficacia terapéutica.
.
Tratamiento del hipotiroidismo subclínico
¡llegó el BMJ y mandó a parar!
¡ojo! Los resultados de esta revisión pueden cambiar la práctica médica
Ante una paciente de 55 años con niveles de TSH= 14 mIU/l , niveles de hormonas tiroideas normales y anticuerpos antitiroideos +, se debe:
— Rafael Bravo (@rafabravo) May 15, 2019

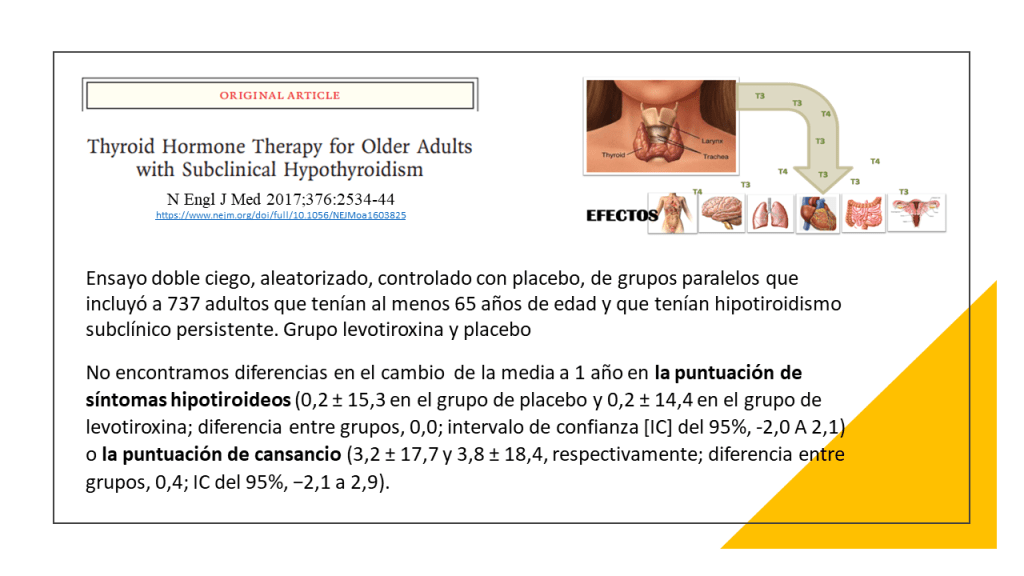
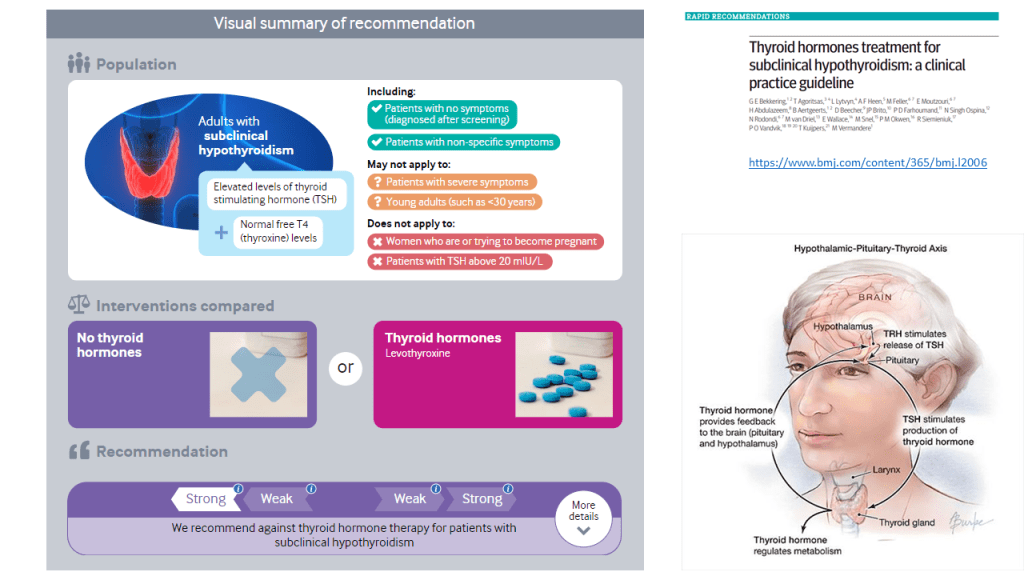
La práctica médica actual recomienda tratar a adultos con hormonas tiroideas cuando los niveles de hormona estimulante de la tiroides (TSH) son superiores a 10 mUI /L, el nivel de hormonas tiroideas es normal (el conocido hipotiroidismo subclínico o HSC) y los anticuerpos antitiroideos son positivos. Sin embargo, una guía de practica clínica reciente recomienda NO hacerlo salvo contadas excepciones (embarazadas o deseo de embarazo, jóvenes por debajo de 30 años, síntomas importantes y niveles de TSH > 20mIU/L).
Esta guía se ha publicado dentro de la sección de panel de práctica- recomendaciones rápidas de la revista BMJ.
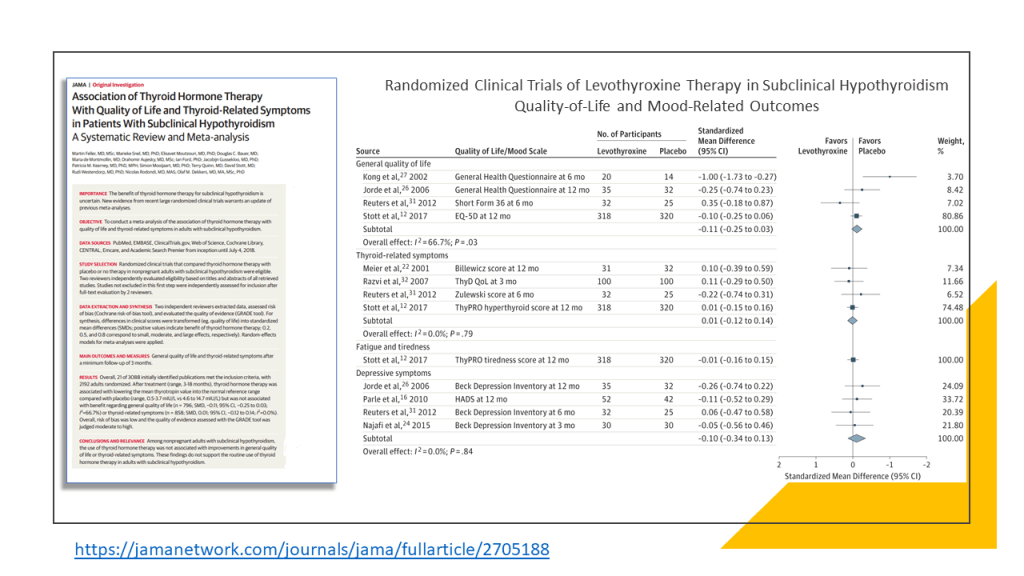
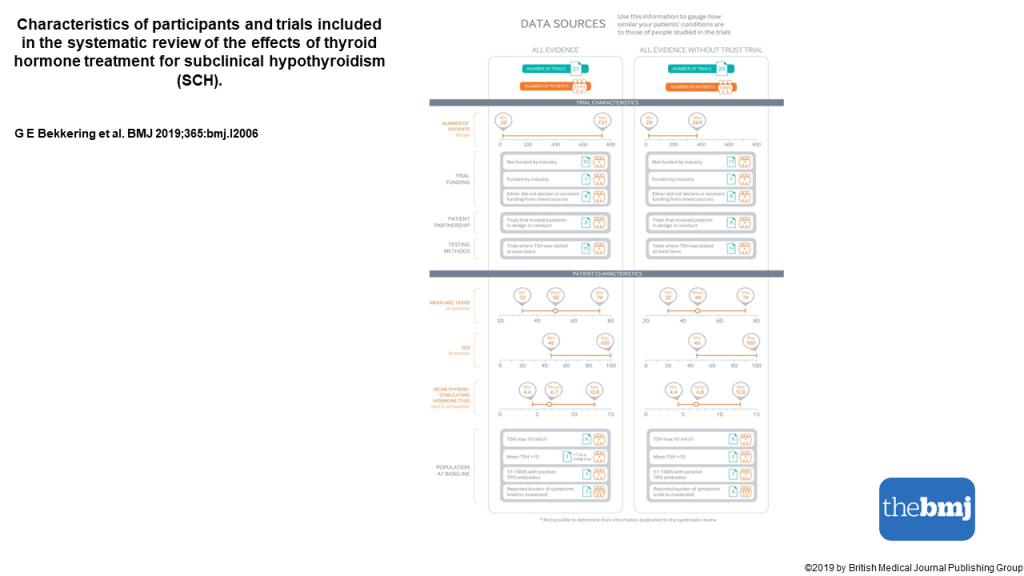
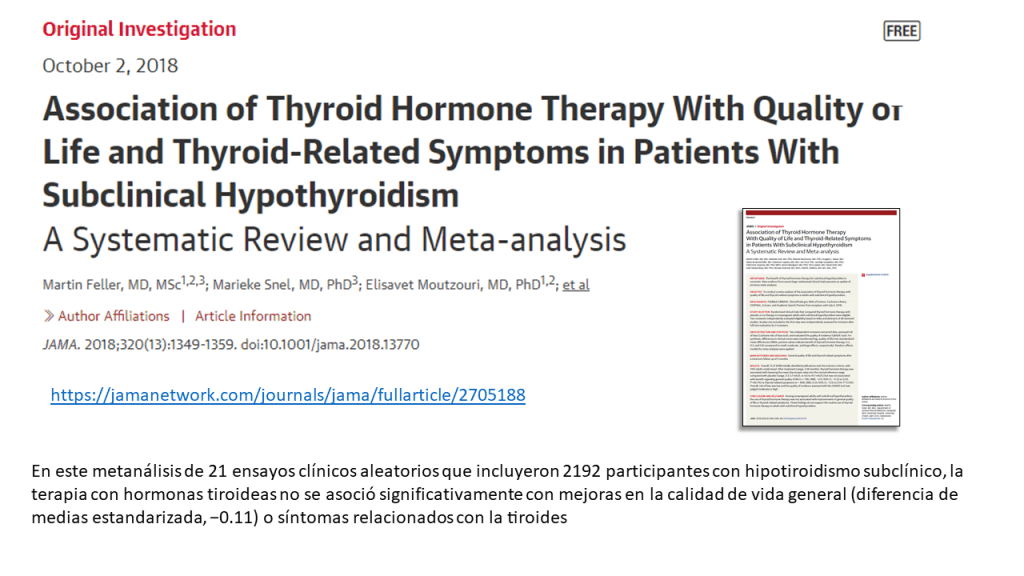
Las recomendaciones de esta nueva guía rápida se basan en una revisión sistemática, publicada previamente en JAMA, en la que se incluyeron en total 21 ensayos clínicos con 2192 participantes. Esta revisión incluía los resultados de un ensayo publicado en el 2017. Se vio que los adultos con HSC, el tratamiento con hormonas tiroideas no muestra beneficios consistentes y clínicamente relevantes, en síntomas relacionados con el déficit de función tiroidea, incluidos síntomas depresivos, fatiga e índice de masa corporal (evidencia de calidad moderada a alta), tampoco parece estar relacionado de manera significativa con la mejora de los ítem que definen la calidad de vida. Las hormonas tiroideas tendrían poco o ningún efecto sobre los eventos cardiovasculares o la mortalidad (evidencia de baja calidad)
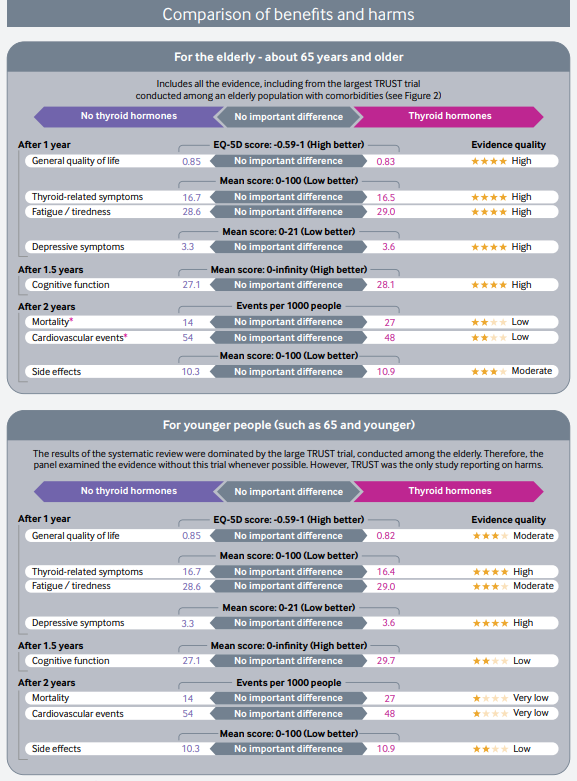
Estos resultados y algunos más se muestran en una clara y útil infografía multicapa que permite de forma rápida ver los resultados con los beneficios y daños relativos y absolutos del tratamiento con hormonas tiroideas frente a no tratar, así como un resumen visual de la recomendaciones de esta revisión.
Los datos también están disponibles, mediante una app, con una ampliación del resumen, herramientas para ayudar a la toma de decisiones compartidas y adaptación de la guía al entorno local (aunque a mí no me ha funcionado).
Las conclusiones no puede ser más clara y a la vez estar más en desacuerdo con lo que hacemos en nuestras consultas.
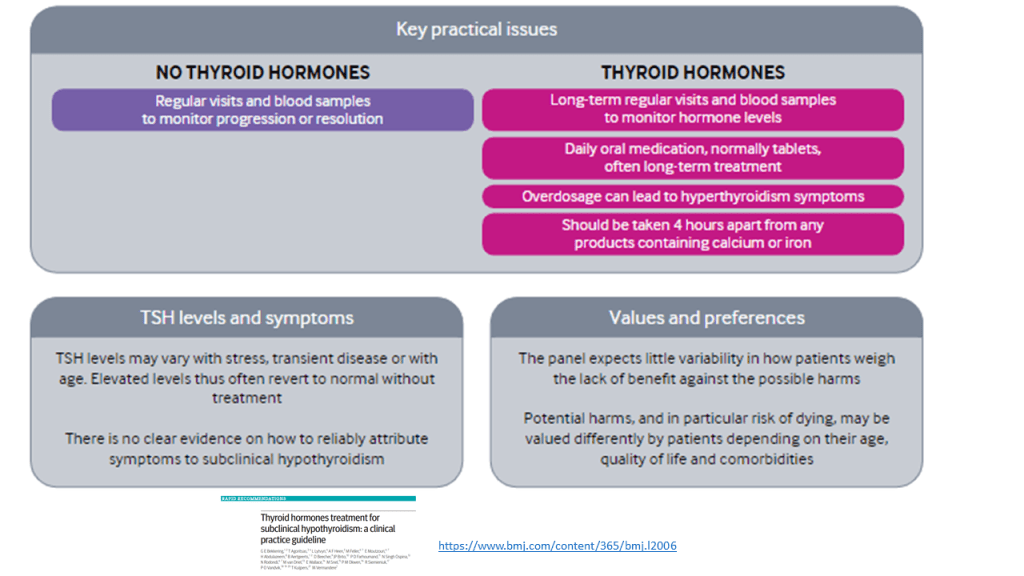
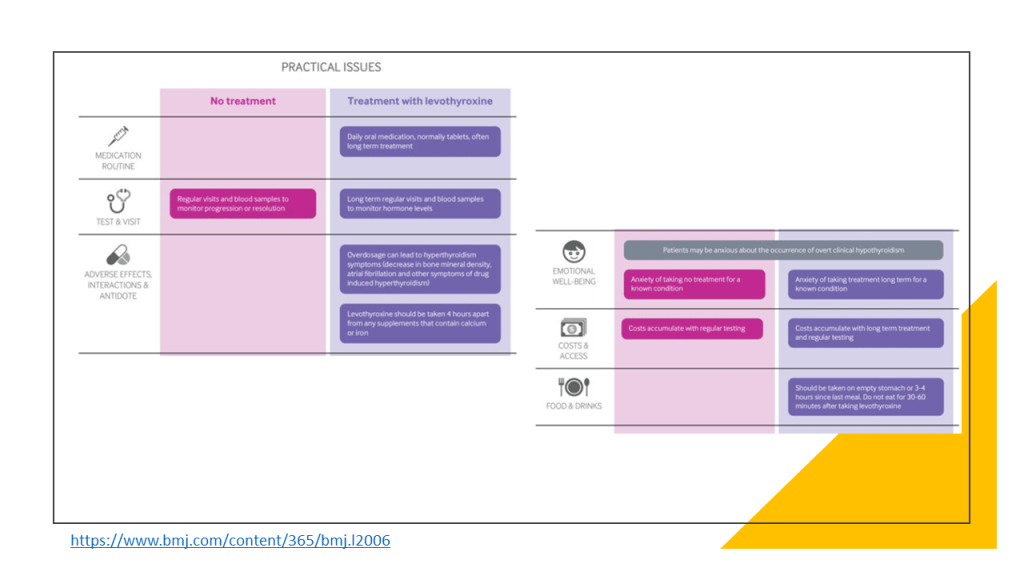
Según esta revisión casi todos los adultos con HSC no se beneficiarían del tratamiento con hormonas tiroideas con una recomendación fuerte (GRADE). Ademas de la calidad dela evidencia, otros factores que favorecen la clasificación de recomendación fuerte son: la «carga» de la toma diaria de por vida de la hormona tiroidea y la incertidumbre sobre los daños potenciales. Frente a estos inconvenientes, el no tratamiento puede conllevar la obligación de una monitorización de la progresión o resolución de la disfunción tiroidea en estos pacientes con controles más frecuentes.
Una advertencia de las excepciones que marca el propio artículo:
Esta recomendación podría no aplicarse a: Pacientes que ya toman hormonas tiroideas. Las pruebas presentadas aquí observaron el efecto de comenzar la medicación e informaron solo de manera indirecta de detenerla.
nadie me lo había explicado así
Herpes genital
 El herpes genital es una infección por los virus HSV-1 o HSV-2 que se manifiesta como vesículas o úlceras en región genital. Aparte de la lesión propiamente dicha los síntomas son muy variables y van desde hormigueo y sensación de ardor con o sin lesiones hasta el dolor y la disuria recurrente. A menudo son asintomáticos. Para el diagnostico se utilizan pruebas como cultivo viral o HSV PCR (detección de DNA viral mediante PCR) o incluso inmunofluorescencia directa. Todas ellas solo son útiles cuando las lesiones son claramente visibles, se debe tomar la muestra en la base de la lesión frotado con un hisopo de dacrón una vez roto el techo en caso de lesión vesicular. La muestra debe trasladarse en un medio adecuado de transporte viral para la prueba que se va a realizar. Debido a la mayor sensibilidad de la PCR esta es la prueba preferida cuando esta disponible.
El herpes genital es una infección por los virus HSV-1 o HSV-2 que se manifiesta como vesículas o úlceras en región genital. Aparte de la lesión propiamente dicha los síntomas son muy variables y van desde hormigueo y sensación de ardor con o sin lesiones hasta el dolor y la disuria recurrente. A menudo son asintomáticos. Para el diagnostico se utilizan pruebas como cultivo viral o HSV PCR (detección de DNA viral mediante PCR) o incluso inmunofluorescencia directa. Todas ellas solo son útiles cuando las lesiones son claramente visibles, se debe tomar la muestra en la base de la lesión frotado con un hisopo de dacrón una vez roto el techo en caso de lesión vesicular. La muestra debe trasladarse en un medio adecuado de transporte viral para la prueba que se va a realizar. Debido a la mayor sensibilidad de la PCR esta es la prueba preferida cuando esta disponible.
El 70-90% de las personas con VHS-2 y el 20-50% con VHS-1 genital tiene un nuevo episodio en el primer año. Las recidivas se suelen espaciar a lo largo del tiempo, siempre más numerosas en los casos de VHS-2 que en los de VHS-1, aunque el 25% de los pacientes sufre un aumento en las recidivas después del cuarto año de infección. Las recidivas pueden ser asintomáticas o tener una sintomatología similar a la de la primoinfección pero de menor gravedad, sin síntomas generales.
Hipotiroidismo subclínico
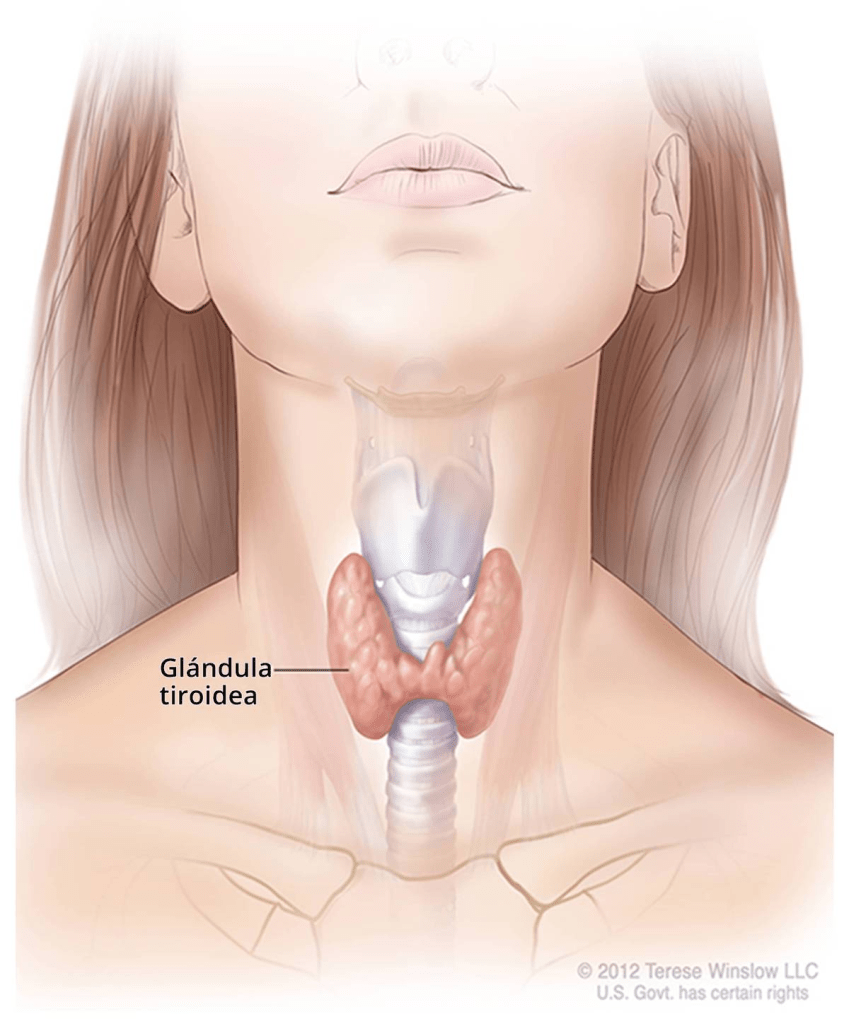
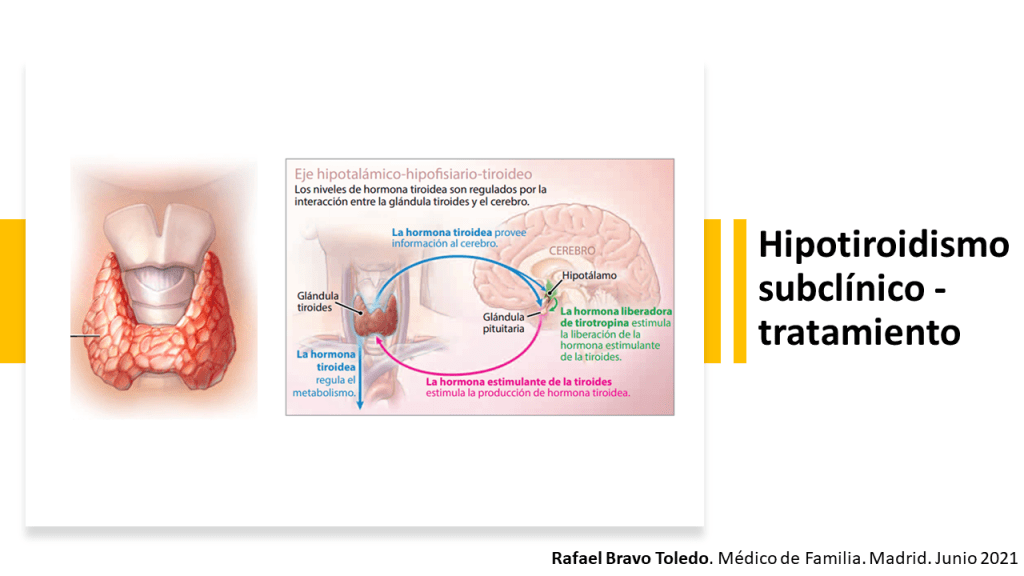
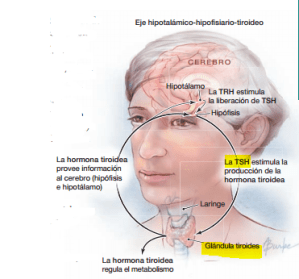
La glándula tiroides, una glándula con forma de mariposa, de unos 5 centímetros de largo, ubicada justo debajo de la laringe, produce hormonas responsables del metabolismo (cómo el cuerpo usa la energía). La glándula hipófisis, ubicada en la base del cerebro, secreta la hormona estimulante de la tiroides (thyroid-stimulating hormone, o TSH), que hace que la tiroides produzca y libere tiroxina, la principal hormona tiroidea.
Cuando la función de la tiroides está baja, la hipófisis aumenta su producción de TSH para estimular a la tiroides a trabajar más. El hipotiroidismo (función tiroidea baja) subclínico (sin síntomas evidentes) describe una situación en la que la función tiroidea está sólo levemente baja, de modo que el nivel de tiroxina en sangre permanece dentro del rango normal, pero el nivel de TSH en sangre está elevado, lo que indica una insuficiencia tiroidea leve. El hipotiroidismo manifiesto, en el que los niveles de tiroxina realmente están debajo de lo normal, es un problema más grave y puede causar fatiga, aumento de peso, intolerancia al frío, piel seca, y aumento del riesgo de problemas cardíacos.
El hipotiroidismo subclínico se diagnostica con análisis de sangre que mide los niveles de TSH y hormona tiroidea. Un nivel elevado de TSH sin un nivel disminuido de hormona tiroidea indica la presencia de hipotiroidismo subclínico
El hipotiroidismo subclínico puede tratarse con una única dosis diaria de tiroxina. Este tratamiento requiere monitorizar los niveles de hormona tiroidea en la sangre durante algunos meses. No obstante, no es seguro que sea necesario siquiera tratar el hipotiroidismo subclínico en todas las ocasiones.