Prediabetes – Un factor de riesgo de segundo grado
LESS IS MORE
Prediabetes – Un factor de riesgo de segundo grado
Por Lam, Kenneth y Lee, Sei J. MD; MAS1,2
Publicado en versión original en JAMA Internal medicine. 201; 181(4) :520-521
Traducción libre del original disponible aquí
El concepto de prediabetes (y conceptos similares como glucosa basal alterada e intolerancia a la glucosa) surgió formalmente en la década de 1990 para caracterizar mejor la fisiopatología incremental que conduce al desarrollo final de la diabetes. Se define por rangos de valores de glucosa entre lo normal y la diabetes (por ejemplo, niveles de hemoglobina A1c, 5.7% -6.4% [para convertir a la proporción de hemoglobina total, multiplicar por 0.01]). Lo tratamos como un factor de riesgo para la diabetes; en los adultos entre 40 y 60 años, aquellos con un nivel de hemoglobina A1c de 6.0% a 6.5% tienen 20 veces el riesgo de desarrollar diabetes en comparación con aquellos con un nivel de hemoglobina A1c de 5.0%.
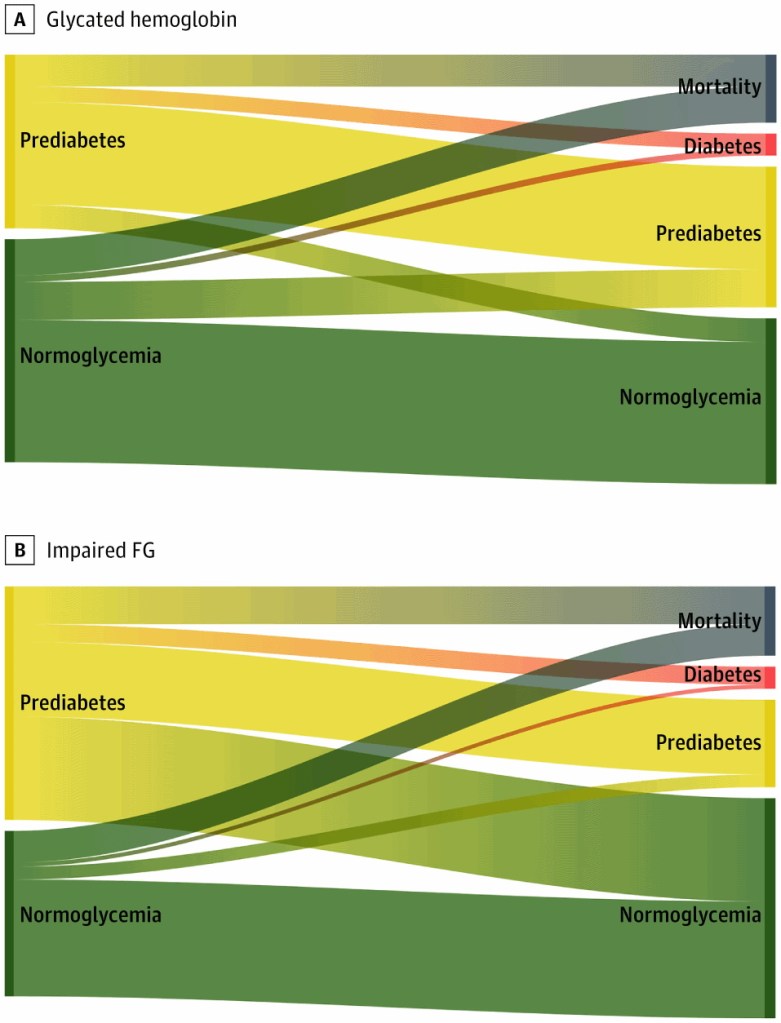
En este número de JAMA Internal Medicine, Rooney y colegas exploran la asociación entre prediabetes y resultados en adultos mayores y ancianos. Utilizando datos del Atherosclerosis Risk in Community Study, los autores examinaron la progresión natural en 6 años de las medidas glucémicas en 3412 adultos de 70 a 91 años (edad media, 75 años) sin diabetes. Encontraron que la prediabetes estaba presente en hasta el 59% de los individuos dependiendo de la definición utilizada (niveles de hemoglobina A1c de 5.7% -6.4% o niveles de glucosa en sangre en ayunas de 100-125 mg / dL [para convertir a milimoles por litro, multiplicar por 0.0555]). La prediabetes fue un factor de riesgo para la diabetes en comparación con la normoglucemia (Hazard ratio o cociente de riesgos 3,0-3,2; rango según la definición de prediabetes), pero los participantes tuvieron más probabilidades de volver a la normoglucemia (13%-44%) o morir (16%-19%) que de evolucionar a diabetes (8%-9%). Además, la mortalidad por todas las causas para las personas con prediabetes fue similar a la de las personas con normoglucemia (Hazard ratio 0,83-1,07). Por tanto, la prediabetes parece ser un factor de riesgo débil para la diabetes en los adultos mayores.
Los resultados de Rooney et al sugieren que el concepto de prediabetes puede ser de importancia limitada para los adultos más mayores. Si bien la diabetes era una enfermedad aguda, sintomática e invariablemente mortal cuando se describió originalmente, se ha convertido en una afección crónica asintomática debido a la detección temprana y la amplia disponibilidad de un tratamiento efectivo. Para la mayoría de los pacientes, son las complicaciones vasculares que resultan de años de diabetes mal controlada, las que causan síntomas. Por lo tanto, la definición moderna de diabetes está conceptualmente más cerca de ser un factor de riesgo en sí mismo (por ejemplo, algo que presagia una enfermedad futura) que una enfermedad (por ejemplo, algo que experimentan los pacientes). La prediabetes, entonces, es un factor de riesgo de segundo grado; es un factor de riesgo para la diabetes, que a su vez puede describirse con mayor precisión como un factor de riesgo para la afectación vascular orgánica o visceral.
en los adultos mayores con prediabetes, la regresión a la normoglucemia o la muerte fue más común que la progresión a la diabetes durante el período de estudio.
Rooney MR et al. Risk of Progression to Diabetes Among Older Adults With Prediabetes. JAMA Internal Medicine 2021;181(4): 511-519.
Las guías de 2020 de la Asociación Americana de Diabetes abogan por que todos los pacientes con prediabetes sean monitorizados anualmente para el desarrollo de diabetes tipo 2, y que los pacientes sean remitidos a Programas de Prevención de la Diabetes para la pérdida de peso y la actividad física. Por lo tanto, los resultados ofrecidos por Rooney y sus colegas tienen implicaciones importantes para estas guías, al tiempo que plantean cuestiones más amplias sobre cómo definimos y abordamos los factores de riesgo en pacientes mayores.
Primero, en ancianos con fragilidad y esperanza de vida limitada, la prediabetes es irrelevante y puede ignorarse con seguridad. Debido a que los beneficios del manejo de la prediabetes probablemente se acumulen en 10 o más años en el futuro, es poco probable que los ancianos con fragilidad y esperanza de vida limitada se beneficien del manejo de la prediabetes. Las guías deben aclarar que la prediabetes es un concepto que debe reservarse para adultos más sanos de mediana edad en lugar de adultos mayores con fragilidad.
En segundo lugar, en adultos sanos mayores de 75 años (la edad media de los participantes del estudio), debemos reconocer que la prediabetes, como factor de riesgo de segundo grado, debe ser menos prioritaria que las condiciones sintomáticas (que están afectando a los pacientes en ese momento) o los factores de riesgo tradicionales. Las personas de edad pueden dedicar hasta 2 horas al día a actividades relacionadas con la atención de la salud. Diagnosticar prediabetes y luego gastar tiempo y esfuerzo discutiendo estrategias de manejo no debe ser a expensas de atender otros temas de importancia inmediata para el paciente. Para todos los adultos mayores de más de 75 años, salvo los más sanos, las recomendaciones actuales de control anual y pérdida de peso son probablemente de escaso rendimiento. Los futuros estudios de cohortes a largo plazo deben examinar explícitamente si la prediabetes aumenta el riesgo de mortalidad y morbilidad en adultos mayores sanos. Mientras tanto, el manejo de la prediabetes en las personas mayores de 75 años debe ser individualizado, de la manera en que se hace en la detección del cáncer donde se individualiza en función de la esperanza de vida, el beneficio esperado y los valores y preferencias del paciente.
En tercer lugar, si los umbrales diagnósticos para la prediabetes desarrollada en adultos de mediana edad son menos aplicables a los adultos mayores, debemos reexaminar si los umbrales de diagnóstico de diabetes, que también se desarrollan en adultos de mediana edad, son válidos para los adultos mayores. Si la mayoría de los adultos mayores con prediabetes vuelven a la normoglucemia, ¿cuántos adultos mayores con diabetes leve (por ejemplo, niveles de hemoglobina A1c de 6.5% -7.0%) vuelven a la prediabetes o incluso a la normoglucemia? Se necesitan estudios adicionales para determinar si la diabetes leve recién diagnosticada en adultos mayores conduce a resultados adversos si no se trata. Si no lo hace, cambiar los límites para diagnosticar la diabetes en adultos mayores nos ayudaría a enfocar el tratamiento en aquellos adultos mayores para quienes es probable que la diabetes resulte en daño sintomático orgánico, al tiempo que evitaría identificar a muchos adultos mayores para quienes es poco probable que la diabetes cause daño.
Para los adultos de mediana edad, un nuevo diagnóstico de diabetes puede conducir a una morbilidad y mortalidad sustanciales; por lo tanto, centrarse en los factores de riesgo, como la prediabetes, es de alto valor y apropiado en una población de mediana edad. Sin embargo, para muchos adultos mayores, la diabetes de nueva aparición a menudo será leve y asintomática y solo una de las muchas afecciones potencialmente mortales. Este estudio muestra que la identificación de la prediabetes en adultos mayores debe considerarse como una prioridad baja, ya que rara vez conduce a diabetes incidente o resultados adversos. Para garantizar una atención de alto valor para a los adultos mayores, debemos centrar nuestra atención e investigación en lo que más importa a estos y eliminar la priorización los factores de riesgo “de segundo grado”, como la prediabetes.
Bibliografía
1. Davidson MB, Kahn RA. A reappraisal of prediabetes. J Clin Endocrinol Metab. 2016;101(7):2628-2635. doi:10.1210/jc.2016-1370
2. Zhang X, Gregg EW, Williamson DF, et al. A1C level and future risk of diabetes: a systematic review. Diabetes Care. 2010;33(7):1665-1673. doi:10.2337/dc09-1939
3. Rooney MR, Rawlings AM, Pankow JS, et al. Risk of progression to diabetes among older adults with prediabetes. JAMA Intern Med. Published online February 8, 2021. doi:10.1001/jamainternmed.2020.8774
4. Zajac J, Shrestha A, Patel P, Poretsky L. The main events in the history of diabetes mellitus. In: Poretsky L, ed. Principles of Diabetes Mellitus. Springer US; 2010:3-16, doi:10.1007/978-0-387-09841-8_1.
5. American Diabetes Association. Introduction: Standards of Medical Care in Diabetes-2020. Diabetes Care. 2020;43(suppl 1):S1-S2. doi:10.2337/dc20-Sint
6. Tinetti ME, Naik AD, Dindo L, et al. Association of patient priorities-aligned decision-making with patient outcomes and ambulatory health care burden among older adults with multiple chronic conditions: a nonrandomized clinical trial. JAMA Intern Med. 2019;179(12):1688. doi:10.1001/jamainternmed.2019.4235. 7. Walter LC, Covinsky KE. Cancer screening in elderly patients: a framework for individualized decision making. JAMA. 2001;285(21):2750-2756. doi:10.1001/jama.285.21.2750.
Parece que tanto el termino de «prediabetes» como parte de su etiopatogenia ya lo describió Gregorio Marañon en 1927
Marañón G. Hipertensión y Diabetes. Archivos de car
diología y Hematología. Tomo IV, 1922. Pp. 125-131.
9.
Marañón G. Uber hypertonie und Zuckerkrakcheit.
Zentralblantt für Innere Medizin 1922. !0: 169-176.
10.
Marañón G. Pradiabetissche Zustände, Abhandlungen
aus den grenzgebietes den Inneren secretion. Editado
por : Wisenschafthiche Verlags Buchhanlung Rudolf
Novak& Comp., Budapest, Leipzig, 1927. Pp. 12-42.
11.
Marañón G. Casuística de los estados prediabéticos.
Anales de la Real Academia de Medicina. Tomo 47,
1927. Pp. 499-502.
12.
Marañón M. Prediabetic states. R. Novak & C. Ed.,
1927.
13.
Kylin E. Stu
.
Me gustaMe gusta